Ragam
 Dapatkan Informasi Beragam Masalah Kesehatan Pada Wanita Disini. Lebih dari 40 Masalah Kesehatan dikupas disini. Dari Masalah hormon, Kehamilan, Kista, Kontrasepsi, Kanker Reproduksi, Obat Reproduksi, Gangguan Pada Payudara, Vagina, dan Organ-organ Reproduksi lainnya.Silahkan Membaca.
Dapatkan Informasi Beragam Masalah Kesehatan Pada Wanita Disini. Lebih dari 40 Masalah Kesehatan dikupas disini. Dari Masalah hormon, Kehamilan, Kista, Kontrasepsi, Kanker Reproduksi, Obat Reproduksi, Gangguan Pada Payudara, Vagina, dan Organ-organ Reproduksi lainnya.Silahkan Membaca.Hormon dan Reproduksi
Reproduksi insan yang normal melibatkan interaksi antara banyak sekali hormon dan organ, yang diatur oleh hipotalamus (suatu kawasan di otak).Pada laki-laki dan wanita, hipotalamus menghasilkan hormon yang disebut releasing factors (RH).Read More
Obat-obatan Yg Digunakan Selama Kehamilan
Pengaruh obat terhadap janin tergantung kepada tingkat perkembangan janin dan takaran serta kekuatan obat.Read more
Penyakit-penyakit Yg Bisa Mempersulit Kehamilan
Banyak penyakit yang sanggup mempersulit kehamilan, muali dari anemia, gagal jantung, asma, penyakit hati, dll yan membutuhkan penanganan khususRead more
Kehamilan Resiko Tinggi
Kehamilan Resiko Tinggi ialah suatu kehamilan yang mempunyai resiko lebih besar dari biasanya (baik bagi ibu maupun bayinya), akan terjadinya penyakit atau janjkematian sebelum maupun setelah persalinan.Read More
Sistem Reproduksi Wanita
Organ kelamin luar perempuan mempunyai 2 fungsi, yaitu sebagai jalan masuk sperma ke dalam tubuh perempuan dan sebagai pelindung organ kelamin dalam dari organisme penyebab infeksi.Read More
Seluk Beluk Kehamilan
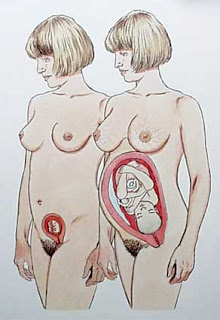
Kehamilan ialah suatu keadaan dimana janin dikandung di dalam tubuh wanita, yang sebelumnya diawali dengan proses pembuahan dan kemudian akan diakhiri dengan proses persalinan,Read More
Keluarga Berencana : Cara mengontrol Jarak & jumlah kelahiran anak
Keluarga Berendana ialah perjuangan untuk mengontrol jumlah dan jarak antara kelahiran anak.Untuk menghindari kehamilan yang bersifat sementara digunakan kontrasepsi sedangkan untuk menghindari kehamilan yang sifatnya menetap bisa dilakukan sterilisasi.Read More
Kontraksi & Persalinan : Kapan Saatnya Melahirkan Bayi
His (Kontraksi) ialah serangkaian kontraksi rahim yang teratur, yang secara sedikit demi sedikit akan mendorong janin melalui serviks (rahim pecahan bawah) dan vagina (jalan lahir), sehingga janin keluar dari rahim ibu.Read More
Komplikasi Persalinan
Ketuban Pecah Sebelum Waktunya (KPSW) ialah pecahnya selaput berisi cairan ketuban yang terjadi 1 jam atau lebih sebelum terjadinya kontraksi.Read More
Seluk Beluk Kemandulan
Kemandulan ialah ketidakmampuan sepasang suami istri untuk mencapai kehamilan setelah selama 1 tahun melaksanakan korelasi seksual secara teratur dan tidak menggunakan alat kontrasepsi.Read More
Seluk Beluk Menopause
Menopause sebetulnya terjadi pada selesai siklus menstruasi yang terakhir. Tetapi kepastiannya gres diperoleh jikalau seorang perempuan sudah tidak mengalami siklusnya selama minimal 12 bulan.Read More
Pasca Persalinan
6-8 ahad setelah persalinan, ibu bisa mengalami gejala-gejala yang ringan dan bersifat sementara lantaran tubuhnya kembali menyesuaikan dengan keadaan sebelum hamil.Read More
Menopause Dini : Berhenti mens sebelum usia 40 tahun
Menopause Dini ialah suatu keadaan dimana fungsi ovarium (indung telur) dan menstruasi berhenti sebelum usia 40 tahun.Read More
Mola Hidatidosa : Apakah hamil anggur itu?
Mola Hidatidosa (Hamil Anggur) ialah suatu massa atau pertumbuhan di dalam rahim yang terjadi pada awal kehamilan.Read More
Nyeri Panggul
Nyeri Panggul ialah nyeri yang dirasakan di batang tubuh paling bawah, yaitu di bawah perut dan diantara tulang pinggul.Read More
Penyakit Radang Panggul
Penyakit Radang Panggul (Salpingitis, PID, Pelvic Inflammatory Disease) ialah suatu peradangan pada tuba falopii (saluran menghubungkan indung telur dengan rahim).Read More
Perdarahan Rahim Akibat Kelainan Fisik
Perdarahan Rahim Akibat Kelainan Fisik terhitung sebanyak 25% dari seluruh perdarahan asing pada wanita.Read More
Perdarahan Rahim Disfungsional
Perdarahan Rahim Disfungsional ialah perdarahan asing tanggapan perubahan hormonal.75% dari perdarahan rahim yang asing merupakan perdarahan rahim disfungsional.Read More
Sindroma Premenstruasi
Sindroma Premenstruasi (Kelainan Disforik Premenstruasi) merupakan suatu keadaan dimana sejumlah tanda-tanda terjadi secara rutin dan bekerjasama dengan siklus menstruasi; tanda-tanda biasanya timbul 7-10 hari sebelum menstruasi dan menghilang ketika menstruasi dimulai.Read More
Sindroma Ovarium Polikista (Kista Indung telur)
Sindroma Ovarium Polikista (Sindroma Stein-Leventhal) ialah suatu penyakit dimana ovarium (indung telur) membesar dan mengandung banyak kantong yang berisi cairan (kista); kadar hormon laki-laki (androgen) bisa tinggi sehingga kadang menimbulkan maskulinisasi.Read More
Kanker Vulva
Kanker Vulva ialah tumor ganas di dalam vulva. Vulva merupakan pecahan luar dari sistem reproduksi wanita, yang mencakup labia, lubang vagina, lubang uretra dan klitoris.Read More
Vaginitis & Vulvitis : Peradangan lapisan Vagina & Organ kelamin luar wanita
Vaginitis ialah suatu peradangan pada lapisan vagina.Vulvitis ialah suatu peradangan pada vulva (organ kelamin luar wanita). Vulvovaginitis ialah peradangan pada vulva dan vagina.
Read More
Sistosarkoma Filodes : Tumor jinak payudara
Sistosarkoma Filodes ialah homogen tumor jinak payudara yang relatif jarang terjadi dan bisa berkembang menjadi keganasan.Read More
Kanker Rahim : tumor ganas pada endometrium
Kanker Rahim ialah tumor ganas pada endometrium (lapisan rahim).Kanker rahim biasanya terjadi setelah masa menopause, paling sering menyerang perempuan berusia 50-60 taun.Read More
Kanker Vagina : tumor ganas pada vagina
Kanker Vagina ialah tumor ganas pada vagina.Vagina ialah saluran sepanjang 7,5-10 cm; ujung atasnya bekerjasama dengan serviks (leher rahim/bagian terendah dari rahim), sedangkan ujung bawahnya bekerjasama dengan vulva.Read More
Kanker Saluran Telur
Kanker Saluran Telur ialah tumor ganas pada saluran telur (tuba falopii).
Kanker tuba falopii sangat jarang terjadi, di seluruh dunia dilaporkan kasus sebanyak kurang dari 1500-2000.Kanker biasanya merupakan penyebaran dari organ lain (misalnya ovarium/indung telur).Read More
Kanker Leher Rahim, serang perempuan usia 35-55 tahun
Kanker Leher Rahim (Kanker Serviks) ialah tumor ganas yang tumbuh di dalam leher rahim/serviks (bagian terendah dari rahim yang menempel pada puncak vagina.Read More
Kanker Indung Telur
Kanker Indung Telur (Kanker Ovarium) ialah tumor ganas pada ovarium (indung telur).Kanker ovarium paling sering ditemukan pada perempuan yang berusia 50-70 tahun dan 1 dari 70 perempuan menderita kanker ovarium.Read More
Waspadai Fibroid (Mioma) pada wanita
Fibroid (Leiomioma, Fibromioma, Mioma) ialah tumor jinak pada dinding rahim yang terdiri dari otot dan jaringan fibrosa.Fibroid terjadi pada 20% perempuan berusia 35 tahun dan lebih sering ditemukan pada perempuan berkulit hitam.Read More
Endometriosis
Endometriosis ialah suatu penyakit dimana bercak-bercak jaringan endometrium tumbuh di luar rahim, padahal dalam keadaan normal endometrium hanya ditemukan di dalam lapisan rahim.Read More
Kanker Payudara
Kanker Payudara ialah tumor ganas yang tumbuh di dalam jaringan payudara.
Kanker bisa mulai tumbuh di dalam kelenjar susu, saluran susu, jaringan lemak maupun jaringan ikat pada payudara.Read More
Penyakit Payudara Fibrokista
Penyakit Payudara Fibrokista ialah suatu keadaan yang terdiri dari nyeri, kista dan benjolan jinak pada payudara.Read More
Penyakit Paget Pada Puting Susu
Penyakit Paget Pada Puting Susu ialah homogen kanker payudara yang pertama kali muncul sebagai luka terbuka pada puting susu yang berkeropeng dan bersisik atau sebagai cairan yang keluar dari puting susu.Read More
Mastalgia : Payudara nyeri sekali..
Mastalgia ialah nyeri payudara.Nyeri payudara dibagi ke dalam 2 kelompok: Mastalgia siklik : bekerjasama dengan menstruasiMastalgia non-siklik : tidak bekerjasama dengan menstruasi dan bisa berasal dari payudara maupun struktur di sekitar payudara (misalnya otot atau persendian).Read More
Kista Payudara
Kista Payudara ialah kantung berisi cairan yang ditemukan di dalam payudara. Kista paling banyak ditemukan pada perempuan menjelang masa menopause. Tetapi kista sanggup terjadi pada perempuan pasca menopause, terutama jikalau mereka menjalni terapi sulih hormon.Read More
Infeksi & Abses Payudara (Mastitis)
Infeksi Payudara (Mastitis) ialah suatu infeksi pada jaringan payudara. Pada infeksi yang berat atau tidak diobati, bisa terbentuk bisul payudara (penimbunan nanah di dalam payudara).Read More
Fibroadenoma : benjolan pada payudara
Fibroadenoma ialah benjolan padat yang kecil dan jinak pada payudara yang teridiri dari jaringan kelenjar dan fibrosa.Benjolan ini biasanya ditemukan pada perempuan muda, seringkali ditemukan pada remaja putri.Read More
Nipple Discharge : cairan keluar dari puting susu
Nipple Discharge ialah cairan yang keluar dari puting susu.Sekitar 20% perempuan mengeluarkan cairan yang ibarat susu atau cairan jernih secara spontan.Read More
Dismenore : kram rahim & nyeri selama mens, kenapa?
Dismenore ialah nyeri perut yang berasal dari kram rahim dan terjadi selama menstruasi.Read More
Amenore, mengapa perempuan bisa tidak menstruasi?
Amenore ialah tidak terjadinya menstruasi. Jika menstruasi tidak pernah terjadi maka disebut amenore primer, jikalau menstruasi pernah terjadi tetapi kemudian berhenti selama 6 bulan atau lebih maka disebut amenore sekunder.Read More
Hormon & Reproduksi
Reproduksi insan yang normal melibatkan interaksi antara banyak sekali hormon dan organ, yang diatur oleh hipotalamus (suatu kawasan di otak).
Pada laki-laki dan wanita, hipotalamus menghasilkan hormon yang disebut releasing factors (RH).
RH berjalan ke hipofisa (sebuah kelenjar yang terletak di bawah hipotalamus) dan merangsang hipofisa untuk melepaskan hormon lainnya. Misalnya gonadotropin-releasing hormones (dihasilkan oleh hipotalamus) merangsang hipofisa untuk menghasilkan luteinizing hormone (LH) dan follicle-stimulating hormone (FSH).
LH dan FSH merangsang pematangan kelenjar reproduktif dan pelepasan hormon seksual:
# Ovarium pada perempuan melepaskan estrogen
# Testis pada laki-laki melepaskan androgen (misalnya testosteron).
Hormon seksual juga dilepaskan oleh kelenjar adrenal, yang terletak di atas ginjal.
Pola pelepasan hormon dan kadar hormon di dalam darah merupakan petunjuk dari adanya perangsangan maupun penghambatan dalam pelepasan LH dan FSH oleh hipofisa. Misalnya, penurunan kadar hormon seksual merangsang hipofisa untuk melepaskan lebih banyak LH dan FSH.
Hormon dilepaskan setiap 1-3 jam, lantaran itu kadar hormon di dalam darah biasanya turun naik.
PUBERTAS
Pubertas ialah masa awal pematangan seksual, yaitu suatu periode dimana seorang anak mengalami perubahan fisik, hormonal dan seksual serta bisa mengadakan proses reproduksi.
Pubertas bekerjasama dengan pertumbuhan yang pesat dan timbulnya ciri-ciri seksual sekunder.
Pada ketika lahir, kadar LH dan FSH ialah tinggi, tetapi beberapa bulan kemudian menurun dan tetap rendah hingga masa pubertas.
Pada awal masa pubertas, kadar kedua hormon tersebut meningkat, sehingga merangsang pembentukan hormon seksual. Peningkatan kadar hormon menyebabkan:
# Pematangan payudara, ovarium, rahim dan vagina
# Dimulainya siklus menstruasi
# Timbulnya ciri-ciri seksual sekunder (misalnya rambut kemaluan dan rambut ketiak).
Perubahan tersebut terjadi secara berurutan selama masa pubertas hingga terjadi kematangan seksual.
Pada anak perempuan, perubahan yang pertama kali terjadi pada masa pubertas biasanya ialah penonjolan payudara, yang segera diikuti dengan tumbuhnya rambut kemaluan dan rambut ketiak. Jarak antara penonjolan payudara dengan siklus menstruasi yang pertama biasanya sekitar 2 tahun.
Bentuk tubuh berubah dan persentase lemak tubuh bertambah. Pertumbuhan tubuh yang pesat (terutama penambahan tinggi badan) biasanya dimulai sebelum payudara membesar. Selain itu dari vagina keluar cairan yang jernih atau keputihan dan terjadi penambahan lebar tulang panggul.
Pertumbuhan tubuh relatif paling cepat terjadi pada masa awal pubertas (sebelum siklus menstruasi mulai). Lalu pertumbuhan menjadi lambat dan biasanya berhenti pada usia 14-16 tahun. Pada anak laki-laki ialah sebaliknya, pertumbuhan tubuh yang paling pesat terjadi pada usia 13-17 tahun dan terus berlangsung hingga awal 20 tahun.
Pada anak perempuan, pubertas biasanya terjadi pada usia 9-16 tahun. Anak perempuan rata-rata mengalami masa pubertas 2 tahun lebih awal daripada anak laki-laki.
Usia pubertas sepertinya dipengaruhi oleh kesehatan dan gizi anak, juga faktor sosial-ekonomi dan keturunan.
Anak perempuan yang agak gemuk cenderung mengalami siklusnya yang pertama lebih awal, sedangkan anak perempuan yang kurus dan kekurangan gizi cenderung mengalami siklusnya yang pertama lebih lambat. Siklus yang pertama juga terjadi lebih awal pada anak perempuan yang tinggal di kota.
SIKLUS MENSTRUASI
Menstruasi ialah pelepasan dinding rahim (endometrium) yang disertai dengan perdarahan dan terjadi secara berulang setiap bulan kecuali pada ketika kehamilan.
Menstruasi yang pertama kali (disebut menarke) paling sering terjadi pada usia 11 tahun, tetapi bisa juga terjadi pada usia 8 tahun atau 16 tahun.
Menstruasi merupakan menandakan masa reproduktif pada kehidupan seorang wanita, yang dimulai dari menarke hingga terjadinya menopause.
Hari pertama terjadinya perdarahan dihitung sebagai awal setiap siklus menstruasi (hari ke-1). Siklus berakhir tepat sebelum siklus menstruasi berikutnya.
Siklus menstruasi berkisar antara 21-40 hari. Hanya 10-15% perempuan yang mempunyai siklus 28 hari.
Jarak antara siklus yang paling panjang biasanya terjadi sesaat setelah menarke dan sesaat sebelum menopause.
Pada awalnya, siklus mungkin tidak teratur. Jarak antar 2 siklus bisa berlangsung selama 2 bulan atau dalam 1 bulan mungkin terjadi 2 siklus. Hal ini ialah normal, setelah beberapa usang siklus akan menjadi lebih teratur.
Siklus dan lamanya menstruasi bisa diketahui dengan menciptakan catatan pada kalender.Dengan menggunakan kalender tersebut, tandailah siklus anda setiap bulannya. Setelah beberapa bulan, anda bisa mengetahui pola siklus anda dan hal ini akan membantu anda dalam memperkirakan siklus yang akan datang.
Tandai setiap hari ke-1 dengan tanda silang, kemudian hitung hingga tanda silang berikutnya. Dengan demikian anda sanggup mengetahui siklus anda.
Setiap bulan, setelah hari ke-5 dari siklus menstruasi, endometrium mulai tumbuh dan menebal sebagai persiapan terhadap kemungkinan terjadinya kehamilan.
Sekitar hari ke-14, terjadi pelepasan telur dari ovarium (ovulasi). Sel telulr ini masuk ke dalam salah satu tuba falopii. Di dalam tuba bisa terjadi pembuahan oleh sperma.
Jika terjadi pembuahan, sel telur akan masuk ke dalam rahim dan mulai tumbuh menjadi janin.
Pada sekitar hari ke-28, jikalau tidak terjadi pembuahan, maka endometrium akan dilepaskan dan terjadi perdarahan (siklus menstruasi). Siklus bisa berlangsung selama 3-5 hari, kadang hingga 7 hari.
Proses pertumbuhan dan penebalan endometrium kemudian dimulai lagi pada siklus berikutnya.
Siklus menstruasi

Perkembangan folikel

Siklus menstruasi terbagi menjadi 3 fase:
1. Fase Folikuler
Dimulai dari hari 1 hingga sesaat sebelum kadar LH meningkat dan terjadi pelepasan sel telur (ovulasi). Dinamakan fase folikuler lantaran pada ketika ini terjadi pertumbuhan folikel di dalam ovarium.
Pada pertengahan fase folikuler, kadar FSH sedikit meningkat sehingga merangsang pertumbuhan sekitar 3-30 folikel yang masing-masing mengandung 1 sel telur. Tetapi hanya 1 folikel yang terus tumbuh, yang lainnya hancur.
Pada suatu siklus, sebagian endometrium dilepaskan sebagai respon terhadap penurunan kadar hormon estrogen dan progesteron.
Endometrium terdiri dari 3 lapisan. Lapisan paling atas dan lapisan tengah dilepaskan, sedangkan lapisan dasarnya tetap dipertahankan dan menghasilkan sel-sel gres untuk kembali membentuk kedua lapisan yang telah dilepaskan.
Perdarahan menstruasi berlangsung selama 3-7 hari, rata-rata selama 5 hari. Darah yang hilang sebanyak 28-283 gram. Darah menstruasi biasanya tidak membeku kecuali jikalau perdarahannya sangat hebat.
2. Fase Ovulatoir
Fase ini dimulai ketika kadar LH meningkat dan pada fase ini dilepaskan sel telur. Sel telur biasanya dilepaskan dalam waktu 16-32 jam setelah terjadi peningkatan kadar LH.
Folikel yang matang akan menonjol dari permukaan ovarium, akhirnya pecah dan melepaskan sel telur. Pada ketika ovulasi ini beberapa perempuan mencicipi nyeri tumpul pada perut pecahan bawahnya; nyeri ini dikenal sebagai mittelschmerz, yang berlangsung selama beberapa menit hingga beberapa jam.
3. Fase Luteal
Fase ini terjadi setelah ovulasi dan berlangsung selama sekitar 14 hari.
Setelah melepaskan telurnya, folikel yang pecah kembali menutup dan membentuk korpus luteum yang menghasilkan sejumlah besar progesteron.
Progesteron menimbulkan suhu tubuh sedikit meningkat selama fase luteal dan tetap tinggi hingga siklus yang gres dimulai.
Peningkatan suhu ini bisa digunakan untuk memperkirakan terjadinya ovulasi.
Setelah 14 hari, korpus luteum akan hancur dan siklus yang gres akan dimulai, kecuali jikalau terjadi pembuahan.
Jika telur dibuahi, korpus luteum mulai menghasilkan HCG (human chorionic gonadotropin). Hormon ini memelihara korpus luteum yang menghasilkan progesteron hingga janin bisa menghasilkan hormonnya sendiri.
Tes kehamilan didasarkan kepada adanya peningkatan kadar HCG.
Obat-obatan Yg Digunakan Selama Kehamilan
WHO memperkirakan sebanyak lebih dari 90% perempuan hamil yang mengkonsumsi obat yang diresepkan maupun obat bebas, obat sosialisasi (misalnya alkohol atau tembakau) atau obat terlarang.
2-3% dari seluruh cacat bawaan disebabkan oleh obat-obatan.
Obat berpindah dari ibu ke janin terutama melalui plasenta (ari-ari), yaitu melalui jalan yang sama yang dilalui oleh zat gizi yang dibutuhkan untuk pertumbuhan dan perkembangan janin.

Di dalam plasenta, obat dan zat gizi di dalam darah ibu melewati selaput tipis yang memisahkan darah ibu dengan darah janin.
2-3% dari seluruh cacat bawaan disebabkan oleh obat-obatan.
Obat berpindah dari ibu ke janin terutama melalui plasenta (ari-ari), yaitu melalui jalan yang sama yang dilalui oleh zat gizi yang dibutuhkan untuk pertumbuhan dan perkembangan janin.

Di dalam plasenta, obat dan zat gizi di dalam darah ibu melewati selaput tipis yang memisahkan darah ibu dengan darah janin.
Obat yang diminum oleh perempuan hamil bisa mempengaruhi janin melalui beberapa cara:
(a)Secara eksklusif bekerja pada janin, menimbulkan kerusakan, kelainan perkembangan atau kematian
(b) Mempengaruhi fungsi plasenta, biasanya dengan cara mengkerutkan pembuluh darah dan mengurangi pertukaran oksigen dan zat gizi diantara janin dan ibu
(c) Menyebabkan otot rahim berkontraksi sekuat tenaga, yang secara tidak eksklusif mencederai janin dengan mengurangi fatwa darah ke janin.Pengaruh obat terhadap janin tergantung kepada tingkat perkembangan janin dan takaran serta kekuatan obat.
Obat tertentu yang diminum pada awal kehamilan (sebelum hari ke 17 setelah pembuahan), bisa menimbulkan janjkematian janin atau tidak mempengaruhi janin sama sekali. Pada ketika ini janin sangat kebal terhadap cacat bawaan.
Pada hari ke 17-57 setelah pembuahan (dimana organ tubuh mulai terbentuk), janin sangat rentan terhadap terjadinya cacat bawaan.
Pada hari ke 17-57 setelah pembuahan (dimana organ tubuh mulai terbentuk), janin sangat rentan terhadap terjadinya cacat bawaan.
Obat yang hingga ke janin bisa menimbulkan keguguran, cacat bawaan yang terlihat terperinci atau cacat yang gres tampak di kemudian hari.
Obat yang diminum setelah organ tubuh janin terbentuk sempurna, mempunyai peluang yang kecil untuk menimbulkan cacat bawaan yang nyata, tetapi bisa menimbulkan perubahan dalam pertumbuhan dan fungsi organ dan jaringan yang telah terbentuk secara normal.
OBAT ANTI-KANKER
Jaringan janin tumbuh dengan kecepatan tinggi, lantaran itu sel-selnya yang membelah dengan cepat sangat rentan terhadap obat anti-kanker.
Obat yang diminum setelah organ tubuh janin terbentuk sempurna, mempunyai peluang yang kecil untuk menimbulkan cacat bawaan yang nyata, tetapi bisa menimbulkan perubahan dalam pertumbuhan dan fungsi organ dan jaringan yang telah terbentuk secara normal.
OBAT ANTI-KANKER
Jaringan janin tumbuh dengan kecepatan tinggi, lantaran itu sel-selnya yang membelah dengan cepat sangat rentan terhadap obat anti-kanker.
Banyak obat anti-kanker yang bersifat teratogen, yaitu sanggup menimbulkan cacat bawaan seperti:
- IUGR (intra uterine growth retardation, kendala pertumbuhan di dalam rahim)
- Rahang bawah yang kurang berkembang
- Celah langi-langit mulut
- Kelainan tulang tengkorak
- Kelainan tulang belakang
- Kelainan telinga
- Clubfoot (kelainan bentuk kaki)
- Keterbelakangan mental.
TALIDOMID
Obat ini sudah tidak diberikan lagi kepada perempuan hamil lantaran bisa menimbulkan cacat bawaan. Talidomid pertama kali diperkenalkan pada tahun 1956 di Eropa sebagai obat influenza dan obat penenang. Pada tahun 1962, talidomid yang diminum oleh perempuan hamil pada ketika organ tubuh janinnya sedang terbentuk, ternyata menimbulkan cacat bawaan berupa lengan dan tungkai yang terbentuk secara tidak sempurna, kelainan usus, jantung dan pembuluh darah.
PENGOBATAN KULIT
Isotretinoin yang digunakan untuk mengobati jerawat yang berat, psoriasis dan kelainan kulit lainnya bisa menimbulkan cacat bawaan. Yang paling sering terjadi ialah kelainan jantung, indera pendengaran yang kecil dan hidrosefalus (kepala yang besar). Resiko terjadinya cacat bawaan ialah sebesar 25%.
Etretinat juga bisa menimbulkan cacat bawaan.Obat ini disimpan di dalam lemak dibawah kulit dan dilepaskan secara perlahan, sehingga efeknya masih bertahan hingga 6 bulan atau lebih setelah pemakaian obat dihentikan. Karena itu seorang perempuan yang menggunakan obat ini dan merencanakan untuk hamil, sebaiknya menunggu paling tidak selama 1 tahun setelah pemakaian obat dihentikan.
HORMON SEKSUAL
Hormon androgenik yang digunakan untuk mengobati banyak sekali kelainan darah dan progestin sintetis yang diminum pada 12 ahad pertama setelah pembuahan, bisa menimbulkan terjadinya maskulinisasi pada kelamin janin perempuan.
- Rahang bawah yang kurang berkembang
- Celah langi-langit mulut
- Kelainan tulang tengkorak
- Kelainan tulang belakang
- Kelainan telinga
- Clubfoot (kelainan bentuk kaki)
- Keterbelakangan mental.
TALIDOMID
Obat ini sudah tidak diberikan lagi kepada perempuan hamil lantaran bisa menimbulkan cacat bawaan. Talidomid pertama kali diperkenalkan pada tahun 1956 di Eropa sebagai obat influenza dan obat penenang. Pada tahun 1962, talidomid yang diminum oleh perempuan hamil pada ketika organ tubuh janinnya sedang terbentuk, ternyata menimbulkan cacat bawaan berupa lengan dan tungkai yang terbentuk secara tidak sempurna, kelainan usus, jantung dan pembuluh darah.
PENGOBATAN KULIT
Isotretinoin yang digunakan untuk mengobati jerawat yang berat, psoriasis dan kelainan kulit lainnya bisa menimbulkan cacat bawaan. Yang paling sering terjadi ialah kelainan jantung, indera pendengaran yang kecil dan hidrosefalus (kepala yang besar). Resiko terjadinya cacat bawaan ialah sebesar 25%.
Etretinat juga bisa menimbulkan cacat bawaan.Obat ini disimpan di dalam lemak dibawah kulit dan dilepaskan secara perlahan, sehingga efeknya masih bertahan hingga 6 bulan atau lebih setelah pemakaian obat dihentikan. Karena itu seorang perempuan yang menggunakan obat ini dan merencanakan untuk hamil, sebaiknya menunggu paling tidak selama 1 tahun setelah pemakaian obat dihentikan.
HORMON SEKSUAL
Hormon androgenik yang digunakan untuk mengobati banyak sekali kelainan darah dan progestin sintetis yang diminum pada 12 ahad pertama setelah pembuahan, bisa menimbulkan terjadinya maskulinisasi pada kelamin janin perempuan.
# Klitoris bisa membesar dan labia minora menutup.
Efek tersebut tidak ditemukan pada pemakaian pil KB lantaran kandungan progestinnya hanya sedikit. Dietilstilbestrol (DES, suatu estrogen sintetis) bisa menimbulkan kanker pada anak perempuan yang ibunya menggunakan obat ini selama hamil.
Efek tersebut tidak ditemukan pada pemakaian pil KB lantaran kandungan progestinnya hanya sedikit. Dietilstilbestrol (DES, suatu estrogen sintetis) bisa menimbulkan kanker pada anak perempuan yang ibunya menggunakan obat ini selama hamil.
Anak perempuan ini di kemudian hari akan:
- mempunyai kelainan dalam rongga rahim
- mengalami gangguan menstruasi
- mempunyai serviks (leher rahim) yang lemah sehingga bisa mengalami keguguran
- mempunyai resiko menderita kehamilan ektopik
- mempunyai bayi yang meninggal sesaat sebelum atau sesaat setelah dilahirkan.
Jika ibu hamil yang menggunakan DES melahirkan anak laki-laki, maka kelak ia akan mempunyai kelainan pada penisnya.
MECLIZIN
Meclizin yang sering digunakan untuk mengatasi mabok perjalanan, mual dan muntah, bisa menimbulkan cacat bawaan pada binatang percobaan. Tetapi imbas mirip ini belum ditemukan pada manusia.
OBAT ANTI-KEJANG
Beberapa obat anti-kejang yang diminum oleh penderita epilepsi yang sedang hamil, bisa menimbulkan terjadinya celah langit-langit mulut, kelainan jantung, wajah, tengkorak, tangan dan organ perut pada bayinya. Bayi yang dilahirkan juga bisa mengalami keterbelakangan mental.
2 obat anti-kejang yang bisa menimbulkan cacat bawaan ialah trimetadion (resiko sebesar 70%) dan asam valproat (resiko sebesar 1%).
- mempunyai kelainan dalam rongga rahim
- mengalami gangguan menstruasi
- mempunyai serviks (leher rahim) yang lemah sehingga bisa mengalami keguguran
- mempunyai resiko menderita kehamilan ektopik
- mempunyai bayi yang meninggal sesaat sebelum atau sesaat setelah dilahirkan.
Jika ibu hamil yang menggunakan DES melahirkan anak laki-laki, maka kelak ia akan mempunyai kelainan pada penisnya.
MECLIZIN
Meclizin yang sering digunakan untuk mengatasi mabok perjalanan, mual dan muntah, bisa menimbulkan cacat bawaan pada binatang percobaan. Tetapi imbas mirip ini belum ditemukan pada manusia.
OBAT ANTI-KEJANG
Beberapa obat anti-kejang yang diminum oleh penderita epilepsi yang sedang hamil, bisa menimbulkan terjadinya celah langit-langit mulut, kelainan jantung, wajah, tengkorak, tangan dan organ perut pada bayinya. Bayi yang dilahirkan juga bisa mengalami keterbelakangan mental.
2 obat anti-kejang yang bisa menimbulkan cacat bawaan ialah trimetadion (resiko sebesar 70%) dan asam valproat (resiko sebesar 1%).
Carbamazepine diduga menimbulkan sejumlah cacat bawaan yang sifatnya ringan.
Bayi gres lahir yang selam dalam kandungan terpapar oleh phenitoin dan phenobarbital, bisa gampang mengalami perdarahan lantaran obat ini menimbulkan kekurangan vitamin K yang dibutuhkan dalam proses pembekuan darah. Efek ini bisa dicegah bila selama 1 bulan sebelum persalinan, setiap hari ibunya mengkonsumsi vitamin K atau jikalau segera setelah lahir diberikan suntikan vitamin K kepada bayinya.
Bayi gres lahir yang selam dalam kandungan terpapar oleh phenitoin dan phenobarbital, bisa gampang mengalami perdarahan lantaran obat ini menimbulkan kekurangan vitamin K yang dibutuhkan dalam proses pembekuan darah. Efek ini bisa dicegah bila selama 1 bulan sebelum persalinan, setiap hari ibunya mengkonsumsi vitamin K atau jikalau segera setelah lahir diberikan suntikan vitamin K kepada bayinya.
Selama hamil, kepada penderita epilepsi diberikan obat anti-kejang dengan takaran yang paling kecil tetapi efektif dan dipantau secara ketat.
Wanita yang menderita epilepsi, meskipun tidak menggunakan obat anti-kejang selama hamil, mempunyai kemungkinan yang lebih besar untuk melahirkan bayi dengan cacat bawaan. Resikonya semakin tinggi jikalau selama hamil sering terjadi kejang yang berat atau jikalau terjadi komplikasi kehamilan atau jka berasal dari golongan sosial-ekonomi yang rendah (karena perawatan kesehatannya tidak memadai).
VAKSIN
Vaksin yang terbuat dari virus yang hidup tidak diberikan kepada perempuan hamil, kecuali jikalau sangat mendesak.
Vaksin rubella (suatu vaksin dengan virus hidup) bisa menimbulkan infeksi pada plasenta dan janin.
Vaksin virus hidup (misalnya campak, gondongan, polio, cacar air dan demam kuning) dan vaksin lainnya (misalnya kolera, hepatitis A dan B, influensa, plag, rabies, tetanus, difteri dan tifoid) diberikan kepada perempuan hamil hanya jikalau ia mempunyai resiko tinggi terinfeksi oleh salah satu mikroorganismenya.
OBAT TIROID
Yodium radioaktif yang diberikan kepada perempuan hamil untuk mengobati hipertiroidisme (kelenjar tiroid yang terlalu aktif) bisa melewati plasenta dan menghancurkan kelenjar tiroid janin atau menimbulkan hipotiroidisme (kelenjar tiroid yang kurang aktif) yang berat.
Propiltiourasil dan metimazol, yang juga digunakan untuk mengatasi hipertiroidisme, bisa melewati plasenta dan menimbulkan kelenjar tiroid janin sangat membesar.
OBAT HIPOGLIKEMIK ORAL
Obat hipoglikemik oral digunakan untuk menurunkan kadar gula darah pada penderita diabetes, tetapi seringkali gagal mengatasi diabetes pada perempuan hamil dan bisa menimbulkan bayi yang gres lahir mempunyai kadar gula darah yang sangat rendah (hipoglikemia). Karena itu untuk mengobati diabetes pada perempuan hamil lebih baik digunakan insulin.
NARKOTIKA & OBAT ANTI PERADANGAN NON-STEROID
Narkotika dan obat anti peradangan non-steroid (misalnya aspirin), jikalau diminum oleh perempuan hamil bisa hingga ke janin dalam jumlah yang cukup signifikan.
Bayi yang lahir dari ibu pecandu narkotika bisa mengalami kecanduan sebelum dilahirkan dan memperlihatkan tanda-tanda putus obat dalam waktu 6 jam - 8 hari setelah dilahirkan.
Mengkonsumsi aspirin atau obat anti peradangan non-steroid lainnya dalam takaran tinggi selama hamil, bisa memperlambat ketika persalinan dan juga bisa menimbulkan tertutupnya korelasi antara aorta dan arteri pulmoner sebelum lahir.
Dalam keadaan normal, korelasi tersebut menutup sesaat setelah bayi lahir.
Penutupan yang terjadi sebelum bayi lahir akan mendorong darah ke paru-paru yang belum berkembang sehingga mengatakan beban yang hiperbola pada sistem peredaran darah janin.
Jika digunakan pada selesai kehamilan, obat anti peradangan non-steroid bisa menimbulkan berkurangnya jumlah cairan ketuban.
Wanita yang menderita epilepsi, meskipun tidak menggunakan obat anti-kejang selama hamil, mempunyai kemungkinan yang lebih besar untuk melahirkan bayi dengan cacat bawaan. Resikonya semakin tinggi jikalau selama hamil sering terjadi kejang yang berat atau jikalau terjadi komplikasi kehamilan atau jka berasal dari golongan sosial-ekonomi yang rendah (karena perawatan kesehatannya tidak memadai).
VAKSIN
Vaksin yang terbuat dari virus yang hidup tidak diberikan kepada perempuan hamil, kecuali jikalau sangat mendesak.
Vaksin rubella (suatu vaksin dengan virus hidup) bisa menimbulkan infeksi pada plasenta dan janin.
Vaksin virus hidup (misalnya campak, gondongan, polio, cacar air dan demam kuning) dan vaksin lainnya (misalnya kolera, hepatitis A dan B, influensa, plag, rabies, tetanus, difteri dan tifoid) diberikan kepada perempuan hamil hanya jikalau ia mempunyai resiko tinggi terinfeksi oleh salah satu mikroorganismenya.
OBAT TIROID
Yodium radioaktif yang diberikan kepada perempuan hamil untuk mengobati hipertiroidisme (kelenjar tiroid yang terlalu aktif) bisa melewati plasenta dan menghancurkan kelenjar tiroid janin atau menimbulkan hipotiroidisme (kelenjar tiroid yang kurang aktif) yang berat.
Propiltiourasil dan metimazol, yang juga digunakan untuk mengatasi hipertiroidisme, bisa melewati plasenta dan menimbulkan kelenjar tiroid janin sangat membesar.
OBAT HIPOGLIKEMIK ORAL
Obat hipoglikemik oral digunakan untuk menurunkan kadar gula darah pada penderita diabetes, tetapi seringkali gagal mengatasi diabetes pada perempuan hamil dan bisa menimbulkan bayi yang gres lahir mempunyai kadar gula darah yang sangat rendah (hipoglikemia). Karena itu untuk mengobati diabetes pada perempuan hamil lebih baik digunakan insulin.
NARKOTIKA & OBAT ANTI PERADANGAN NON-STEROID
Narkotika dan obat anti peradangan non-steroid (misalnya aspirin), jikalau diminum oleh perempuan hamil bisa hingga ke janin dalam jumlah yang cukup signifikan.
Bayi yang lahir dari ibu pecandu narkotika bisa mengalami kecanduan sebelum dilahirkan dan memperlihatkan tanda-tanda putus obat dalam waktu 6 jam - 8 hari setelah dilahirkan.
Mengkonsumsi aspirin atau obat anti peradangan non-steroid lainnya dalam takaran tinggi selama hamil, bisa memperlambat ketika persalinan dan juga bisa menimbulkan tertutupnya korelasi antara aorta dan arteri pulmoner sebelum lahir.
Dalam keadaan normal, korelasi tersebut menutup sesaat setelah bayi lahir.
Penutupan yang terjadi sebelum bayi lahir akan mendorong darah ke paru-paru yang belum berkembang sehingga mengatakan beban yang hiperbola pada sistem peredaran darah janin.
Jika digunakan pada selesai kehamilan, obat anti peradangan non-steroid bisa menimbulkan berkurangnya jumlah cairan ketuban.
Aspirin takaran tinggi bisa menimbulkan perdarahan pada ibu maupun bayinya.
Aspirin atau asam salisilat lainnya bisa menimbulkan peningkatan kadar bilirubin dalam darah janin sehingga terjadi jaundice (sakit kuning) dan kadang kerusakan otak.
OBAT ANTI-CEMAS & ANTI-DEPRESI
Jika diminum pada trimester pertama, obat anti-cemas bisa menimbulkan cacat bawaan, meskipun efeknya belum terbukti.
Aspirin atau asam salisilat lainnya bisa menimbulkan peningkatan kadar bilirubin dalam darah janin sehingga terjadi jaundice (sakit kuning) dan kadang kerusakan otak.
OBAT ANTI-CEMAS & ANTI-DEPRESI
Jika diminum pada trimester pertama, obat anti-cemas bisa menimbulkan cacat bawaan, meskipun efeknya belum terbukti.
Jika digunakan selama hamil, obat anti-depresi kebanyakan relatif aman, tetapi litium bisa menimbulkan cacat bawaan (terutama pada jantung).
Barbiturat (misalnya phenobarbital) yang diminum oleh perempuan hamil cenderung menimbulkan berkurangnya jaundice yang biasa ditemukan pada bayi gres lahir.
ANTIBIOTIK
Tetracyclin bisa melewati plasenta dan disimpan di dalam tulang serta gigi janin, bercampur dengan kalsium. Akibatnya pertumbuhan tulang menjadi lambat, gigi bayi berwarna kuning dan emailnya lunak serta menjadi rentan terhadap karies.
Barbiturat (misalnya phenobarbital) yang diminum oleh perempuan hamil cenderung menimbulkan berkurangnya jaundice yang biasa ditemukan pada bayi gres lahir.
ANTIBIOTIK
Tetracyclin bisa melewati plasenta dan disimpan di dalam tulang serta gigi janin, bercampur dengan kalsium. Akibatnya pertumbuhan tulang menjadi lambat, gigi bayi berwarna kuning dan emailnya lunak serta menjadi rentan terhadap karies.
Resiko terbesar terjadinya kelainan gigi terjadi jikalau tetrasiklin diminum pada pertengahan hingga selesai kehamilan.
Streptomycin atau Canamycin bisa menimbulkan kerusakan pada indera pendengaran pecahan tengah janin dan kemungkinan menimbulkan ketulian.
Chloramphenicol tidak berbahaya bagi janin tetapi bisa menimbulkan penyakit yang serius pada bayi gres lahir, yaitu sindroma bayi abu-abu.
Ciprofloxacin tidak boleh diberikan kepada ibu hamil lantaran bisa menimbulkan kelainan sendi pada binatang percobaan.
Penicillin kondusif diberikan kepada perempuan hamil.
Kebanyakan antibiotik golongan sulfa yang diminum di selesai kehamilan bisa menimbulkan jaundice pada bayi gres lahir, yang bisa menimbulkan kerusakan otak.
OBAT ANTIKOAGULAN
Janin sangat rentan terhadap antikoagulan (obat anti pembekuan) warfarin.
Cacat bawaan terjadi pada 25% bayi yang terpapar oleh obah ini selama trimester pertama. Selain itu, bisa terjadi perdarahan asing pada ibu maupun janin.
Streptomycin atau Canamycin bisa menimbulkan kerusakan pada indera pendengaran pecahan tengah janin dan kemungkinan menimbulkan ketulian.
Chloramphenicol tidak berbahaya bagi janin tetapi bisa menimbulkan penyakit yang serius pada bayi gres lahir, yaitu sindroma bayi abu-abu.
Ciprofloxacin tidak boleh diberikan kepada ibu hamil lantaran bisa menimbulkan kelainan sendi pada binatang percobaan.
Penicillin kondusif diberikan kepada perempuan hamil.
Kebanyakan antibiotik golongan sulfa yang diminum di selesai kehamilan bisa menimbulkan jaundice pada bayi gres lahir, yang bisa menimbulkan kerusakan otak.
OBAT ANTIKOAGULAN
Janin sangat rentan terhadap antikoagulan (obat anti pembekuan) warfarin.
Cacat bawaan terjadi pada 25% bayi yang terpapar oleh obah ini selama trimester pertama. Selain itu, bisa terjadi perdarahan asing pada ibu maupun janin.
Jika seorang perempuan hamil mempunyai resiko membentuk bekuan darah, lebih baik diberikan heparin. Tetapi pemakaian jangka panjang selama kehamilan bisa menimbulkan penurunan jumlah trombosit atau pengeroposan tulang (osteoporosis) pada ibu.
OBAT-OBAT UNTUK PENYAKIT JANTUNG & PEMBULUH DARAH
Beberapa perempuan hamil memerlukan obat untuk penyakit jantung dan pembuluh darah yang sifatnya menahun atau yang gres timbul selama kehamilan (misalnya pre-eklamsi dan eklamsi).
Obat untuk menurunkan tekanan darah seringkali diberikan kepada perempuan hamil yang menderita pre-eklamsi atau eklamsi. Obat in bisa mempengaruhi fungsi plasenta dan digunakan secara sangat hati-hati untuk mencegah kelainan pada janin.
OBAT-OBAT UNTUK PENYAKIT JANTUNG & PEMBULUH DARAH
Beberapa perempuan hamil memerlukan obat untuk penyakit jantung dan pembuluh darah yang sifatnya menahun atau yang gres timbul selama kehamilan (misalnya pre-eklamsi dan eklamsi).
Obat untuk menurunkan tekanan darah seringkali diberikan kepada perempuan hamil yang menderita pre-eklamsi atau eklamsi. Obat in bisa mempengaruhi fungsi plasenta dan digunakan secara sangat hati-hati untuk mencegah kelainan pada janin.
Biasanya, kelainan timbul lantaran penurunan tekanan darah ibu berlangsung terlalu cepat dan menimbulkan berkurangnya fatwa darah ke plasenta.
ACE inhibitor dan thiazide biasanya tidak digunakan selama kehamilan lantaran bisa menimbulkan dilema yang serius pada janin.
ACE inhibitor dan thiazide biasanya tidak digunakan selama kehamilan lantaran bisa menimbulkan dilema yang serius pada janin.
Digoxin (digunakan untuk mengatasi gagal jantung dan kelainan irama jantung) bisa melewati plasenta tetapi efeknya terhadap bayi sebelum maupun setelah lahir sangat kecil.
Nitrofurantoin, vitamin K, sulfonamid dan Chloramphenicol bisa menimbulkan pemecahan sel darah merah pada perempuan hamil dan janin yang menderita kekurangan G6PD. Karena itu, obat-obatan tersebut tidak diberikan kepada perempuan yang menderita kekurangan G6PD.
OBAT-OBAT YANG DIGUNAKAN SELAMA PERSALINAN
Obat bius lokal, narkotika dan obat pereda nyeri lainnya biasanya melewati plasenta dan bisa mempengaruhi bayi gres lahir.
Karena itu, jikalau selama proses persalinan dibutuhkan obat-obatan, maka diberikan imbas terkecil yang masih efektif dan diberikan selambat-lambatnya biar tidak sempat hingga ke janin yang masih berada dalam rahim.
OBAT SOSIALISASI & OBAT TERLARANG
Merokok selama hamil bisa berbahaya.
Berat tubuh lahir rata-rata dari bayi yang ibunya perokok ialah 170 gram lebih rendah dari bayi yang ibunya tidak merokok.
Keguguran, kelahiran mati, lahir prematur dan sindroma janjkematian bayi mendadakNitrofurantoin, vitamin K, sulfonamid dan Chloramphenicol bisa menimbulkan pemecahan sel darah merah pada perempuan hamil dan janin yang menderita kekurangan G6PD. Karena itu, obat-obatan tersebut tidak diberikan kepada perempuan yang menderita kekurangan G6PD.
OBAT-OBAT YANG DIGUNAKAN SELAMA PERSALINAN
Obat bius lokal, narkotika dan obat pereda nyeri lainnya biasanya melewati plasenta dan bisa mempengaruhi bayi gres lahir.
Karena itu, jikalau selama proses persalinan dibutuhkan obat-obatan, maka diberikan imbas terkecil yang masih efektif dan diberikan selambat-lambatnya biar tidak sempat hingga ke janin yang masih berada dalam rahim.
OBAT SOSIALISASI & OBAT TERLARANG
Merokok selama hamil bisa berbahaya.
Berat tubuh lahir rata-rata dari bayi yang ibunya perokok ialah 170 gram lebih rendah dari bayi yang ibunya tidak merokok.
lebih sering ditemukan pada bayi yang ibunya merokok selama hamil.
Meminum alkohol selama hamil bisa menimbulkan cacat bawaan.
Bayi yang lahir dari ibu yang mengkonsumsi alkohol dalam jumlah besar bisa mengalami sindroma alkohol. Bayi ini kecil, seringkali mempunyai kepala yang kecil (mikrosefalus), kelainan wajah dan kelainan mental. Kadang terjadi kelainan sendi dan kelainan jantung. Bayi ini tidak berkembang dan kemungkinan akan meninggal sesaat setelah dilahirkan.
Aspartam ialah embel-embel buatan yang sepertinya kondusif digunakan selama hamil asalkan jumlahnya tidak berlebihan.
Cocain yang digunakan selama hamil bisa meningkatkan resiko terjadinya keguguran, abrupsio plasenta, cacat bawaan pada otak, ginjal dan alat kelamin serta sikap yang kurang interaktif pada bayi gres lahir.
Beberapa penelitian memperlihatkan bahwa pemakaian marijuana takaran tinggi selama hamil bisa menimbulkan sikap yang asing pada bayi gres lahir.
Penyakit-penyakit Yg Bisa Mempersulit Kehamilan

GAGAL JANTUNG
Gagal Jantung ialah ketidakmampuan jantung untuk memompa sejumlah darah guna mencukupi kebutuhan tubuh.
Sejalan dengan bertambahnya usia kehamilan, seorang perempuan penderita gagal jantung akan semakin merasa cepat lelah meskipun ia cukup istirahat, menghindari stres, mengkonsumsi makanan yang bergizi, mengkonsumsi zat besi untuk mencegah anemia dan membatasi kenaikan berat badannya.
Saat-saat yang memerlukan perhatian khusus dimana tuntutan terhadap jantung sangat besar ialah pada kehamilan 28-34 minggu, selama persalinan dan segera setelah persalinan.
Penyakit jantung yang diderita ibu bisa mempengaruhi janin. Janin bisa meninggal ketika ibu mengalami serangan gagal jantung atau lahir prematur.
Persalinan dan bertambahnya jumlah darah dari rahim yang kembali ke jantung menimbulkan meningkatnya kerja jantung. Pada setiap kontraksi rahim, jantung memompa darah 20% lebih banyak.
Pada penderita gagal jantung yang berat, bisa diberikan obat bius epidural untuk mematikan rasa pada korda spinalis pecahan bawah dan biar penderita tidak perlu mengedan selama proses persalinan berlangsung. Mengedan menimbulkan terganggunya perembesan oksigen melalui paru-paru ibu sehingga jumlah oksigen yang hingga ke janin berkurang.
Bayi dilahirkan dengan proteksi forseps atau melalui operasi sesar.
PENYAKIT JANTUNG REMATIK
Penyakit Jantung Rematik ialah suatu komplikasi yang biasa ditemukan pada demam rematik, dimana satu atau beberapa katup jantung mengalami penyempitan, terutama katup mitral (stenosis katup mitral).
Kelainan yang timbul tanggapan penyempitan katup jantung akan semakin memburuk selama hamil.
Suatu katup yang menyempit menimbulkan meningkatnya denyut jantung, bertambahnya volume darah dan meningkatnya beban kerja jantung. Akibatnya cairan bisa mengalir balik ke paru-paru dan menimbulkan edema paru.
Seorang perempuan yang menderita penyakit jantung rematik, sebelum hamil sebaiknya menjalani pembedahan untuk memperbaiki katup mitral.
Jika perlu, pembedahan bisa dilakukan ketika hamil, tetapi hal ini akan meingkatkan resiko kehilangan janin atau persalinan prematur.
Selama hamil, sebaiknya penderita membatasi kegiatan fisiknya sertaidak boleh terlalu lelah dan cemas.
Katup yang mengalami kerusakan lebih rentan terhadap infeksi, lantaran itu sebagai tindakan pencegahan diberikan antibiotik pada ketika persalinan, 8 jam setelah persalinan dan setelah setiap tindakan yang menimbulkan meningkatnya resiko infeksi (misalnya pencabutan gigi atau ketuban pecah sebelum waktunya).
KELAINAN JANTUNG BAWAAN
Jika sebelum hamil kelainan jantung bawaan ini tidak menjadikan gejala, maka resiko terjadinya komplikasi selama hamil tidak meningkat.
Jika kelainan ini mengenai sisi kanan jantung dan paru-paru (misalnya sindroma Eisenmenger dan hipertensi pulmoner primer), maka besar kemungkinannya penderita mengalami kolaps dan meninggal selama persalinan atau segera sesudahnya. Penyebab terjadinya janjkematian tidak diketahiu, tetapi resikonya cukup besar sehingga penderita tidak dianjurkan untuk hamil.
Untuk mencegah terjadinya infeksi tanggapan kelainan katup jantung diberikan antibiotik.
PROLAPS KATUP MITRAL
Pada prolaps katup mitral, daun katup menonjol ke dalam atrium kiri selama kontraksi ventrikel, kadang menimbulkan kebocoran (regurgitasi) sejumlah kecil darah ke dalam atrium.
Prolaps katup mitral lebih sering ditemukan pada perempuan muda dan cenderung diturunkan.
Gejalanya ialah murmur, palpitasi (jantung berdebar) dan kadang ketidakteraturan irama jantung.
Selama hamil, kebanyakan perempuan penderita penyakit ini tidak mengalami komplikasi. Tetapi selama proses persalinan biasanya diberikan antibiotik intravena (melalui pembuluh darah) untuk mencegah infeksi pada katup jantung.
TEKANAN DARAH TINGGI
Jika seorang perempuan yang mempunyai tekanan darah agak tinggi (140/90 - 150/100 mm Hg) hamil, biasanya dokter menghentikan pemakaian obat-obatan untuk menurunkan tekanan darahnya. Kerugian yang ditimbulkan oleh obat terhadap janin lebih tinggi dibandingkan keuntungan yang diperoleh ibu.
Untuk membantu mengontrol tekanan darahnya, penderita dianjurkan untuk membatasi asupan garam dan mengurangi kegiatan fisik.
Wanita hamil yang menderita hipertensi sedang (tekanan darah tinggi sedang, yaitu 150/90 - 180/110 mm Hg), seringkali harus terus mengkonsumsi obat anti-hipertensi.
Obat anti-hpertensi yang biasanya diberikan kepada perempuan hamil ialah metildopa dan hidralazin. Diuretik (obat yang bisa membuang kelebihan cairan dalam tubuh) tidak digunakan lantaran bisa menghambat pertumbuhan janin.
Setiap bulan dilakukan investigasi fungsi ginjal dan pemantauan pertumbuhan janin dengan USG. Persalinan biasanya dimulai (diinduksi) pada kehamilan 38 minggu.
Wanita hamil yang menderita hipertensi berat (diatas 180/110 mm Hg) memerlukan perawatan khusus.
Kehamilan bisa semakin memperburuk hipertensi dan mungkin akan menimbulkan pembengkakan otak (stroke).
Pada perempuan penderita hipertensi berat lebih sering terjadi abrupsio plasenta (pelepasan plasenta sebelum waktunya), yang menimbulkan terputusnya pasokan oksigen dan zat gizi ke janin sehingga janin bisa meninggal.
Bahkan meskipun tidak terjadi abrupsio plasenta, hipertensi bisa menimbulkan berkurangnya pasokan darah ke janin sehingga pertumbuhan janin menjadi lambat.
Jika kehamilan ingin dilanjutkan, biasanya harus diberikan obat anti-hipertensi yang lebih kuat. Untuk melindungi janin dan ibu, biasanya penderita harus dirawat di rumah sakit. Jika kondisinya semakin memburuk, disarankan untuk mengakhiri kehamilan guna menyelamatkan ibu.
ANEMIA
Anemia ialah suatu keadaan dimana jumlah sel darah merah atau jumlah hemoglobin (protein pengangkut oksigen) di bawah normal.
Sebagian besar perempuan hamil mengalami anemia yang tidak membahayakan. Tetapi anemia tanggapan kelainan bawaan pada hemoglobin bisa mempersulit kehamilan.
Kelainan tersebut meningkatkan resiko penyakit dan janjkematian pada bayi gres lahir dan meningkatkan penyakit pada ibu.
Wanita penderita penyakit sel sabit mempunyai resiko mengalami infeksi selama hamil. Yang paling sering ditemukan ialah pneumonia, infeksi saluran kemih dan infeksi rahim.
Sekitar sepertiga perempuan hamil yang menderita penyakit sel sabit, selama hamil mengalami hipertensi. Selain itu, sering terjadi krisis sel sabit.
Juga bisa terjadi gagal jantung dan emboli paru.
Semakin berat keadaan penyakit ini sebelum hamil, maka semakin tinggi resiko terjadinya komplikasi dan janjkematian selama hamil.
Untuk mengurangi resiko terjadinya komplikasi, diberikan transfusi darah guna mempertahankan kadar hemoglobin.
PENYAKIT GINJAL
Seorang perempuan yang sebelum hamil menderita penyakit ginjal berat mustahil bisa mengandung bayinya hingga cukup matang untuk dilahirkan.
Tetapi beberapa perempuan yang secara rutin menjalani dialisa tanggapan gagal ginjal dan banyak perempuan yang telah menjalani pencangkokan ginjal bisa melahirkan bayi yang sehat.
Wanita hamil yang menderita penyakit ginjal biasanya memerlukan perawatan dari hebat ginjal dan hebat kandungan. Secara rutin dilakukan investigasi fungsi ginjal, tekanan darah dan berat badan.
Asupan garam dibatasi. Pemberian diuretik membantu mengendalikan tekanan darah dan edema.
Penderita seringkali harus dirawat di rumah sakit setelah kehamilan mencapai 28 minggu. Persalinan dini harus dilakukan untuk menyelamatkan bayi dan biasanya dilakukan melalui operasi sesar.
PENYAKIT INFEKSI
Infeksi saluran kemih sering terjadi selama hamil, kemungkinan lantaran uterus yang membesar memperlambat fatwa air kemih (menekan ureter).
Jika fatwa air kemih lambat, basil tidak bisa dibuang dari saluran kemih sehingga menimbulkan meningkatnya kemungkinan terjadinya infeksi.
Infeksi yang terjadi meningkatkan resiko terjadinya persalinan dini dan pecahnya ketuban sebelum waktunya.
Kadang infeksi pada kandung kemih atau ureter menyebar ke saluran kemih dan hingga ke ginjal, menimbulkan infeksi ginjal. Untuk mengatasinya diberikan antibiotik.
Beberapa infeksi yang berbahaya bagi janin:
# Campak Jerman (rubella) : infeksi virus yang merupakan penyebab utama dari cacat bawaan, terutama pada jantung dan indera pendengaran pecahan dalam.
# Infeksi sitomegalovirus: bisa melewati plasenta dan merusak hati janin.
# Toksoplasmosis : bisa menginfeksi dan merusak otak janin. Wanita hamil sebaiknya menghindari kucing dan kotoran kucing lantaran bisa menularkan toksoplasmosis.
# Hepatitis infeksiosa.
nfeksi klamidia bisa menimbulkan ketuban pecah sebelum waktunya dan persalinan dini.
Pada persalinan melalui vagina, herpes genitalis bisa ditularkan pada bayi. Jika seorang perempuan hamil mempunyai luka herpes, biasanya dianjurkan untuk menjalani operasi sesar untuk mencegah penularan penyakit pada bayinya.
Infeksi HIV (human immunodeficiency virus, virus penyebab AIDS) merupakan dilema utama dalam kehamilan. Sekitar 25% perempuan hamil y ang menderita infeksi ini menularkannya kepada janinnya.
Sedini mungkin diberikan AZT (zidovudin) yang bisa menurunkan angka penularan kepada janin.
Jika terinfeksi, maka bayi segera menjadi sakit berat dan biasanya meninggal tanggapan komplikasi AIDS sebelum usianya mencapai 2 tahun.
DIABETES
Diabetes ialah suatu penyakit dimana kadar gula darah (glukosa) sangat tinggi.
Berbagai perubahan yang terjadi selama kehamilan menimbulkan semakin sulit untuk mengendalikan gula darah pada perempuan penderita diabetes.
Perubahan kadar dan jenis hormon yang dihasilkan selama kehamilan bisa menimbulkan resistensi terhadap insulin sehingga kebutuhan tubuh akan insulin meningkat.
Diabetes yang bermula atau pertama kali muncul selama kehamilan (diabetes gestasional) terjadi pada 1-3% kehamilan.
Wanita hamil secara rutin menjalani penyaringan untuk diabetes gestasional. Setelah persalinan biasanya diabetes ini akan menghilang.
Diabetes yang tidak terkontrol bisa membahayakan janin dan ibunya.
Selama hamil, diberikan suntikan insulin lantaran obat anti-diabetes yang diminum bisa membahayakan janin.
Diabetes menimbulkan meningkatnya resiko infeksi, persalinan dini dan tekanan darah tinggi tanggapan kehamilan.
Jika hipertensi terkendali, maka kehamilan tidak akan memperburuk penyakit ginjal tanggapan diabetes dan jarang terjadi komplikasi ginjal.
Bayi yang dilahirkan oleh penderita diabetes biasanya sangat besar meskipun selama hamil kadar gula darah ibunya normal atau mendekati normal.
Kelainan bawaan kemungkinan besar terjadi jikalau diabetes selama kehamilan 6-7 ahad tidak terkontrol dengan baik.
Pada kehamilan 16-18 ahad dilakukan pengukuran kadar alfa fetoprotein (protein yang dihasilkan oleh janin) dalam teladan darah ibu.
Kadar alfa fetoprotein yang tinggi memperlihatkan adanya spina bifida (perkembangan tulang belakang dan korda spinalis yang tidak sempurna), sedangkan kadar yang rendah memperlihatkan sindroma Down.
Untuk mengetahui cacat bawaan lainnya, dilakukan investigasi USG pada kehamilan 20-22 minggu.
Sebagian besar penderita diabetes bisa melahirkan bayinya secara normal.
Tetapi jikalau keadaan kesehatannya tidak memungkinkan atau diabetesnya selama hamil tidak terkontrol, tidak disarankan untuk melahirkan secara normal. Pada kasus mirip ini dilakukan amniosentesis untuk menilai kematangan paru-paru janin, sehingga bayi bisa dilahirkan secara dini melalui operasi sesar.
Operasi sesar juga dilakukan jikalau bayinya terlalu besar sehingga tidak sanggup melewati jalan lahir atau mempersulit persalinan.
Kehamilan yang terlalu usang bisa membahayakan janin dari penderita diabetes. Biasanya persalinan terjadi pada atau sebelum 40 minggu.
Jika hingga 40 ahad belum juga lahir, dilakukan induksi dengan cara memecahkan ketuban dan mengatakan oksitosin intravena atau dilakukan operasi sesar.
Jika kehamilan terus dibiarkan hingga lebih dari 42 minggu, bayi bisa meninggal dalam kandungan.
Segera setelah persalinan, banyak penderita yang tidak memerlukan insulin. Wanita yang sebelum hamil menderita diabetes, setelah persalinan kebutuhannya akan insulin menurun drastis, kemudian secara sedikit demi sedikit meningkat lagi setelah sekitar 72 jam.
Bayi yang lahir dari penderita diabetes mempunyai resiko menderita gangguan pernafasan, kadar gula darah dan kalsium yang rendah, sakit kuning dan jumlah sel darah merah yang meningkat. Kelainan ini bersifat sementara dan bisa diobati.
PENYAKIT TIROID
Kadar hormon tiroid yang tinggi selama hamil paling sering disebabkanoleh penyakit Grave atau tiroiditis.
Penyakit Grave terjadi tanggapan adanya antibodi yang merangsang kelenjar tiroid untuk menghasilkan sejumlah besar hormon tiroid. Antibodi ini bisa melewati plasenta dan menimbulkan meningkatnya kegiatan tiroid pada janin, sehingga denyut jantung janin menjadi cepat (lebih dari 160 kali/menit) dan pertumbuhannya terhambat.
Kadang penyakit Grave menghasilkan antibodi yang sanggup menghambat pembentukan hormon tiroid. Antibodi ini bisa melewati plasenta dan menghalangi pembentukan hormon tiroid oleh kelenjar tiroid janin sehingga jumlah hormon tiroid tidak memadai (hipotiroidisme). Hipotiroidisme bisa menyebakban suatu bentuk keterbelakangan mental yang disebut kretinisme.
Untuk mengobati penyakit Grave biasanya diberikan propiltiourasil takaran rendah. Pemberian obat ini disertai dengan pemantauan ketat, lantaran propiltiourasil bisa melewati plasenta dan menghalangi pembentukan hormon tiroid oleh kelenjar tiroid janin.
Penyakit Grave seringkali membaik pada trimester ketiga sehingga dosisnya bisa dikurangi atau pemakaiannya dihentikan.
Kadang dilakukan tiroidektomi (pengangkatan kelenjar tiroid) pada trimester kedua. 24 jam setelah pembedahan, penderita harus mulai mengkonsumsi hormon tiroid dan terus mengkonsumsi hormon tiroid seumur hidupnya. Hormon ini hanya menggantikan hormon yang seharusnya dihasilkan oleh kelenjar tiroid dan tidak menjadikan gangguan pada janin.
Tiroiditis ialah peradangan pada kelenjar tiroid yang menimbulkan pembengkakan di leher.
Selama hamil, peningkatan kadar hormon tiroid menimbulkan timbulnya tanda-tanda yang bersifat sementara dan biasanya tidak memerlukan pengobatan khusus.
2 penyebab utama dari rendahnya kadar hormon tiroid ialah tiroiditis Hashimoto (yang disebabkan oleh antibodi yang menghambat pembentukan hormon tiroid) dan pengobatan terhadap penyakit Grave.
Untuk mengatasinya diberikan tablet hormon tiroid.
PENYAKIT HATI
Wanita penderita hepatitis aktif kronis dan terutama yang telah membentuk sirosis seringkali sulit hamil. Jika bisa hamil, kemungkinan akan keguguran atau persalinan prematur.
Kehamilan bisa memperburuk penyumbatan fatwa empedu pada sirosis bilier primer, kadang menyebakan sakit kuning atau air kemih yang berwarna gelap, tetapi hal ini akan menghilang setelah persalinan.
Pada penderita sirosis, kehamilan menimbulkan meningkatnya resiko perdarahan hebat pada varises di sekitar kerongkongan, terutama pada trimester ketiga.
ASMA
Kehamilan bisa mempengaruhi penderita asma, sebaliknya asma juga bisa mempengaruhi kehamilan, yaitu bisa menghambat pertumbuhan janin atau memicu terjadinya persalinan prematur.
Serangan asma yang ringan diatasi dengan pemberian bronkodilator hirup (misalnya isoproterenol), yang akan memperlebar penyempitan saluran udara pada paru-paru. Tetapi obat ini tidak boleh terlalu sering digunakan.
Serangan asma yang lebih berat biasanya diatasi dengan infus aminofilin.
Serangan asma yang sangat berat (status asmatikus) diatasi dengan pemberian infus kortikosteroid.
Jika terdapat infeksi, diberikan antibiotik.
Setelah suatu serangan, bisa diberikan tablet yang mengandung teofilin untuk mencegah serangan lanjutan.
Bronkodilator dan kortikosteroid banyak digunakan oleh ibu hamil dan tidak menjadikan dilema yang berat.
LUPUS ERITEMATOSUS SISTEMIK
Lupus ialah suatu penyakit autoimun yang bisa muncul pertama kali pada ketika hamil, atau semakin memburuk pada ketika hamil atau semakin membaik pada ketika hamil.
Pengaruh kehamilan terhadap lupus tidak sanggup diramalkan, tetapi kekambuhan paling mungkin terjadi segera setelah persalinan.
Penderita lupus seringkali mempunyai riwayat keguguran berulang, janjkematian lahir pada pertengahan kehamilan, pertumbuhan janin yang terhambat (IUGR, intrauterine growth retardation) dan persalinan prematur.
Antibodi yang menimbulkan terjadinya lupus bisa melewati plasenta dan menimbulkan denyut jantung yang sangat lambat, anemia, penurunan jumlah trombosit atau sel darah merah pada janin.
Antibodi ini secara perlahan akan menghilang dalam beberapa ahad setelah bayi lahir.
ARTRITIS REMATOID
Artritis Rematoid ialah suatu penyakit autoimun yang seringkali membaik selama kehamilan. Hal ini terjadi mungkin lantaran selama hamil, kadar hidrokortison di dalam darah meningkat.
Penyakit ini tidak mempengaruhi janin, tetapi mungkin akan timbul kesulitan dalam persalinan jikalau artritis menyerang persendian pinggul atau tulang belakang pecahan bawah.
MIASTENIA GRAVIS
Miastenia Gravis ialah suatu penyakit autoimun yang menimbulkan kelemahan otot.
Pada ketika persalinan, penderita mungkin memerlukan ventilator untuk membantu pernafasannya.
Antibodi penyebab miastenia gravis bisa melewati plasenta, sehingga 20% bayi yang dilahirkan oleh ibu penderita penyakit ini juga menderita miastenia gravis. Tetapi lantaran antibodi ibu secara perlahan akan menghilang dan bayi tidak membentuk antibodi homogen ini, maka kelemahan otot pada bayi biasanya bersifat sementara.
PURPURA TROMBOSITOPENIK IDIOPATIK
Purpura Trombositopenik Idiopatik merupakan suatu penyakit autoimun, dimana jumlah trombosit dalam darah sangat menurun, kemungkinan lantaran adanya antibodi yang menghancurkan mereka. Akibatnya penderita gampang mengalami perdarahan.
Jika selama hamil tidak diobati, penyakit ini cenderung akan memburuk.
Antibodi bisa melewati plasenta dan menimbulkan berkurangnya trombosit pada janin sebelum atau segera setelah dilahirkan. Bayi bisa mengalami perdarahan selama persalinan, yang mungkin akan menimbulkan cedera atau kematian, terutama jikalau perdarahan terjadi di dalam otak.
Dengan melaksanakan analisa terhadap sejumlah teladan darah dari korda umbilikalis, bisa diketahui adanya antibodi dan kadar trombosit yang rendah pada janin.
Jika pada janin ditemukan antibodi, maka dilakukan operasi sesar untuk mencegah terjadinya stress berat kelahiran yang bisa menimbulkan perdarahan pada otak bayi.
Antibodi akan menghilang dalam waktu 21 hari dan darah bayi akan kembali membeku secara normal.
Kortikosteroid bisa memperbaiki pembekuan darah pada perempuan hamil tetapi efeknya tidak berlangsung lama.
Untuk memperbaiki pembekuan darah bisa diberikan infus gamma globulin takaran tinggi, sehingga persalinan bisa dimulai dan persalinan bisa dilakukan secara normal tanpa perdarahan yang berat.
Transfusi trombosit dilakukan hanya jikalau dilakukan operasi sesar uantuk melindungi bayi dan jikalau jumlah trombosit ibu sangat sedikit sehingga bisa menimbulkan perdarahan hebat.
Jika setelah dilakukan pengobatan kadar trombosit tetap rendah, kadang dilakukan splenektomi (pengangkatan limpa). Saat yang paling tepat untuk melaksanakan splenektomi ialah pada pertengahan kehamilan.
PEMBEDAHAN PADA SAAT HAMIL
Apendisitis (peradangan usus buntu) bisa menimbulkan nyeri kram yang ibarat kontraksi rahim.
Jika apendisitis menjadikan masalah, maka segera dilakukan apendektomi (pengangkatan usus buntu) lantaran apendisitis yang pecah bisa berakibat fatal.
Apendektomi tidak membahayakan janin dan tidak menimbulkan keguguran.
Kista ovarium bisa terjadi selama hamil dan bisa menimbulkan nyeri kram.
Jika kista ini jinak, pembedahan biasanya ditunda hingga usia kehamilan mencapai 12 minggu.
Jika kista terus membesar atau nyeri bila ditekan, maka pembedahan bisa dilakukan sebelum usia kehamilan mencapai 12 ahad lantaran kemungkinan penyebabnya ialah kanker atau abses.
Kelainan kandung empedu kadang terjadi selama hamil. Jika keadaannya tidak membaik, maka dilakukan pembedahan.
Penyumbatan usus bisa terjadi selama kehamilan.
Jika terbentuk gangren (kematian jaringan usus) dan peritonitis (peradangan selaput rongga perut), maka nyawa ibu terancam dan bisa terjadi keguguran.
Biasanya dilakukan pembedahan eksplorasi jikalau timbul tanda-tanda penyumbatan usus, terutama jikalau penderita pernah menjalani pembedahan perut atau infeksi perut.
Kehamilan Resiko Tinggi
 Kehamilan Resiko Tinggi ialah suatu kehamilan yang mempunyai resiko lebih besar dari biasanya (baik bagi ibu maupun bayinya), akan terjadinya penyakit atau janjkematian sebelum maupun setelah persalinan.
Kehamilan Resiko Tinggi ialah suatu kehamilan yang mempunyai resiko lebih besar dari biasanya (baik bagi ibu maupun bayinya), akan terjadinya penyakit atau janjkematian sebelum maupun setelah persalinan.Untuk menentukan suatu kehamilan resiko tinggi, dilakukan evaluasi terhadap perempuan hamil untuk menentukan apakah ia mempunyai keadaan atau ciri-ciri yang menimbulkan ia ataupun janinnya lebih rentan terhadap penyakit atau janjkematian (keadaan atau ciri tersebut disebut faktor resiko).
Faktor resiko bisa mengatakan suatu angka yang sesuai dengan beratnya resik
FAKTOR RESIKO SEBELUM KEHAMILAN
Sebelum hamil, seorang perempuan bisa mempunyai suatu keadaan yang menimbulkan meningkatnya resiko selama kehamilan.
Selain itu, jikalau seorang perempuan mengalami dilema pada kehamilan yang lalu, maka resikonya untuk mengalami hal yang sama pada kehamilan yang akan tiba ialah lebih besar.
Karakteristik ibu
Usia perempuan mempengaruhi resiko kehamilan.
Anak perempuan berusia 15 tahun atau kurang lebih rentan terhadap terjadinya pre-eklamsi (suatu keadaan yang ditandai dengan tekanan darah tinggi, protein dalam air kemih dan penimbunan cairan selama kehamilan) dan eklamsi (kejang tanggapan pre-eklamsi). Mereka juga lebih mungkin melahirkan bayi dengan berat tubuh rendah atau bayi kurang gizi.
Wanita yang berusia 35 tahun atau lebih, lebih rentan terhadap tekanan darah tinggi, diabetes atau fibroid di dalam rahim serta lebih rentan terhadap gangguan persalinan. Diatas usia 35 tahun, resiko mempunyai bayi dengan kelainan kromosom (misalnya sindroma Down) semakin meningkat. Pada perempuan hamil yang berusia diatas 35 tahun bisa dilakukan investigasi cairan ketuban (amniosentesis) untuk menilai kromosom janin.
Seorang perempuan yang pada ketika tidak hamil mempunyai berat tubuh kurang dari 50 kg, lebih mungkin melahirkan bayi yang lebih kecil dari usia kehamilan (KMK, kecil untuk masa kehamilan). Jika kenaikan berat tubuh selama kehamilan kurang dari 7,5 kg, maka resikonya meningkat hingga 30%.
Sebaliknya, seorang perempuan gemuk lebih mungkin melahirkan bayi besar. Obesitas juga menimbulkan meningkatnya resiko terjadinya diabetes dan tekanan darah tinggi selama kehamilan.
Seorang perempuan yang mempunyai tinggi tubuh kurang dari 1,5 meter, lebih mungkin mempunyai panggul yang sempit. Selain itu, perempuan tersebut juga mempunyai resiko yang lebih tinggi untuk mengalami persalinan prematur dan melahirkan bayi yang sangat kecil.
Peristiwa pada kehamilan yang lalu
Seorang perempuan yang 3 kali berturut-turut mengalami keguguran pada trimester pertama, mempunyai resiko sebesar 35% unuk mengalami keguguran lagi.
Keguguran juga lebih mungkin terjadi pada perempuan yang pernah melahirkan bayi yang sudah meninggal pada usia kehamilan 4-8 ahad atau pernah melahirkan bayi prematur.
Sebelum mencoba hamil lagi, sebaiknya seorang perempuan yang pernah mengalami keguguran menjalani investigasi untuk:
- kelainan kromosom atau hormon
- kelainan struktur rahim atau leher rahim
- penyakit jaringan ikat (misalnya lupus)
- reksi kekebalan pada janin (biasanya ketidaksesuaian Rh).
Jika penyebab terjadinya keguguran diketahui, maka dilakukan tindakan pengobatan.
Kematian di dalam kandungan atau janjkematian bayi gres lahir bisa terjadi akibat:
- Kelainan kromosom pada bayi
- Diabetes
- Penyakit ginjal atau pembuluh darah menahun
- Tekanan darah tinggi
- Penyalahgunaan obat
- Penyakit jaringan ikat pada ibu (misalnya lupus).
Seorang perempuan yang pernah melahirkan bayi prematur, mempunyai resiko yang lebih tinggi untuk melahirkan bayi prematur pada kehamilan berikutnya.
Seorang perempuan yang pernah melahirkan bayi dengan berat tubuh kurang dari 1,5 kg, mempunyai resiko sebesar 50% untuk melahirkan bayi prematur pada kehamilan berikutnya.
Jika seorang perempuan pernah melahirkan bayi dengan berat tubuh lebih dari 5 kg, mungkin ia menderita diabetes.
Jika selama kehamilan seorang perempuan menderita diabetes, maka resiko terjadinya keguguran atau resiko janjkematian ibu maupun bayinya meningkat.
Pemeriksaan kadar gula darah dilakuka pada perempuan hamil ketika memasuki usia kehamilan 20-28 minggu.
Seorang perempuan yang telah mengalami kehamilan sebanyak 6 kali atau lebih, lebih mungkin mengalami:
- kontraksi yang lemah pada ketika persalinan (karena otot rahimnya lemah)
- perdarahan setelah persalinan (karena otot rahimnya lemah)
- persalinan yang cepat, yang bisa menimbulkan meningkatnya resiko perdarahan vagina yang berat
- plasenta previa (plasenta letak rendah).
Jika seorang perempuan pernah melahirkan bayi yang menderita penyakit hemolitik, maka bayi berikutnya mempunyai resiko menderita penyakit yang sama.
Penyakit ini terjadi jikalau darah ibu mempunyai Rh-negatif, darah janin mempunyai Rh-positif dan ibu membentuk antibodi untuk menyerang darah janin; antibodi ini menimbulkan kerusakan pada sel darah merah janin.
Pada kasus mirip ini, dilakukan investigasi darah pada ibu dan ayah. Jika ayah mempunyai 2 gen untuk Rh-positif, maka semua anaknya akan mempunyai Rh-positif; jikalau ayah hanya mempunyai 1 gen untuk Rh-positif, maka peluang anak-anaknya untuk mempunyai Rh-positif ialah sebesar 50%.
Biasanya pada kehamilan pertama, perbedaan Rh antara ibu dengan bayinya tidak menjadikan masalah, tetapi kontak antara darah ibu dan bayi pada persalinan menimbulkan tubuh ibu membentuk antibodi. Akibatnya, resiko penyakit hemolitik akan ditemukan pada kehamilan berikutnya.
Tetapi setelah melahirkan bayi dengan Rh-positif, biasanya pada ibu yang mempunyai Rh-negatif diberikan immunoglobulin Rh-nol-D, yang akan menghancurkan antibodi Rh. Karena itu, penyakit hemolitik pada bayi jarang terjadi.
Seorang perempuan yang pernah mengalami pre-eklamsi atau eklamsi, kemungkinan akan mengalaminya lagi pada kehamilan berikutnya, terutama jikalau diluar kehamilan ia menderita tekanan darah tinggi menahun.
Jika seorang perempuan pernah melahirkan bayi dengan kelainan genetik atau cacat bawaan, biasanya sebelum merencanakan kehamilan berikutnya, dilakukan analisa genetik pada bayi dan kedua orangtuanya.
Kelainan struktur
Kelainan struktur pada organ reproduksi perempuan (misalnya rahim ganda atau leher rahim yang lemah) bisa meningkatkan resiko terjadinya keguguran.
Untuk mengetahui adanya kelainan struktur, bisa dilakukan pembedahan diagnostik, USG atau rontgen.
Fibroid (tumor jinak) di dalam rahim bisa meningkatkan resiko terjadinya:
- kelahiran prematur
- gangguan selama persalinan
- kelainan letak janin
- kelainan letak plasenta
- keguguran berulang.
Keadaan kesehatan
Keadaan kesehatan tertentu pada perempuan hamil bisa membahayakan ibu dan bayi yang dikandungnya.
Keadaan kesehatan yang sangat penting adalah:
- Tekanan darah tinggi menahun
- Penyakit ginjal
- Diabetes
- Penyakit jantung yang berat
- Penyakit sel sabit
- Penyakit tiroid
- Lupus
- Kelainan pembekuan darah.
Riwayat keluarga
Riwayat adanya keterbelakangan mental atau penyakit keturunan lainnya di keluarga ibu atau ayah menimbulkan meningkatnya kemungkinan terjadinya kelainan tersebut pada bayi yang dikandung. Kecenderungan mempunyai anak kembar juga sifatnya diturunkan.
FAKTOR RESIKO SELAMA KEHAMILAN
Seorang perempuan hamil dengan resiko rendah bisa mengalami suatu perubahan yang menimbulkan bertambahnya resiko yang dimilikinya.
Dia mungkin terpapar oleh teratogen (bahan yang bisa menimbulkan cacat bawaan), mirip radiasi, materi kimia tertentu, obat-obatan dan infeksi; atau ia bias mengalami kelainan medis atau komplikasi yang bekerjasama dengan kehamilan.
Obat-obatan atau infeksi
Obat-obatan yang diketahui bisa menimbulkan cacat bawaan jikalau diminum selama hamil adalah:
- Alkohol
- Phenitoin
- Obat-obat yang kerjanya melawan asam folat (misalnya triamteren atau trimethoprim)
- Lithium
- Streptomycin
- Tetracyclin
- Talidomide
- Warfarin.
Infeksi yang bisa menimbulkan cacat bawaan adalah:
- Herpes simpleks
- Hepatitis virus
- Influenza
- Gondongan
- Campak Jerman (rubella)
- Cacar air (varisela)
- Sifilis
- Listeriosis
- Toksoplasmosis
- Infeksi oleh virus coxsackie atau sitomegalovirus.
Merokok berbahaya bagi ibu dan janin yang dikandungnya, tetapi hanya sekitar 20% perempuan yang berhenti merokok selama hamil.
Efek yang paling sering terjadi tanggapan merokok selama hamil ialah berat tubuh bayi yang rendah. Selain itu, perempuan hamil yang merokok juga lebih rentan mengalami:
- komplikasi plasenta
- ketubah pecah sebelum waktunya
- persalinan prematur
- infeksi rahim.
Seorang perempuan hamil yang tidak merokok sebaiknya menghindari asap rokok dari orang lain lantaran bisa mengatakan imbas yang sama terhadap janinnya.
Cacat bawaan pada jantung, otak dan wajah lebih sering ditemikan pada bayi yang ibunya merokok.
Merokok selama hamil juga bisa menimbulkan meningkatnya resiko terjadinya sindroma janjkematian bayi mendadak.
Selain itu, belum dewasa yang dilahirkan oleh ibu perokok bisa mengalami kekurangan yang sifatnya ringan dalam hal pertumbuhan fisik, perkembangan intelektual dan perilaku. Efek ini diduga disebabkan oleh karbon monoksida (yang menimbulkan berkurangnya pasokan oksigen ke jaringan tubuh) dan nikotin (yang merangsang pelepasan hormon yang menimbulkan pengkerutan pembuluh darah yang menuju ke plasenta dan rahim).
Mengkonsumsi alkohol selama hamil bisa menimbulkan cacat bawaan.
Sindroma alkohol pada janin merupakan salah satu tanggapan utama dari pemakaian alkohol selama hamil. Sindroma ini ditandai dengan:
- keterbelakangan pertumbuhan sebelum atau setelah lahir
- kelainan wajah
- mikrosefalus (ukuran kepala lebih kecil), yang kemungkinan disebabkan oleh pertumbuhan otak yang dibawah normal
- kelainan perkembangan perilaku.
Sindroma alkohol pada janin seringkali menimbulkan keterbelakangan mental.
Selain itu, alkohol juga bisa menimbulkan keguguran dan gangguan sikap yang berat pada bayi maupun anak yang sedang tumbuh (misalnya sikap antisosial dan kurang memperhatikan).
Resiko terjadinya keguguran pada perempuan hamil yang mengkonsumsi alkohol ialah 2 kali lipat, terutama jikalau perempuan tersebut ialah peminum berat.
Berat tubuh bayi yang dilahirkan berada di bawah normal, yaitu rata-rata 2 kg.
Suatu investigasi laboratorium yang sensitif dan tidak memerlukan biaya besar, yaitu kromatografi, bisa digunakan untuk mengetahui pemakaian heroin, morfin, amfetamin, barbiturat, kodein, kokain, marijuana, metadon atau fenotiazin pada perempuan hamil.
Wanita yang menggunakan obat suntik mempunyai resiko tinggi terhadap:
- Anemia
- Bakteremia
- Endokarditis
- Abses kulit
- Hepatitis
- Flebitis
- Pneumonia
- Tetanus
- Penyakit menular seksual (termasuk AIDS).
Sekitar 75% bayi yang menderita AIDS, ibunya ialah pemakai obat suntik atau pramuria. Bayi-bayi tersebut juga mempunyai resiko menderita penyakit menular seksual lainnya, hepatitis dan infeksi. Pertumbuhan mereka di dalam rahim kemungkinan mengalami kemunduran dan mereka bisa lahir prematur.
Kokain merangsang sistem saraf pusat, bertindak sebagai obat bius lokal dan menimbulkan pengkerutan pembuluh darah. Pembuluh darah yang mengkerut bisa menimbulkan berkurangnya fatwa darah sehingga kadang janin tidak mendapatkan oksigen yang cukup.
Berkurangnya fatwa darah dan oksigen bisa menimbulkan gangguan pertumbuhan banyak sekali organ dan biasanya menimbulkan cacat kerangka serta penyempitan sebagian usus.
Pemeriksaan air kemih untuk mengatahui adanya kokain biasanya dilakukan jika:
- seorang perempuan hamil tiba-tiba menderita tekanan darah tinggi yang berat
- terjadi perdarahan tanggapan pelepasan plasenta sebelum waktunya
- terjadi janjkematian dalam kandungan yang sebabnya tidak diketahui.
31% dari perempuan pemakai kokain mengalami persalinan prematur, 19% melahirkan bayi yang pertumbuhannya terhambat dan 15% mengalami pelepasan plasenta sebelum waktunya.
Jika pemakaian kokain dihentikan setelah trimester pertama, maka resiko persalinan prematur dan pelepasan plasenta sebelum waktunya tetap meningkat, tetapi pertumbuhan janinnya normal.
Keadaan kesehatan
Tekanan darah tinggi pada perempuan hamil bisa disebabkan oleh kehamilan atau keadaan lain.
Tekanan darah tinggi di selesai kehamilan bisa merupakan ancaman serius terhadap ibu dan bayinya dan harus segera diobati.
Jika seorang perempuan hamil pernah menderita infeksi kandung kemih, maka dilakukan investigasi air kemih pada awal kehamilan. Jika ditemukan bakteri, segera diberikan antibiotik untuk mencegah infeksi ginjal yang bisa menimbulkan persalinan prematur dan ketuban pecah sebelum waktunya.
Infeksi vagina oleh basil selama hamil juga bisa menimbulkan persalinan prematur dan ketuban pecah sebelum waktunya. Untuk mencegah terjadinya hal tersebut, diberikan antibiotik.
Penyakit yang menimbulkan demam (suhu lebih tinggi dari 39,4° Celsius) pada trimester pertama menimbulkan meningkatnya kemungkinan terjadinya keguguran dan kelainan sistem saraf pada bayi.
Demam pada trimester terakhir menimbulkan meningkatnya kemungkinan terjadinya persalinan prematur.
Komplikasi kehamilan
1. Inkompatibilitas Rh
Ibu dan janin yang dikandungnya bisa mempunyai jenis darah yang tidak sesuai. Yang paling sering terjadi ialah inkompatibilitas Rh, yang bisa menimbulkan penyakit hemolitik pada bayi gres lahir.
Penyakit hemolitik bisa terjadi jikalau ibu mempunyai Rh-negatif, ayah mempunyai Rh-positif, janin mempunyai Rh-positif dan tubuh ibu menciptakan antibodi untuk melawan darah janin.
Jika seorang ibu hamil mempunyai Rh-negatif, maka dilakukan investigasi antibodi terhadap janin setiap 2 bulan.
Resiko pembentukan antibodi ini meningkat pada keadaan berikut:
- setelah terjadinya perdarahan dimana darah ibu dan darah janin bercampur
- setelah investigasi amniosentesis
- dalam waktu 72 jam setelah melahirkan bayi dengan Rh-positif.
Pada ketika ini dan pada kehamilan 28 minggu, diberikan imunoglobulin Rh-nol-D kepada ibu, yang akan menghancurkan antibodi Rh.
2. Perdarahan
Penyebab perdarahan paling sering pada trimester ketiga adalah:
- Kelainan letak plasenta
- Pelepasan plasenta sebelum waktunya
- Penyakit pada vagina atau leher rahim (misalnya infeksi).
Perdarahan pada trimester ketiga mempunyai resiko terjadinya janjkematian bayi, perdarahan hebat dan janjkematian ibu pada ketika persalinan.
Untuk menentukan penyebab terjadinya perdarahan bisa dilakukan investigasi USG, pengamatan leher rahim dan Pap smear.
3. Kelainan pada cairan ketuban
Air ketuban yang terlalu banyak akan menimbulkan peregangan rahim dan menekan diafragma ibu. Hal ini bisa menimbulkan gangguan pernafasan yang berat pada ibu atau terjadinya persalinan prematur.
Air ketuban yang terlalu banyak cenerung terjadi pada:
- ibu yang menderita diabetes yang tidak terkontrol
- kehamilan ganda
- inkompatibilitas Rh
- bayi dengan cacat bawaan (misalnya penyumbatan kerongkongan atau kelainan sistem saraf).
Air ketuban yang terlalu sedikit ditemukan pada:
- bayi yang mempunyai cacat bawaan pada saluran kemih
- bayi yang mengalami kendala pertumbuhan
- bayi yang meninggal di dalam kandungan.
4. Persalinan prematur
Persalinan prematur lebih mungkin terjadi pada keadaan berikut:
- ibu mempunyai kelainan struktur pada rahim atau leher rahim
- perdarahan
- stress fisik atau mental
- kehamilan ganda
- ibu pernah menjalani pembedahan rahim.
Persalinan prematur seringkali terjadi jika:
- bayi berada dalam posisi sungsang
- plasenta terlepas dari rahim sebelum waktunya
- ibu menderita tekanan darah tinggi
- air ketuban terlalu banyak
- ibu menderita pneumonia, infeksi ginjal atau apendisitis.
5. Kehamilan ganda
Kehamilan lebih dari 1 janin juga bisa menimbulkan meningkatnya kemungkinan terjadinya cacat bawaan dan kelainan pada ketika persalinan.
6. Kehamilan lewat waktu
Pada kehamilan yang terus berlanjut hingga lebih dari 42 minggu, kemungkinan terjadinya janjkematian bayi ialah 3 kali lebih besar.
Penilaian kehamilan resiko tinggi
Nilai 10 atau lebih memperlihatkan resiko tinggi.
Faktor Resiko dan Skor
SEBELUM KEHAMILAN
Karakteristik ibu
Usia 35 tahun atau lebih atau 15 tahun atau kurang : 5
Berat tubuh kurang dari 50 kg atau lebih dari 100 kg : 5
Peristiwa pada kehamilan yg lalu
Kematian dalam kandungan : 10
Kematian bayi gres lahir : 10
Bayi prematur : 10
Kecil untuk masa kehamilan : 10
Transfusi darah janin untuk penyakit hemolitik : 10
Persalinan terlambat (lebih dari 42 minggu) : 10
Keguguran berulang : 5
Bayi besar (lebih dari 5 kg) : 5
Hamil sebanyak 6 kali atau lebih : 5
Riwayat eklamsi : 5
Operasi sesar : 5
Epilepsi atau kelumpuhan serebral pada ibu : 5
Riwayat pre-eklamsi : 1
Cacat bawaan pada bayi sebelumnya : 1
Kematian bayi gres lahir : 10
Bayi prematur : 10
Kecil untuk masa kehamilan : 10
Transfusi darah janin untuk penyakit hemolitik : 10
Persalinan terlambat (lebih dari 42 minggu) : 10
Keguguran berulang : 5
Bayi besar (lebih dari 5 kg) : 5
Hamil sebanyak 6 kali atau lebih : 5
Riwayat eklamsi : 5
Operasi sesar : 5
Epilepsi atau kelumpuhan serebral pada ibu : 5
Riwayat pre-eklamsi : 1
Cacat bawaan pada bayi sebelumnya : 1
Kelainan struktur
Rahim ganda : 10
Kelemahan pada leher rahim : 10
Panggul sempit : 5
Keadaan medis
Tekanan darah tinggi menahun : 10
Penyakit ginjal sedang hingga berat : 10
Penyakit jantung berat : 10
Diabetes yg tergantung kepada insulin : 10
Penyakit sel sabit : 10
Hasil Pap smear yg asing : 10
Penyakit jantung sedang : 5
Penyakit tiroid : 5
Riwayat tuberkulosis : 5
Penyakit paru-paru (misalnya asma) : 5
Hasil investigasi darah yg positif untuk sifilis atau HIV : 5
Riwayat infeksi kandung kemih : 1
Riwayat keluarga yg menderita diabetes : 1
SELAMA KEHAMILAN
Obat-obatan & infeksi
Pemakaian obat atau alkohol : 5
Penyakit virus (misalnya campak Jerman) : 5
Influenza berat : 5
Merokok : 1
Komplikasi medis
Pre-eklamsi sedang hingga berat : 10
Pre-eklamsi ringan : 5
Infeksi ginjal : 5
Diabetes gestsional : 5
Anemia berat : 10
Infeksi kandung kemih : 1
Anemia ringan : 1
Komplikasi kehamilan pada ibu
Plasenta previa : 10
Pelepasan plasenta prematur : 10
Cairan ketuban terlalu sedikit atau terlalu banyak : 10
Infeksi plasenta : 10
Robekan pada rahim : 10
Persalinan terlambat (lebih dari 42 ahad atau terlambat lebih dari 2 minggu) : 10
Sensitisasi Rh pada darah janin : 5
Bercak perdarahan : 5
Persalinan prematur : 5
Ketuban pecah lebih dari 12 jam sebelum persalinan : 5
Leher rahim berhenti melebar : 5
Persalinan berlangsung lebih dari 20 jam : 5
Mengedan lebih dari 2 jam : 5
Persalinan cepat (kurang dari 3 jam) :5
Operasi sesar : 5
Induksi persalinan lantaran alasan medis : 5
Induksi persalinan : 1
Komplikasi kehamilan pada bayi
Mekonium dalam cairan ketuban (hijau tua) : 10
Letak bayi asing (misalnya letak bokong) : 10
Persalinan letak bokong, dibantu seluruhnya 10
Kehamilan ganda (terutama 3 atau lebih) : 10
Denyut jantung lambat atau sangat cepat : 10
Prolapsus tali pusat : 10
Berat tubuh kurang dari 2,75 kg :10
Mekonium dalam cairan ketuban (hijau muda) :5
Persalinan dengan proteksi forseps atau ekstraksi vakum :5
Persalinan letak bokong, tidak dibantu atau dibantu sebagian :5
Pembiusan total pada ibu selama persalinan : 5
Bayi kecil
# Bayi prematur ialah bayi yang lahir sebelum usia kehamilan mencapai 37 minggu
# Bayi lahir dengan berat tubuh rendah ialah bayi yang pada ketika dilahirkan mempunyai berat tubuh 2,75 kg atau kurang
# Kecil untuk masa kehamilan ialah bayi yang berat badannya lebih kecil jikalau dibandingkan dengan usia kehamilan
# Bayi yang pertumbuhannya terhambat ialah bayi yang pertumbuhannya (berat dan tinggi badan) di dalam rahim terhambat.
Sistem Reproduksi Wanita
Organ kelamin luar perempuan mempunyai 2 fungsi, yaitu sebagai jalan masuk sperma ke dalam tubuh perempuan dan sebagai pelindung organ kelamin dalam dari organisme penyebab infeksi.
Saluran kelamin perempuan mempunyai lubang yang bekerjasama dengan dunia luar, sehingga mikroorganisme penyebab penyakit bisa masuk dan menimbulkan infeksi kandungan. Mikroorganisme ini biasanya ditularkan melalui korelasi seksual.
Organ kelamin dalam membentuk sebuah jalur (saluran kelamin), yang terdiri dari:
# Ovarium (indung telur), menghasilkan sel telur
# Tuba falopii (ovidak), tempat berlangsungnya pembuahan
# Rahim (uterus), tempat berkembangnya embrio menjadi janin
# Vagina, merupakan jalan lahir.
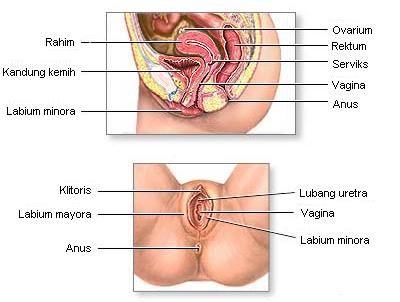
Alat reproduksi wanita
ORGAN KELAMIN LUAR
Organ kelamin luar (vulva) dibatasi oleh labium mayor (sama dengan skrotum pada pria). Labium mayor terdiri dari kelenjar keringat dan kelenjar sebasea (penghasil minyak); setelah puber, labium mayor akan ditumbuhi rambut.
Organ kelamin luar (vulva) dibatasi oleh labium mayor (sama dengan skrotum pada pria). Labium mayor terdiri dari kelenjar keringat dan kelenjar sebasea (penghasil minyak); setelah puber, labium mayor akan ditumbuhi rambut.
Labium minor terletak tepat di sebelah dalam dari labium mayor dan mengelilingi lubang vagina dan uretra.
Lubang pada vagina disebut introitus dan kawasan berbentuk separuh bulan di belakang introitus disebut forset.
Lubang pada vagina disebut introitus dan kawasan berbentuk separuh bulan di belakang introitus disebut forset.
Jika ada rangsangan, dari saluran kecil di samping introitus akan keluar cairan (lendir) yang dihasilkan oleh kelenjar Bartolin.
Uretra terletak di depan vagina dan merupakan lubang tempat keluarnya air kemih dari kandung kemih.
Labium minora kiri dan kanan bertemu di depan dan membentuk klitoris, yang merupakan penonjolan kecil yang sangat peka (sama dengan penis pada pria).
Labium minora kiri dan kanan bertemu di depan dan membentuk klitoris, yang merupakan penonjolan kecil yang sangat peka (sama dengan penis pada pria).
Klitoris dibungkus oleh sebuah lipatan kulit yang disebut preputium (sama dengan kulit depat pada ujung penis pria).
Klitoris sangat sensitif terhadap rangsangan dan bisa mengalami ereksi.
Labium mayor kiri dan kanan bertemu di pecahan belakang membentuk perineum, yang merupakan suatu jaringan fibromuskuler diantara vagina dan anus.
Labium mayor kiri dan kanan bertemu di pecahan belakang membentuk perineum, yang merupakan suatu jaringan fibromuskuler diantara vagina dan anus.
Kulit yang membungkus perineum dan labium mayo sama dengan kulit di pecahan tubuh lainnya, yaitu tebal dan kering dan bisa membentuk sisik. Sedangkan selaput pada labium minor dan vagina merupakan selaput lendir, lapisan dalamnya mempunyai struktur yang sama dengan kulit, tetapi permukaannya tetap lembab lantaran adanya cairan yang berasal dari pembuluh darah pada lapisan yang lebih dalam.
Karena kaya akan pembuluh darah, maka labium minora dan vagina tampak berwarna pink.
Lubang vagina dikeliling oleh himen (selaput dara).
Kekuatan himen pada setiap perempuan bervariasi, lantaran itu pada ketika pertama kali melaksanakan korelasi seksual, himen bisa robek atau bisa juga tidak.
ORGAN KELAMIN DALAM
Dalam keadaan normal, dinding vagina pecahan depan dan belakang saling bersentuhan sehingga tidak ada ruang di dalam vagina kecuali jikalau vagina terbuka (misalnya selama investigasi atau selama melaksanakan korelasi seksual).
Lubang vagina dikeliling oleh himen (selaput dara).
Kekuatan himen pada setiap perempuan bervariasi, lantaran itu pada ketika pertama kali melaksanakan korelasi seksual, himen bisa robek atau bisa juga tidak.
ORGAN KELAMIN DALAM
Dalam keadaan normal, dinding vagina pecahan depan dan belakang saling bersentuhan sehingga tidak ada ruang di dalam vagina kecuali jikalau vagina terbuka (misalnya selama investigasi atau selama melaksanakan korelasi seksual).
Pada perempuan dewasa, rongga vagina mempunyai panjang sekitar 7,6-10 cm. Sepertiga pecahan bawah vagina merupakan otot yang mengontrol garis tengah vagina. Dua pertiga pecahan atas vagina terletak diatas otot tersebut dan gampang teregang.
Serviks (leher rahim) terletak di puncak vagina.
Selama masa reproduktif, lapisan lendir vagina mempunyai permukaan yang berkerut-kerut. Sebelum pubertas dan setelah menopause, lapisan lendir menjadi licin.
Rahim merupakan suatu organ yang berbentuk mirip buah pir dan terletak di puncak vagina.
Rahim terletak di belakang kandung kemih dan di depan rektum, dan diikat oleh 6 ligamen.
Rahim terbagi menjadi 2 bagian, yaitu serviks dan korpus (badan rahim). Serviks merupakan uterus pecahan bawah yang membuka ke arah vagina. Korpus biasanya bengkok ke arah depan.
Selama masa reproduktif, panjang korpus ialah 2 kali dari panjang serviks. Korpus merupakan jaringan kaya otot yang bisa melebar untuk menyimpan janin. Selama proses persalinan, dinding ototnya mengkerut sehingga bayi terdorong keluar melalui serviks dan vagina.
Sebuah saluran yang melalui serviks memungkinkan sperma masuk ke dalam rahim dan darah menstruasi keluar. Serviks biasanya merupakan penghalang yang baik bagi bakteri, kecuali selama masa menstruasi dan selama masa ovulasi (pelepasan sel telur).
Saluran di dalam serviks ialah sempit, bahkan terlalu sempit sehingga selama kehamilan janin tidak sanggup melewatinya. Tetapi pada proses persalinan saluran ini akan meregang sehingga bayi bisa melewatinya.
Saluran serviks dilapisi oleh kelenjar penghasil lendir. Lendir ini tebal dan tidak sanggup ditembus oleh sperma kecuali sesaat sebelum terjadinya ovulasi.
Serviks (leher rahim) terletak di puncak vagina.
Selama masa reproduktif, lapisan lendir vagina mempunyai permukaan yang berkerut-kerut. Sebelum pubertas dan setelah menopause, lapisan lendir menjadi licin.
Rahim merupakan suatu organ yang berbentuk mirip buah pir dan terletak di puncak vagina.
Rahim terletak di belakang kandung kemih dan di depan rektum, dan diikat oleh 6 ligamen.
Rahim terbagi menjadi 2 bagian, yaitu serviks dan korpus (badan rahim). Serviks merupakan uterus pecahan bawah yang membuka ke arah vagina. Korpus biasanya bengkok ke arah depan.
Selama masa reproduktif, panjang korpus ialah 2 kali dari panjang serviks. Korpus merupakan jaringan kaya otot yang bisa melebar untuk menyimpan janin. Selama proses persalinan, dinding ototnya mengkerut sehingga bayi terdorong keluar melalui serviks dan vagina.
Sebuah saluran yang melalui serviks memungkinkan sperma masuk ke dalam rahim dan darah menstruasi keluar. Serviks biasanya merupakan penghalang yang baik bagi bakteri, kecuali selama masa menstruasi dan selama masa ovulasi (pelepasan sel telur).
Saluran di dalam serviks ialah sempit, bahkan terlalu sempit sehingga selama kehamilan janin tidak sanggup melewatinya. Tetapi pada proses persalinan saluran ini akan meregang sehingga bayi bisa melewatinya.
Saluran serviks dilapisi oleh kelenjar penghasil lendir. Lendir ini tebal dan tidak sanggup ditembus oleh sperma kecuali sesaat sebelum terjadinya ovulasi.
Pada ketika ovulasi, konsistensi lendir berubah sehingga sperma bisa menembusnya dan terjadilah pembuahan (fertilisasi). Selain itu, pada ketika ovulasi, kelenjar penghasil lendir di serviks juga bisa menyimpan sperma yang hidup selama 2-3 hari.
Sperma ini kemudian sanggup bergerak ke atas melalui korpus dan masuk ke tuba falopii untuk membuahi sel telur. Karena itu, korelasi seksual yang dilakukan dalam waktu 1-2 hari sebelum ovulasi bisa menimbulkan kehamilan.
Lapisan dalam dari korpus disebut endometrium. Setiap bulan setelah siklus menstruasi, endometrium akan menebal.
Jika tidak terjadi kehamilan, maka endometrium akan dilepaskan dan terjadilah perdarahan. Ini yang disebut dengan siklus menstruasi.
Tuba falopii membentang sepanjang 5-7,6 cm dari tepi atas rahim ke arah ovarium.
Ujung dari tuba kiri dan kanan membentuk corong sehingga mempunyai lubang yang lebih besar biar sel telur jatuh ke dalamnye ketika dilepaskan dari ovarium.
Sperma ini kemudian sanggup bergerak ke atas melalui korpus dan masuk ke tuba falopii untuk membuahi sel telur. Karena itu, korelasi seksual yang dilakukan dalam waktu 1-2 hari sebelum ovulasi bisa menimbulkan kehamilan.
Lapisan dalam dari korpus disebut endometrium. Setiap bulan setelah siklus menstruasi, endometrium akan menebal.
Jika tidak terjadi kehamilan, maka endometrium akan dilepaskan dan terjadilah perdarahan. Ini yang disebut dengan siklus menstruasi.
Tuba falopii membentang sepanjang 5-7,6 cm dari tepi atas rahim ke arah ovarium.
Ujung dari tuba kiri dan kanan membentuk corong sehingga mempunyai lubang yang lebih besar biar sel telur jatuh ke dalamnye ketika dilepaskan dari ovarium.
Ovarium tidak menempel pada tuba falopii tetapi menggantung dengan proteksi sebuah ligamen.
Sel telur bergerak di sepanjang tuba falopii dengan proteksi silia (rambut getar) dan otot pada dinding tuba.
Jika di dalam tuba sel telur bertemu dengan sperma dan dibuahi, maka sel telur yang telah dibuahi ini mulai membelah.
Selama 4 hari, embrio yang kecil terus membelah sambil bergerak secara perlahan menuruni tuba dan masuk ke dalam rahim.
Embrio kemudian menempel ke dinding rahim dan proses ini disebut implantasi.
Setiap janin perempuan pada usia kehamilan 20 ahad mempunyai 6-7 juta oosit (sel telur yang sedang tumbuh) dan ketika lahir akan mempunyai 2 juta oosit.
Sel telur bergerak di sepanjang tuba falopii dengan proteksi silia (rambut getar) dan otot pada dinding tuba.
Jika di dalam tuba sel telur bertemu dengan sperma dan dibuahi, maka sel telur yang telah dibuahi ini mulai membelah.
Selama 4 hari, embrio yang kecil terus membelah sambil bergerak secara perlahan menuruni tuba dan masuk ke dalam rahim.
Embrio kemudian menempel ke dinding rahim dan proses ini disebut implantasi.
Setiap janin perempuan pada usia kehamilan 20 ahad mempunyai 6-7 juta oosit (sel telur yang sedang tumbuh) dan ketika lahir akan mempunyai 2 juta oosit.
Pada masa puber, tersisa sebanyak 300.000-400.000 oosit yang mulai mengalami pematangan menjadi sel telur. Tetapi hanya sekitar 400 sel telur yang dilepaskan selama masa reproduktif wanita, biasanya setiap siklus menstruasi dilepaskan 1 telur.
Ribuan oosit yang tidak mengalami proses pematangan secara sedikit demi sedikit akan hancur dan akhirnya seluruh sel telur akan hilang pada masa menopause.
Sebelum dilepaskan, sel telur tertidur di dalam folikelnya.
Ribuan oosit yang tidak mengalami proses pematangan secara sedikit demi sedikit akan hancur dan akhirnya seluruh sel telur akan hilang pada masa menopause.
Sebelum dilepaskan, sel telur tertidur di dalam folikelnya.
Sel telur yang tidur tidak sanggup melaksanakan proses perbaikan seluler mirip biasanya, sehingga peluang terjadinya kerusakan pada sel telur semakin meningkat sejalan dengan bertambahnya usia wanita. Karena itu kelainan kromosom maupun kelainan genetik lebih mungkin terjadi pada perempuan yang hamil pada usianya yang telah lanjut.
Alat reproduksi perempuan pecahan dalam
Alat reproduksi perempuan pecahan dalam

Anatomi rahim
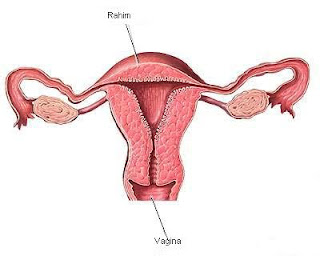
Seluk Beluk Kehamilan
 Kehamilan ialah suatu keadaan dimana janin dikandung di dalam tubuh wanita, yang sebelumnya diawali dengan proses pembuahan dan kemudian akan diakhiri dengan proses persalinan,
Kehamilan ialah suatu keadaan dimana janin dikandung di dalam tubuh wanita, yang sebelumnya diawali dengan proses pembuahan dan kemudian akan diakhiri dengan proses persalinan,PEMBUAHAN
Pembuahan (Konsepsi) ialah merupakan awal dari kehamilan, dimana satu sel telur dibuahi oleh satu sperma.
Ovulasi (pelepasan sel telur) ialah merupakan pecahan dari siklus menstruasi normal, yang terjadi sekitar 14 hari sebelum menstruasi. Sel telur yang dilepaskan bergerak ke ujung tuba falopii (saluran telur) yang berbentuk corong , yang merupakan tempat terjadinya pembuahan.
Jika tidak terjadi pembuahan, sel telur akan mengalami kemunduran (degenerasi) dan dibuang melalui vagina bersamaan dengan darah menstruasi. Jika terjadi pembuahan, maka sel telur yang telah dibuahi oleh sperma ini akan mengalami serangkaian pembelahan dan tumbuh menjadi embrio (bakal janin).
Jika pada ovulasi dilepaskan lebih dari 1 sel telur dan kemudian diikuti dengan pembuahan, maka akan terjadi kehamilan ganda, biasanya kembar 2. Kasus mirip ini merupakan kembar fraternal.
Kembar identik terjadi jikalau pada awal pembelahan, sel telur yang telah dibuahi membelah menjadi 2 sel yang terpisah atau dengan kata lain, kembar identik berasal dari 1 sel telur.
Pada ketika ovulasi, lapisan lendir di dalam serviks (leher rahim) menjadi lebih cair, sehingga sperma gampang menembus ke dalam rahim. Sperma bergerak dari vagina hingga ke ujung tuba falopii yang berbentuk corong dalam waktu 5 menit.
Sel yang melapisi tuba falopii mempermudah terjadinya pembuahan dan pembentukan zigot (sel telur yang telah dibuahi).
IMPLANTASI & PERKEMBANGAN PLASENTA
Implantasi ialah penempelan blastosis ke dinding rahim, yaitu pada tempatnya tertanam.
Blastosis biasanya tertanam di akrab puncak rahim, pada pecahan depan maupun dinding belakang.
Dinding blastosis mempunyai ketebalan 1 lapis sel, kecuali pada kawasan tertentu terdiri dari 3-4 sel.
Sel-sel di pecahan dalam pada dinding blastosis yang tebal akan berkembang menjadi embrio, sedangkan sel-sel di pecahan luar tertanam pada dinding rahim dan membentuk plasenta (ari-ari).
Plasenta menghasilkan hormon untuk membantu memelihara kehamilan dan memungkin perputaran oksigen, zat gizi serta limbah antara ibu dan janin.
Implantasi mulai terjadi pada hari ke 5-8 setelah pembuahan dan selesai pada hari ke 9-10.
Dinding blastosis merupakan lapisan luar dari selaput yang membungkus embrio (korion). Lapisan dalam (amnion) mulai dibuat pada hari ke 10-12 dan membentuk kantung amnion.
Kantung amnion berisi cairan jernih (cairan amnion) dan akan mengembang untuk membungkus embrio yang sedang tumbuh, yang mengapung di dalamnya.
Tonjolan kecil (vili) dari plasenta yang sedang tumbuh, memanjang ke dalam dinding rahim dan membentuk percabangan mirip susunan pohon.
Susunan ini menimbulkan penambahan luas kawasan kontak antara ibu dan plasenta, sehingga zat gizi dari ibu lebih banyak yang hingga ke janin dan limbah lebih banyak dibuang dari janin ke ibu.
Pembentukan plasenta yang tepat biasanya selesai pada ahad ke 18-20, tetapi plasenta akan terus tumbuh selama kehamilan dan pada ketika persalinan beratnya mencapai 500 gram.
PERKEMBANGAN EMBRIO
Embrio pertama kali sanggup dikenali di dalam blastosis sekitar 10 hari setelah pembuahan. Kemudian mulai terjadi pembentukan kawasan yang akan menjadi otak dan medulla spinalis, sedangkan jantung dan pembuluh darah mulai dibuat pada hari ke 16-17.
Jantung mulai memompa cairan melalui pembuluh darah pada hari ke 20 dan hari berikutnya muncul sel darah merah yang pertama.
Selanjutnya, pembuluh darah terus berkembang di seluruh embrio dan plasenta.
Organ-organ terbentuk tepat pada usia kehamilan 12 ahad (10 ahad setelah permbuahan), kecuali otak dan medulla spinalis, yang terus mengalami pematangan selama kehamilan.
Kelainan pembentukan organ (malformasi) paling banyak terjadi pada trimester pertama (12 ahad pertama) kehamilan, yang merupakan masa-masa pembentukan organ dimana embrio sangat rentan terhadap imbas obat-obatan atau virus. Karena itu seorang perempuan hamil sebaiknya tidak menjalani immunisasi atau mengkonsumsi obat-obatan pada trimester pertama kecuali sangat penting untuk melindungi kesehatannya. Pemberian obat-obatan yang diketahui sanggup menimbulkan malformasi harus dihindari.
Pada awalnya, perkembangan embrio terjadi dibawah lapisan rahim pada salah satu sisi rongga rahim, tetapi pada ahad ke 12, janin (istilah yang digunakan setelah usia kehamilan mencapai 8 minggu) telah mengalami pertumbuhan yang pesat sehingga lapisan pada kedua sisi rahim bertemu (karena janin telah memenuhi seluruh rahim).
MENENTUKAN USIA KEHAMILAN
Secara konvensional, kehamilan dihitung dalam minggu, dimulai dari hari pertama menstruasi terakhir.
Ovulasi biasanya terjadi 2 ahad setelah menstruasi dan pembuahan biasanya terjadi segera setelah ovulasi, lantaran itu secara agresif usia embrio ialah 2 ahad lebih muda daripada jumlah ahad yang secara tradisional digunakan untuk menyatakan usia kehamilan. Dengan kata lain, seorang perempuan yang hamil 4 ahad sedang mengandung embrio yang berumur 2 minggu.
Jika menstruasinya tidak teratur, maka perbedaan yang niscaya bisa lebih atau kurang dari 2 minggu.
Untuk praktisnya, jikalau seorang perempuan menstruasinya terlambat 2 minggu, dikatakan telah hamil 6 minggu.
Kehamilan berlangsung rata-rata selama 266 hari (38 minggu) dari masa pembuahan atau 280 hari (40 minggu) dari hari pertama menstruasi.
Untuk menentukan tanggal asumsi persalinan bisa dilakukan perhitungan berikut:
- tanggal menstruasi terakhir ditambah 7
- bulan menstruasi terakhir dikurangi 3
- tahun menstruasi terakhir ditambah 1.
Hanya 10% perempuan hamil yang melahirkan tepat pada tanggal asumsi persalinan, 50% melahirkan dalam waktu 1 ahad dan hampir 90% yang melahirkan dalam waktu 2 ahad sebelum atau setelah tanggal asumsi persalinan. Persalinan dalam waktu 2 ahad sebelum maupun setelah asumsi persalinan masih dianggap normal.
Kehamilan terbagi menjadi periode 3 bulanan, yang disebut sebagai:
- Trimester pertama (minggu 1-12)
- Trimester kedua (minggu 13-24)
- Trimester ketiga (minggu 25-persalinan).
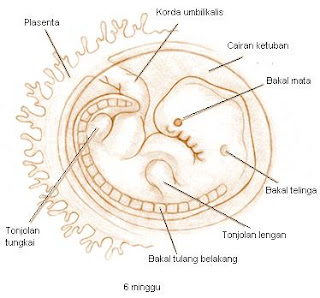

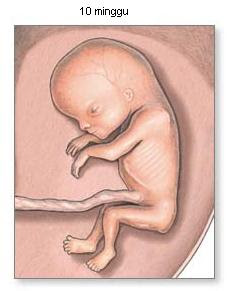






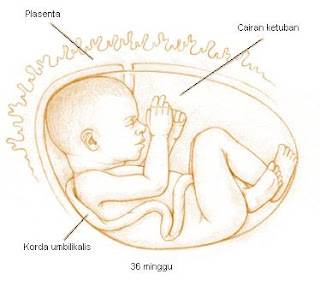
 MENDETEKSI KEHAMILAN
MENDETEKSI KEHAMILANJika seorang perempuan yang biasanya mengalami menstruasi yang teratur mengalami keterlambatan 1 ahad atau lebih, mungkin ia hamil.
Pada awal kehamilan, perempuan hamil bisa mengalami pembengkakan payudara dan mual, kadang disertai muntah.
Pembengkakan payudara terjadi tanggapan bertambahnya kadar hormon perempuan (terutama estrogen, juga progesteron).
Mual dan muntah terjadi tanggapan estrogen dan HCG (human chorionic gonadotropin). Kedua hormon ini membantu memelihara kehamilan dan mulai dihasilkan oleh plasenta pada sekitar 10 hari setelah pembuahan.
Mual dan muntah terjadi tanggapan estrogen dan HCG (human chorionic gonadotropin). Kedua hormon ini membantu memelihara kehamilan dan mulai dihasilkan oleh plasenta pada sekitar 10 hari setelah pembuahan.
Pada awal kehamilan, banyak perempuan yang merasa sangat lelah dan beberapa perempuan mengalami perut kembung.
Jika seorang perempuan hamil, serviksnya lebih lunak dan rahim juga lebih lunak dan membesar.
Biasanya vagina dan serviks menjadi kebiruan hingga ungu, lantaran pembuluhnya penuh terisi darah.
Perubahan ini bisa terlihat pada investigasi panggul.
Biasanya untuk menentukan kehamilan dilakukan tes kehamilan pada darah maupun air kemih.
Tes kehamilan ELISA (enzyme-linked immunosorbent assay) bisa dengan segera dan gampang mendeteksi kadar HCG yang rendah di dalam air kemih.
Selama 60 hari pertama kehamilan yang normal dengan 1 janin, kadar HCG berlipatganda setiap 2 hari.
Selama kehamilan, rahim terus membesar. Pada kehamilan 12 minggu, rahim membesar keluar panggu, yaitu ke arah perut dan biasanya sanggup dirasakan jikalau dokter menilik perut pecahan bawah.
Rahim terus membesar hingga setinggi pusar pada kehamilan 20 ahad dan hingga ke tulang iga pecahan bawah pada usia kehamilan 36 minggu.
Cara lain untuk mendeteksi kehamilan:
1. Mendengarkan denyut jantung janin.
Denyut jantung janin bisa terdengar melalui stetoskop khusus atau USG Doppler.
Dengan proteksi steteoskop khusus, denyut jantung janin bisa terdengar pada usia kehamilan 18-20 minggu; sedangkan jikalau menggunakan USG Doppler, denyut jantung janin bisa terdengar pada usia kehamilan 12-14 minggu.
Jika seorang perempuan hamil, serviksnya lebih lunak dan rahim juga lebih lunak dan membesar.
Biasanya vagina dan serviks menjadi kebiruan hingga ungu, lantaran pembuluhnya penuh terisi darah.
Perubahan ini bisa terlihat pada investigasi panggul.
Biasanya untuk menentukan kehamilan dilakukan tes kehamilan pada darah maupun air kemih.
Tes kehamilan ELISA (enzyme-linked immunosorbent assay) bisa dengan segera dan gampang mendeteksi kadar HCG yang rendah di dalam air kemih.
Selama 60 hari pertama kehamilan yang normal dengan 1 janin, kadar HCG berlipatganda setiap 2 hari.
Selama kehamilan, rahim terus membesar. Pada kehamilan 12 minggu, rahim membesar keluar panggu, yaitu ke arah perut dan biasanya sanggup dirasakan jikalau dokter menilik perut pecahan bawah.
Rahim terus membesar hingga setinggi pusar pada kehamilan 20 ahad dan hingga ke tulang iga pecahan bawah pada usia kehamilan 36 minggu.
Cara lain untuk mendeteksi kehamilan:
1. Mendengarkan denyut jantung janin.
Denyut jantung janin bisa terdengar melalui stetoskop khusus atau USG Doppler.
Dengan proteksi steteoskop khusus, denyut jantung janin bisa terdengar pada usia kehamilan 18-20 minggu; sedangkan jikalau menggunakan USG Doppler, denyut jantung janin bisa terdengar pada usia kehamilan 12-14 minggu.
2. Merasakan pergerakan janin.
Ibu bisa mencicipi gerakan janin pada kehamilan 16-20 minggu.
Wanita yang sebelumnya pernah hamil akan meraskan gerakan janin ini lebih awal.
Ibu bisa mencicipi gerakan janin pada kehamilan 16-20 minggu.
Wanita yang sebelumnya pernah hamil akan meraskan gerakan janin ini lebih awal.
3. Memeriksa rahim dengan USG.
Rahim yang membesar bisa dilihat dengan USG pada kehamilan 6 minggu, demikian juga halnya dengan denyut jantung janin.
PERUBAHAN FISIK SELAMA KEHAMILAN
# Kehamilan menimbulkan banyak perubahan pada tubuh, kebanyakan perubahan ini akan menghilang setelah persalinan.
Rahim yang membesar bisa dilihat dengan USG pada kehamilan 6 minggu, demikian juga halnya dengan denyut jantung janin.
PERUBAHAN FISIK SELAMA KEHAMILAN
# Kehamilan menimbulkan banyak perubahan pada tubuh, kebanyakan perubahan ini akan menghilang setelah persalinan.
Jantung dan pembuluh darah.
Selama kehamilan, jumlah darah yang dipompa oleh jantung setiap menitnya (cardiac output, curah jantung) meningkat hingga 30-50%. Peningkatan ini mulai terjadi pada kehamilan 6 ahad dan mencapai puncaknya pada kehamilan 16-28 minggu.
Karena curah jantung meningkat, maka denyut jantung pada ketika istirahat juga meningka (dalam keadaan normal 70 kali/menit menjadi 80-90 kali/menit).
Setelah mencapai kehamilan 30 minggu, curah jantung agak menurun lantaran rahim yang membesar menekan vena yang membawa darh dari tungkai ke jantung.
Selama persalinan, curah jantung meningkat sebesar 30%,
Setelah persalinan curah jantung menurun hingga 15-25% diatas batas kehamilan, kemudian secara perlahan kembali ke batas kehamilan.
Peningkatan curah jantung selama kehamilan kemungkinan terjadi lantaran adanya perubahan dalam fatwa darah ke rahim. Karena janin terus tumbuh, maka darah lebih banyak dikirim ke rahim ibu.
Setelah mencapai kehamilan 30 minggu, curah jantung agak menurun lantaran rahim yang membesar menekan vena yang membawa darh dari tungkai ke jantung.
Selama persalinan, curah jantung meningkat sebesar 30%,
Setelah persalinan curah jantung menurun hingga 15-25% diatas batas kehamilan, kemudian secara perlahan kembali ke batas kehamilan.
Peningkatan curah jantung selama kehamilan kemungkinan terjadi lantaran adanya perubahan dalam fatwa darah ke rahim. Karena janin terus tumbuh, maka darah lebih banyak dikirim ke rahim ibu.
Pada selesai kehamilan, rahim mendapatkan seperlima dari seluruh darah ibu.
Ketika melaksanakan aktivitas/olah raga, maka curah jantung, denyut jantung dan laju pernafasan pada perempuan hamil lebih tinggi dibandingkan dengan perempuan yang tidak sedang hamil.
Ketika melaksanakan aktivitas/olah raga, maka curah jantung, denyut jantung dan laju pernafasan pada perempuan hamil lebih tinggi dibandingkan dengan perempuan yang tidak sedang hamil.
Rontgen dada dan EKG memperlihatkan sejumlah perubahan dalam jantung, dan kadang terdengar murmur jantung tertentu serta ketidakteraturan irama jantung.
Semua perubahan tersebut ialah normal terjadi pada masa hamil, tetapi beberapa kelainan irama jantung mungkin akan memerlukan pengobatan khusus.
Selama trimester kedua biasanya tekanan darah menurun tetapi akan kembali normal pada trimester ketiga.
Selama kehamilan, volume darah dalam peredaran meningkat hingga 50%, tetapi jumlah sel darah merah yang mengangkut oksigen hanya meningkat sebesar 25-30%.
Selama trimester kedua biasanya tekanan darah menurun tetapi akan kembali normal pada trimester ketiga.
Selama kehamilan, volume darah dalam peredaran meningkat hingga 50%, tetapi jumlah sel darah merah yang mengangkut oksigen hanya meningkat sebesar 25-30%.
Untuk alasan yang belum jelas, jumlah sel darah putih (yang berfungsi melindungi tubuh terhadap infeksi) selama kehamilan, pada ketika persalinan dan beberapa hari setelah persalinan, agak meningkat.
# Ginjal
# Ginjal
Selama kehamilan, ginjal bekerja lebih berat. Ginjal menyaring darah yang volumenya meningkat (sampai 30-50% atau lebih), yang puncaknya terjadi pada kehamilan 16-24 ahad hingga sesaat sebelum persalinan (pada ketika ini fatwa darah ke ginjal berkurang tanggapan pemfokusan rahim yang membesar).
Dalam keadaan normal, kegiatan ginjal meningkat ketika berbaring dan menurun ketika berdiri. Keadaan ini semakin menguat pada ketika kehamilan, lantaran itu perempuan hamil sering merasa ingin berkemih ketika mereka mencoba untuk berbaring/tidur.
Pada selesai kehamilan, peningkatan kegiatan ginjal yang lebih besar terjadi pada perempuan hamil yang tidur miring. Tidur miring mengurangi tekanan dari rahim pada vena yang membawa darah dari tungkai sehingga terjadi perbaikan fatwa darah yang selanjutnya akan meningkatkan kegiatan ginjal dan curah jantung.
# Paru-paru
Ruang yang dibutuhkan oleh rahim yang membesar dan meningkatnya pembentukan hormon progesteron menimbulkan paru-paru berfungsi lain dari biasanya.
Wanita hamil bernafas lebih cepat dan lebih dalam lantaran memerlukan lebih banyak oksigen untuk dirinya dan untuk janin.
Lingkar dada perempuan hamil agak membesar.
Lapisan saluran pernafasan mendapatkan lebih banyak darah dan menjadi agak tersumbat oleh penumpukan darah (kongesti). Kadang hidung dan tenggorokan mengalami penyumbatan parsial tanggapan kongesti ini. Tekanan dan kualitas bunyi perempuan hamil agak berubah.
# Sistem pencernaan
Wanita hamil bernafas lebih cepat dan lebih dalam lantaran memerlukan lebih banyak oksigen untuk dirinya dan untuk janin.
Lingkar dada perempuan hamil agak membesar.
Lapisan saluran pernafasan mendapatkan lebih banyak darah dan menjadi agak tersumbat oleh penumpukan darah (kongesti). Kadang hidung dan tenggorokan mengalami penyumbatan parsial tanggapan kongesti ini. Tekanan dan kualitas bunyi perempuan hamil agak berubah.
# Sistem pencernaan
Rahim yang semakin membesar akan menekan rektum dan usus pecahan bawah sehingga terjadi sembelit (konstipasi).
Sembelit semakin berat lantaran gerakan otot di dalam usus diperlambat oleh tingginya kadar progesteron.
Wanita hamil sering mengalami heartburn (rasa panas di dada) dan sendawa, yang kemungkinan terjadi lantaran makanan lebih usang berada di dalam lambung dan lantaran relaksasi sfingter di kerongkongan pecahan bawah yang memungkinkan isi lambung mengalir kembali ke kerongkongan.
Ulkus gastrikum jarang ditemukan pada perempuan hamil dan jikalau sebelumnya menderita ulkus gastrikum biasanya akan membaik lantaran asam lambung yang dihasilkan lebih sedikit.
# Kulit
Sembelit semakin berat lantaran gerakan otot di dalam usus diperlambat oleh tingginya kadar progesteron.
Wanita hamil sering mengalami heartburn (rasa panas di dada) dan sendawa, yang kemungkinan terjadi lantaran makanan lebih usang berada di dalam lambung dan lantaran relaksasi sfingter di kerongkongan pecahan bawah yang memungkinkan isi lambung mengalir kembali ke kerongkongan.
Ulkus gastrikum jarang ditemukan pada perempuan hamil dan jikalau sebelumnya menderita ulkus gastrikum biasanya akan membaik lantaran asam lambung yang dihasilkan lebih sedikit.
# Kulit
Topeng kehamilan (melasma) ialah bintik-bintik pigmen kecoklatan yang tampak di kulit kening dan pipi.
Peningkatan pigmentasi juga terjadi di sekeliling puting susu. Sedangkan di perut bawah pecahan tengah biasanya tampak garis gelap.
Spider angioma (pembuluh darah kecil yang memberi citra mirip laba-laba) bisa muncul di kulit, biasanya di atas pinggang. Sedangkan pelebaran pembuluh darah kecil yang berdinding tipis seringkali tampak di tungkai bawah.
# Hormon
Peningkatan pigmentasi juga terjadi di sekeliling puting susu. Sedangkan di perut bawah pecahan tengah biasanya tampak garis gelap.
Spider angioma (pembuluh darah kecil yang memberi citra mirip laba-laba) bisa muncul di kulit, biasanya di atas pinggang. Sedangkan pelebaran pembuluh darah kecil yang berdinding tipis seringkali tampak di tungkai bawah.
# Hormon
Kehamilan mempengaruhi hampir semua hormon di dalam tubuh.
Plasenta menghasilkan sejumlah hormon untuk membantu tubuh dalam mempertahankan kehamilan. Hormon utama yang dihasilkan oleh plasenta ialah HCG, yang berperan mencegah ovulasi dan merangsang pembentukan estrogen serta progesteron oleh ovarium untuk mempertahankan kehamilan.
Plasenta menghasilkan sejumlah hormon untuk membantu tubuh dalam mempertahankan kehamilan. Hormon utama yang dihasilkan oleh plasenta ialah HCG, yang berperan mencegah ovulasi dan merangsang pembentukan estrogen serta progesteron oleh ovarium untuk mempertahankan kehamilan.
Plasenta juga menghasilkan hormon yan gmenyebabkan kelenjar tiroid menjadi lebih aktif. Kelenjar tiroid yang lebih aktif menimbulkan denyut jantung yang cepat, jantung berdebar-debar (palpitasi), keringat hiperbola dan perubahan suasana hati; selain itu juga bisa terjadi pembesaran kelenjar tiroid. Tetapi hipertiroidisme (overaktivitas kelenjar tiroid) hanya terjadi pada kurang dari 1% kehamilan.
Plasenta juga menghasilkan melanocyte-stimulating hormone yang menimbulkan kulit berwarna lebih gelap dan hormon yang menimbulkan peningkatan kadar hormon adrenal di dalam darah. Peningkatan kadar hormon in kemungkinan menimbulkan tanda peregangan berwarna pingk pada kulit perut.
Selama kehamilan dibutuhkan lebih banyak insulin yang dihasilkan oleh pankreas. Karena itu penderita diabetes yang sedang hamil bisa mengalami tanda-tanda diabetes yang lebih buruk.
PERAWATAN SELAMA KEHAMILAN
Pemeriksaan pada usia kehamilan mencapai 6 dan 8 ahad sangat penting untuk memperkirakan umur kehamilan dan tanggal asumsi persalinan.
Pemeriksaan fisik yang pertama kali dilakukan biasanya mencakup berat badan, tinggi tubuh dan tekanan darah. Kemudian dilakukan investigasi leher, kelenjar tiroid, payudara, perut, lengan dan tungkai.
Plasenta juga menghasilkan melanocyte-stimulating hormone yang menimbulkan kulit berwarna lebih gelap dan hormon yang menimbulkan peningkatan kadar hormon adrenal di dalam darah. Peningkatan kadar hormon in kemungkinan menimbulkan tanda peregangan berwarna pingk pada kulit perut.
Selama kehamilan dibutuhkan lebih banyak insulin yang dihasilkan oleh pankreas. Karena itu penderita diabetes yang sedang hamil bisa mengalami tanda-tanda diabetes yang lebih buruk.
PERAWATAN SELAMA KEHAMILAN
Pemeriksaan pada usia kehamilan mencapai 6 dan 8 ahad sangat penting untuk memperkirakan umur kehamilan dan tanggal asumsi persalinan.
Pemeriksaan fisik yang pertama kali dilakukan biasanya mencakup berat badan, tinggi tubuh dan tekanan darah. Kemudian dilakukan investigasi leher, kelenjar tiroid, payudara, perut, lengan dan tungkai.
Dengan proteksi stetoskop, dilakukan investigasi terhadap jantung dan paru-paru; sedangkan investigasi pecahan belakang mata dilakukan dengan proteksi oftalmoskop.
Juga dilakukan investigasi panggul dan rektum guna mengetahui ukuran danposisi rahim dan kelaian pada panggul.
Dilakukan investigasi darah lengkap, investigasi darah untuk sifilis, hepatitis, gonore, infeksi klamidia dan penyakit menular seksual lainnya.
Pemeriksaan darah juga dilakukan untuk menentukan golongan darah dan antibodi Rh.
Rontgen dada hanya dilakukan jikalau diketahui perempuan hamil tersebut menderita penyakit paru-paru atau jantung.
Juga dilakukan investigasi panggul dan rektum guna mengetahui ukuran danposisi rahim dan kelaian pada panggul.
Dilakukan investigasi darah lengkap, investigasi darah untuk sifilis, hepatitis, gonore, infeksi klamidia dan penyakit menular seksual lainnya.
Pemeriksaan darah juga dilakukan untuk menentukan golongan darah dan antibodi Rh.
Rontgen dada hanya dilakukan jikalau diketahui perempuan hamil tersebut menderita penyakit paru-paru atau jantung.
Jika tidak mendesak, sebaiknya investigasi rontgen dihindari, terutama pada 12 ahad pertama lantaran janin sangat sensitif terhadap imbas radiasi. Jika mendesak, janin harus dilindungi dengan cara menutupi perut pecahan bawah dengan materi yang mengandung timah hitam sehingga rahim terlindungi.
Pemeriksaan penyaringan untuk diabetes harus segera dilakukan setelah kehamilan 12 ahad pada:
- Wanita yang pernah melahirkan bayi yang sangat besar
- Wanita yang pernah mengalami keguguran yang penyebabnya tidak jelas
- Wanita yang mempunyai keluarga yang menderita diabetes.
Pada ahad ke 28, semua perempuan hamil harus menjalani investigasi penyaringan untuk diabetes.
Pada ahad ke 16-18, dilakukan investigasi kadar alfa-fetoprotein (suatu protein yang dihasilkan oleh janin) di dalam darah ibu.
Pemeriksaan penyaringan untuk diabetes harus segera dilakukan setelah kehamilan 12 ahad pada:
- Wanita yang pernah melahirkan bayi yang sangat besar
- Wanita yang pernah mengalami keguguran yang penyebabnya tidak jelas
- Wanita yang mempunyai keluarga yang menderita diabetes.
Pada ahad ke 28, semua perempuan hamil harus menjalani investigasi penyaringan untuk diabetes.
Pada ahad ke 16-18, dilakukan investigasi kadar alfa-fetoprotein (suatu protein yang dihasilkan oleh janin) di dalam darah ibu.
Jika kadarnya tinggi, kemungkinan janin yang dikandung menderita spina bifida atau terdapat lebih dari 1 janin. Jika kadarnya rendah, kemungkinan terdapat kelainan kromosom pada janin.
Dengan USG, kehamilan bisa diketahui mulai dari 4-5 ahad setelah ovulasi. USG juga digunakan untuk:
- Mengikuti perkembangan kehamilan
- Menentukan tanggal asumsi persalinan
- Menentukan laju pertumbuhan janin
- Merekam denyut jantung atau pernafasan janin
- Mengetahui kehamilan ganda
- Mengetahui sejumlah kelainan (misalnya plasenta previa)
- Mengetahui kelainan posisi janin
- Memandu jarum pada pengambilan teladan cairan ketuban untuk keperluan investigasi genetik atau kematangan paru-paru (amniosentesis).
Dengan USG, kehamilan bisa diketahui mulai dari 4-5 ahad setelah ovulasi. USG juga digunakan untuk:
- Mengikuti perkembangan kehamilan
- Menentukan tanggal asumsi persalinan
- Menentukan laju pertumbuhan janin
- Merekam denyut jantung atau pernafasan janin
- Mengetahui kehamilan ganda
- Mengetahui sejumlah kelainan (misalnya plasenta previa)
- Mengetahui kelainan posisi janin
- Memandu jarum pada pengambilan teladan cairan ketuban untuk keperluan investigasi genetik atau kematangan paru-paru (amniosentesis).
Pada kehamilan muda, sebelum menjalani investigasi USG, sebaiknya ibu meminum banyak air lantaran kandung kemih yang penuh akan mendorong rahim keluar rongga panggul sehingga bisa diperoleh citra janin yang lebih jelas.
Pemeriksaan selanjutnya dilakukan setiap 4 ahad (1 kali/bulan) hingga usia kehamilan mencapai 32 minggu. Kemudian setiap 2 ahad hingga usia kehamilan mencapai 36 ahad dan setelah 36 minggu, investigasi dilakukan 1 kali/minggu.
Pada setiap pemeriskaan, dilakukan pengukuran berat tubuh dan tekanan darah, serta ukuran dan bentuk rahim untuk mengetahui pertumbuhan dan perkembangan janin.
Air kemih diperiksa untuk mengetahui adanya gula dan protein. Adanya gula memperlihatkan diabetes dan protein memperlihatkan pre-eklamsi (tekanan darah tinggi, protein dalam air kemih dan penimbunan cairan selama kehamilan).
Jika ibu mempunyai darah Rh-negatif, maka dilakukan investigasi antibodi Rh.
Jika darah ibu mempunyai Rh-negatif dan darah ayah mempunyai Rh-positif, maka janin bisa mempunyai Rh-positif. Jika darah janin yang mempunyai Rh-positif memasuki peredaran darah ibu yang mempunyai Rh-negatif, maka tubuh ibu akan membentuk antibodi Rh yang bisa masuk ke fatwa darah janin dan merusak sel darah merah sehingga terjadi jaundice (kuning), yang bisa menimbulkan kerusakan otak atau janjkematian janin.
Kenaikan berat tubuh pada ketika hamil, pada perempuan yang mempunyai ukuran rata-rata biasanya berkisar antara 12,5-15 kg (sekitar 1-1,5 kg/bulan).
Kenaikan berat tubuh yang melebihi 15-17,5 kg menimbulkan penumpukan lemak pada janin dan ibu.
Pemeriksaan selanjutnya dilakukan setiap 4 ahad (1 kali/bulan) hingga usia kehamilan mencapai 32 minggu. Kemudian setiap 2 ahad hingga usia kehamilan mencapai 36 ahad dan setelah 36 minggu, investigasi dilakukan 1 kali/minggu.
Pada setiap pemeriskaan, dilakukan pengukuran berat tubuh dan tekanan darah, serta ukuran dan bentuk rahim untuk mengetahui pertumbuhan dan perkembangan janin.
Air kemih diperiksa untuk mengetahui adanya gula dan protein. Adanya gula memperlihatkan diabetes dan protein memperlihatkan pre-eklamsi (tekanan darah tinggi, protein dalam air kemih dan penimbunan cairan selama kehamilan).
Jika ibu mempunyai darah Rh-negatif, maka dilakukan investigasi antibodi Rh.
Jika darah ibu mempunyai Rh-negatif dan darah ayah mempunyai Rh-positif, maka janin bisa mempunyai Rh-positif. Jika darah janin yang mempunyai Rh-positif memasuki peredaran darah ibu yang mempunyai Rh-negatif, maka tubuh ibu akan membentuk antibodi Rh yang bisa masuk ke fatwa darah janin dan merusak sel darah merah sehingga terjadi jaundice (kuning), yang bisa menimbulkan kerusakan otak atau janjkematian janin.
Kenaikan berat tubuh pada ketika hamil, pada perempuan yang mempunyai ukuran rata-rata biasanya berkisar antara 12,5-15 kg (sekitar 1-1,5 kg/bulan).
Kenaikan berat tubuh yang melebihi 15-17,5 kg menimbulkan penumpukan lemak pada janin dan ibu.
Berat tubuh yang tidak bertambah merupakan menandakan buruk (terutama jikalau kenaikan berat tubuh total kurang dari 5 kg) dan hal ini bisa memperlihatkan adanya pertumbuhan janin yang lambat.
Kadang kenaikan berat tubuh disebabkan oleh penimbunan cairan tanggapan jeleknya fatwa darah tungkai pada ketika perempuan hamil berdiri.
Hal ini bisa diatasi dengan cara berbaring miring ke kiri selama 30-45 menit sebanyak 2-3 kali/hari.
Selama kehamilan, kebutuhan kalori harus ditambah sekitar 250 kalori biar tersedia zat gizi yang cukup untuk pertumbuhan janin.
Wanita hamil sebaiknya mengkonsumsi makanan yang gizinya seimbang, termasuk buah-buahan dan sayur-sayuran. Hindari makanan yang terlalu asin atau makanan yang mengandung materi pengawet.
Seorang perempuan hamil tidak boleh minum obat sembarangan.
Selama kehamilan, kebutuhan tubuh akan zat besi meningkat guna memenuhi kebutuhan ibu dan janin. Biasanya diberikan tambahan zat besi. Pemberian zat besi bisa menimbulkan gangguan lambung yang ringan dan sembelit.
Mual dan muntah bisa dikurangi dengan merubah pola makan, yaitu:
- Minum dan makan dalam porsi kecil tetapi sering
- Makan sebelum lapar
- Makanan lunak.
Kadang kenaikan berat tubuh disebabkan oleh penimbunan cairan tanggapan jeleknya fatwa darah tungkai pada ketika perempuan hamil berdiri.
Hal ini bisa diatasi dengan cara berbaring miring ke kiri selama 30-45 menit sebanyak 2-3 kali/hari.
Selama kehamilan, kebutuhan kalori harus ditambah sekitar 250 kalori biar tersedia zat gizi yang cukup untuk pertumbuhan janin.
Wanita hamil sebaiknya mengkonsumsi makanan yang gizinya seimbang, termasuk buah-buahan dan sayur-sayuran. Hindari makanan yang terlalu asin atau makanan yang mengandung materi pengawet.
Seorang perempuan hamil tidak boleh minum obat sembarangan.
Selama kehamilan, kebutuhan tubuh akan zat besi meningkat guna memenuhi kebutuhan ibu dan janin. Biasanya diberikan tambahan zat besi. Pemberian zat besi bisa menimbulkan gangguan lambung yang ringan dan sembelit.
Mual dan muntah bisa dikurangi dengan merubah pola makan, yaitu:
- Minum dan makan dalam porsi kecil tetapi sering
- Makan sebelum lapar
- Makanan lunak.
Untuk mengatasi morning sickness (mual di pagi hari) sebaiknya memakan 1-2 keping biskuit sebelum beranjak dari tempat tidur.
Jika mual dan muntahnya sangat berat dan menetap sehingga terjadi dehidrasi, penurunan berat tubuh atau gangguan lainnya, maka biasanya perempuan hamil harus menjalani perawatan di rumah sakit untuk semantara waktu dan mendapatkan cairan melalui infus.
Edema (pembengkakan) sering terjadi, terutama pada tungkai. Demikian juga halnya dengan varises pada tungkai dan di kawasan sekitar lubang vagina.
Untuk mengurangi pembengkakan tungkai, bisa digunakan penyangga lentur atau berbaring dengan posisi tungkai lebih tinggi.
Wasir bisa diatasi dengan mengkonsumsi obat pelunak tinja atau berendam di air hangat.
Pada ketika hamil biasanya jumlah cairan yang keluar dari vagina bertambah, hal ini ialah normal. Trikomoniasis dan kandidiasis merupakan infeksi vagina yang sering ditemukan selama kehamilan dan gampang diobati.
Vaginosis bakterialis (infeksi basil pada vagina) bisa menimbulkan kelahiran prematur dan harus diobati secara tuntas.
Wanita hamil bisa tetap melaksanakan kegiatan sehari-harinya dan berolahraga.
Hubungan seksual selama kehamilan tetap boleh dilakukan, kecuali jikalau terjadi perdarahan, nyeri atau kebocoran air ketuban.
Setiap perempuan hamil sebaiknya mengetahui tanda-tanda awal persalinan.
Tanda yang utama ialah kontraksi perut pecahan bawah dengan selang waktu tertentu dan nyeri punggung.
Jika mual dan muntahnya sangat berat dan menetap sehingga terjadi dehidrasi, penurunan berat tubuh atau gangguan lainnya, maka biasanya perempuan hamil harus menjalani perawatan di rumah sakit untuk semantara waktu dan mendapatkan cairan melalui infus.
Edema (pembengkakan) sering terjadi, terutama pada tungkai. Demikian juga halnya dengan varises pada tungkai dan di kawasan sekitar lubang vagina.
Untuk mengurangi pembengkakan tungkai, bisa digunakan penyangga lentur atau berbaring dengan posisi tungkai lebih tinggi.
Wasir bisa diatasi dengan mengkonsumsi obat pelunak tinja atau berendam di air hangat.
Pada ketika hamil biasanya jumlah cairan yang keluar dari vagina bertambah, hal ini ialah normal. Trikomoniasis dan kandidiasis merupakan infeksi vagina yang sering ditemukan selama kehamilan dan gampang diobati.
Vaginosis bakterialis (infeksi basil pada vagina) bisa menimbulkan kelahiran prematur dan harus diobati secara tuntas.
Wanita hamil bisa tetap melaksanakan kegiatan sehari-harinya dan berolahraga.
Hubungan seksual selama kehamilan tetap boleh dilakukan, kecuali jikalau terjadi perdarahan, nyeri atau kebocoran air ketuban.
Setiap perempuan hamil sebaiknya mengetahui tanda-tanda awal persalinan.
Tanda yang utama ialah kontraksi perut pecahan bawah dengan selang waktu tertentu dan nyeri punggung.
Menjelang selesai kehamilan (setelah 36 minggu), dokter akan melaksanakan investigasi panggul untuk mencoba memperkirakan ketika persalinan.
Keluarga Berencana : Cara mengontrol Jarak & jumlah kelahiran anak
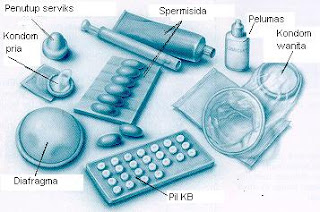
Keluarga Berendana ialah perjuangan untuk mengontrol jumlah dan jarak antara kelahiran anak.
Untuk menghindari kehamilan yang bersifat sementara digunakan kontrasepsi sedangkan untuk menghindari kehamilan yang sifatnya menetap bisa dilakukan sterilisasi.
Aborsi bisa digunakan untuk mengakhiri kehamilan jikalau terjadi kegagalan kontrasepsi.
KONTRASEPSI
Metode kontrasepsi terdiri dari:
1. Kontrasepsi oral (pil KB)
Pil KB mengandung hormon, baik dalam bentuk kombinasi progestin dengan estrogen atau progestin saja.
Untuk menghindari kehamilan yang bersifat sementara digunakan kontrasepsi sedangkan untuk menghindari kehamilan yang sifatnya menetap bisa dilakukan sterilisasi.
Aborsi bisa digunakan untuk mengakhiri kehamilan jikalau terjadi kegagalan kontrasepsi.
KONTRASEPSI
Metode kontrasepsi terdiri dari:
1. Kontrasepsi oral (pil KB)
Pil KB mengandung hormon, baik dalam bentuk kombinasi progestin dengan estrogen atau progestin saja.
Pil KB mencegah kehamilan dengan cara menghentikan ovulasi (pelepasan sel telur oleh ovarium) dan menjaga kekentalan lendir servikal sehingga tidak sanggup dilalui oleh sperma.
Tablet yang hanya mengandung progestin sering menimbulkan perdarahan tidak teratur. Tablet ini hanya diberikan jikalau pemberian estrogen bisa membahayakan, contohnya pada perempuan yang sedang menyusui.
Pil kombinasi ada yang mempunyai estrogen takaran rendah dan ada yang mengandung estrogen takaran tinggi.
Estrogen takaran tinggi biasanya diberikan kepada perempuan yang mengkonsumsi obat tertentu (terutama obat epilepsi).
Keuntungan pemakaian pil KB ialah mengurangi:
- Resiko kanker jenis tertentu
- Angka kekambuhan kram pada ketika menstruasi
- Ketegangan premenstruasi
- Perdarahan tidak teratur
- Anemia
- Kista payudara
- Kista ovarium
- Kehamilan ektopik (kehamilan di luar kandungan)
- Infeksi tuba falopii.
Sebelum mulai menggunakan pil KB, dilakukan investigasi fisik untuk meyakinkan bahwa tidak ada dilema kesehatan yang bisa menjadikan resiko.
Jika perempuan tersebut atau keluarga dekatnya ada yang menderita diabetes atau penyakit jantung, biasanya dilakukan investigasi darah untuk mengukur kadar kolesterol dan gula darah. Jika kadar kolesterol atau gula darahnya tinggi, maka diberikan pil KB takaran rendah.
3 bulan setelah pemakaian pil KB, dilakukan investigasi ulang untuk mengetahui adanya perubahan tekanan darah. Selanjutnya investigasi dilakukan 1 kali/tahun.
Pil KB sebaiknya tidak digunakan oleh:
a. Wanita yang merokok dan berusia diatas 35 tahun
b. Wanita penderita penyakit hati aktif atau tumor
c. Wanita yang mempunyai kadar trigliserida tinggi d. Wanita penderita tekanan darah tinggi yang tidak diobati
e. Wanita penderita diabetes yang disertai penyumbatan arteri
f. Wanita yang mempunyai bekuan darah
g. Wanita yang tungkainya sedang digips
h. Wanita penderita penyakit jantung
I. Wanita yang pernah menderita stroke
j. Wanita yang pernah menderita penyakit kuning pada ketika kehamilan
k. Wanita penderita kanker payudara atau kanker rahim.
Pengawasan harus dilakukan jikalau pil KB digunakan oleh:
a. Wanita yang mengalami depresi
b. Wanita yang sering mengalami sakit kepala migren
c. Wanita yang merokok tetapi berusia dibawah 35 tahun
d. Wanita yang pernah menderita hepatitis atau penyakit hari lainnya tetapi telah sembuh total.
Pemakaian pil KB setelah kehamilan
Resiko terbentuknya bekuan darah di tungkai meningkat setelah kehamilan dan akan semakin meningkat jikalau perempuan tersebut menggunakan pil KB.
Jika menstruasi terakhir terjadi dalam waktu kurang dari 12 ahad setelah persalinan, maka pil KB bisa eksklusif digunakan. Jika menstruasi terakhir terjadi dalam waktu 12-28 minggu, maka harus menunggu 1 ahad sebelum pil KB mulai digunakan, sedangkan jikalau menstruasi terakhir terjadi dalam waktu lebih dari 28 minggu, harus menunggu 2 ahad sebelum pil KB mulai digunakan.
Wanita yang menyusui biasanya tidak mengalami ovulasi hingga 10-12 ahad setelah persalinan, tetapi mereka bisa mengalami ovulasi dan hamil sebelum terjadinya menstruasi pertama. Karena itu, ibu yang menyusui sebaiknya menggunakan pil KB jikalau tidak ingin hamil.
Pil kombinasi yang diminum oleh ibu menyusui bisa mengurangi jumlah air susu dan kandungan zat lemak serta protein dalam air susu. Hormon dari pil terdapat dalam air susu sehingga bisa hingga ke bayi. Karena itu untuk ibu menyusui sebaiknya diberikan tablet yang hanya mengandung progestin, yang tidak mempengaruhi pembentukan air susu.
Pil KB yang diminum segera setelah terjadinya pembuahan atau pada awal kehamilan (sebelum perempuan tersebut mengetahui bahwa ia hamil) tidak akan membahayakan janin.
Efek samping pil KB
a. Perdarahan tidak teratur.
Sering terjadi pada beberapa bulan pertama pemakaian pil KB, jikalau tubuh telah beradaptasi dengan hormon biasanya perdarahan asing akan berhenti.
b. Beberapa bulan setelah berhenti menggunakan pil KB, mungkin tidak akan terjadi menstruasi, tetapi obat ini tidak menimbulkan berkurangnya kesuburan secara permanen.
c. Efek samping yang bekerjasama dengan estrogen ialah mual, nyeri tekan pada payudara, perut kembung, penahanan cairan, peningkatan tekanan darah dan depresi.
d. Efek samping yang bekerjasama dengan progestin ialah penambahan berat badan, jerawat dan kecemasan.
Penambahan berat tubuh sebanyak 1,5-2,5 kg biasanya terjadi tanggapan penahanan cairan dan mungkin lantaran meningkatnya nafsu makan.
e. Bekuan darah diperkirakan 3-4 kali lebih sering terjadi pada pemakaian pil KB takaran tinggi.
Jika secara tiba-tiba timbul nyeri dada atau nyeri tungkai, pemakaian pil KB harus segera dihentikan dan segera memeriksakan diri lantaran tanda-tanda tersebut mungkin memperlihatkan adanya bekuan darah di dalam vena tungkai dan kemungkinan sedang menuju ke paru-paru.
Pil KB dan pembedahan menimbulkan meningkatnya resiko pembentukan bekuan darah, sehingga 1 bulan sebelum menjalani pembedahan pemakaian pil harus dihentikan dan gres mulai digunakan lagi 1 bulah setelah pembedahan.
f. Mual dan sakit kepala.
g. 1-2% perempuan pemakai pil KB mengalami depresi dan kesulitan tidur.
h. Melasma (bercak-bercak berwarna gelap di wajah).
Jika terkena sinar matahari, bercak semakin gelap. Melasma akan menghilang secara perlahan setelah pemakaian pil KB dihentikan.
I. Resiko terjadinya kanker leher rahim sepertinya meningkat, terutama jikalau pil KB telah digunakan selama lebih dari 5 tahun. Karena itu perempuan pemakai pil KB harus rutin menjalani investigasi Pap smear (minimal 1 kali/tahun).
Di lain fihak, perempuan pemakai pil KB mempunyai resiko kanker ovarium ataupun kanker rahim yang lebih rendah.
Interaksi pil KB dengan obat lain
Pil KB tidak besar lengan berkuasa terhadap obat lain, tetapi obat lain (terutama obat tidur dan antibiotik) bisa menimbulkan berkurangnya efektivitas dari pil KB.
Wanita pemakai pil KB bisa hamil jikalau secara terus menerus mengkonsumsi antibiotik (misalnya rifampin, penisilin, ampisilin, tetrasiklin atau golongan sulfa). Ketika mengkonsumsi antibiotik tersebut, selain pil KB sebaiknya ditambah dengan menggunaka kontrasepsi penghalang (misalnya kondom atau diafragma).
Oba anti-kejang (fenitoin dan fenobarbital) bisa menimbulkan meningkatkan perdarahan asing pada perempuan pemakai pil KB.
Untuk mengatasi hal ini, kepada perempuan penderita epilepsi yang mengkonsumsi anti-kejang perlu diberikan pil KB takaran tinggi.
Kontrasepsi hormonal
2. Kontrasepsi penghalang
Kontrasepsi penghalang secara fisik menghalangi jalan masuk sperma ke dalam rahim wanita.
Yang termasuk ke dalam kontrasepsi penghalang adalah:
A. Kondom.
Kondom bisa melindungi pemakainya dari penyakit menular seksual (misalnya AIDS) dan sanggup mencegah perubahan prekanker tertentu pada sel-sel leher rahim.
Ada kondom yang ujungnya mempunyai penampung semen; jikalau tidak ada penampung semen, sebaiknya kondom disisakan sekitar 1cm di depan penis.
Kondom harus dilepaskan secara perlahan lantaran jikalau semen tumpah maka sperma bisa masuk ke vagina sehingga terjadi kehamilan.
Untuk menambah efektivitas pemakaian kondom bisa ditambahkan spermisida (biasanya terkandung di dalam pelumas kondom atau dimasukkan secara terpisah ke dalam vagina).
Kondom perempuan merupakan alat kontrasepsi penghalang gres yang dipasang di vagina dengan proteksi sebuah cincin.
Kondom perempuan ibarat kondom pria, tetapi lebih lebar dan mempunyai angka kegagalan yang tinggi.
B. Diafragma.
Diafragma merupakan plastik berbentuk kubah dengan sabuk yang lentur, dipasang pada serviks dan menjaga biar sperma tidak masuk ke dalam rahim.
Ukurannya bervariasi dan harus dicocokkan oleh dokter atau perawat.
Pemakaiannya harus selalu bersamaan dengan krim atau jeli.
Diafragma dipasang sebelum melaksanakan korelasi seksual dan tetap terpasang hingga minimal 8 jam tetapi tidak boleh lebih dari 24 jam.
Ukuran diafragma harus diganti jika:
- terjadi penambahan atau penurunan berat tubuh sebanyak lebih dari 5 kg
- diafragma telah digunakan selama lebih dari 1 tahun
- gres melahirkan anak atau mengalami aborsi,
lantaran ukuran dan bentuk vagina mungkin mengalami perubahan.
C. Penutup serviks (leher rahim).
Penutup serviks (cervical cap) hampir ibarat diafragma tetapi ukurannya lebih kecil dan lebih kaku, dipasang pada serviks.
Ukurannya bervariasi dan harus dicocokkan oleh dokter atau perawat.
Pemakaian epilog serviks harus selalu bersamaan dengan krim atau jeli.
Penutup serviks dipasang sebelum melaksanakan korelasi seksual dan tetap terpasang hingga minimal 8 jam dan maksimal 48 jam setelah melaksanakan korelasi seksual.
D. Sediaan untuk menghentikan atau membunuh sperma atau disebut juga spermisida (dalam bentuk busa, krim, jel dan suppositoria yang dimasukkan ke dalam vagina)
Busa, krim, jeli dan suppositoria vagina dimasukkan sebelum melaksanakan korelasi seksual.
Selain mengandung spermisida, materi tersebut juga merupakan penghalang fisik untuk sperma.
3. Penarikan penis sebelum terjadinya ejakulasi
Disebut juga coitus interruptus.
Pada metode ini, laki-laki mengeluarkan/menarik penisnya dari vagina sebelum terjadinya ejakulasi (pelepasan sperma ketika mengalami orgasme).
Metode ini kurang sanggup mendapatkan amanah lantaran sperma bisa keluar sebelum orgasme juga memerlukan pengendalian diri yang tinggi serta penentuan waktu yang tepat.
4. Metoda ritmik
Pada metoda ritmik, pasangan suami istri tidak melaksanakan korelasi seksual selama masa subur wanita.
Ovulasi (pelepasan sel telur dari ovarium) terjadi 14 hari sebelum menstruasi. Sel telur yang telah dilepaskan hanya bertahan hidup selama 24 jam, tetapi sperma bisa bertahan selama 3-4 hari setelah melaksanakan korelasi seksual. Karena itu pembuahan bisa terjadi tanggapan korelasi seksual yang dilakukan 4 hari sebelum ovulasi.
A. Metode ritmik kalender merupakan metode yang paling tidak efektif, bahkan untuk perempuan yang mempunyai siklus menstruasi yang teratur.
Wanita sebaiknya mencatat siklusnya dalam 12 bulan terakhir. Untuk mengetahui ketika tidak boleh melaksanakan korelasi seksual, dilakukan perhitungan berikut:
(siklus terpendek - 18) dan (siklus terpanjang - 11).
Contohnya, jikalau siklus seorang perempuan dalam waktu 12 bulan terakhir berkisar antara 26-29 hari, maka 26-18=8 dan 29-11=18, artinya korelasi seksual tidak boleh dilakukan pada hari ke-8 hingga hari ke-18 setelah menstruasi.
B. Pada metode temperatur, dilakukan pengukuran suhu basal (suhu ketika bangkit tidur sebelum beranjak dari tempat tidur).
Suhu basal akan menurun sebelum ovulasi dan agak meningkat (kurang dari 1° Celsius) setelah ovulasi.
Hubungan seksual sebaiknya tidak dilakukan mulai dari menstruasi hari pertama hingga suhu basalnya meningkat.
C. Pada metode lendir, masa subur perempuan diketahui dengan mengamati lendir servikal, yang biasanya dikeluarkan dalam jumlah yang lebih banyak dan lebih encer sesaat sebelum ovulasi.
Hubungan seksual tidak boleh pada ketika terjadinya peningkatan jumlah lendir servikal hingga 4 hari sesudahnya.
C. Metoda simptotermal terdiri dari pengamatan perubahan lendir servikal dan suhu basal tubuh, juga tanda-tanda lainnya yang bekerjasama dengan ovulasi (misalnya nyeri kram ringan pada perut pecahan bawah).
Metoda ini merupakan metoda yang paling sanggup diandalkan.
5. Kontrasepsi implan
Kontrasepsi implan ialah kapsul plastik yang mengandung progestin, yang bekerja dengan cara mencegah ovulasi dan menghalangi masuknya sperma melalui lendir serviks yang kental.
6 kapsul dimasukkan ke bawah kulit lengan atas. Setelah diberi obat bius, dibuat sayatan dan dengan proteksi jarum dimasukkan kapsul implan. Tidak perlu dilakukan penjahitan.
Kapsul ini melepaskan progestin ke dalam fatwa darah secara perlahan dan biasanya dipasang selama 5 tahun.
Interaksi dengan obat lain jarang terjadi lantaran implan tidak mengandung estroggen.
Efek samping yang utama ialah perdarahan tidak teratur atau sama sekali tidak terajdi menstruasi.
Efek samping lainnya ialah sakit kepala dan penambahan berat badan.
Kapsul implan tidak larut dalam tubuh sehingga setelah 5 tahun harus dilepaskan.
Segera setelah implan dilepas, fungsi ovarium akan kembali normal dan perempuan pemakai implan kembali menjadi subur.
6. Kontrasepsi suntikan
Medroksiprogesteron (sejenis progestin) disuntikkan 1 kali/3 bulan ke dalam otot bokong atau lengan atas.
Suntikan ini sangat efektif tetapi bisa mengganggu siklus menstruasi. Sepertiga pemakai KB suntik tidak mengalami menstruasi pada 3 bulan setelah suntikan pertama dan sepertiga lainnya mengalami perdarahan tidak teratur dan spotting (bercak perdarahan) selama lebih dari 11 hari setiap bulannya. Semakin usang suntikan KB dipakai, maka lebih banyak perempuan yang tidak mengalami menstruasi tetapi lebih sedikit perempuan yang mengalami perdarahan tidak teratur. Setelah 2 tahun menggunakan suntikan KB, sekitar 70% perempuan sama sekali tidak mengalami perdarahan.
Jika pemakaian suntikan KB dihentikan, siklus menstruasi yang teratur akan kembali terjadi dalam waktu 6 bulan-1 tahun.
Efeknya berlangsung lama, sehingga kesuburan mungkin gres kembali 1 tahun setelah suntikan dihentikan, tetapi medroksiprogesteron tidak menimbulkan kemandulan permanen.
Suntikan KB bisa menimbulkan penambahan berat tubuh yang sifatnya ringan. Setelah pemakaian dihentikan, bisa terjadi osteoporosis yang bersifat sementara.
Medroksiprogesteron tidak menimbulkan meningkatnya resiko terhadap banyak sekali kanker (termasuk kanker payudara), tetapi mengurangi resiko terjadinya kanker rahim.
Interaksi dengan obat lain jarang terjadi.
7. IUD (intra uterine device, spiral).
Keuntungan dari IUD ialah imbas sampingnya terbatas di dalam rahim.
Terdapat 2 macam IUD:
- melepaskan progesteron (harus diganti setiap tahun)
- melepaskan tembaga (efektif selama 10 tahun).
Biasanya IUD dipasang pada ketika menstruasi. Jika kemungkinan terjadi infeksi serviks, masa pemsangan IUD sebaiknya ditunda hingga infeksi mereda.
Cara kerja IUD ialah dengan menimbulkan reaksi peradangan di dalam rahim yang akan menarik datangnya sel-sel darah putih. Zat yang dihasilkan oleh sel darah putih ini merupakan racun bagi sperma sehingga tidak terjadi pembuahan sel telur.
Melepaskan IUD akan menimbulkan terhentinya proses peradangan.
Efek samping dari IUD:
- Perdarahan dan nyeri
- Kadang IUD terlepas dengan sendirinya (sekitar 20% IUD yang lepas tidak disadari/diketahui oleh pemakainya dan bisa menimbulkan kehamilan)
- Perforasi rahim
- Ketika gres dipasang akan terjadi infeksi singkat pada rahim, tetapi infeksi ini akan mereda setelah 24 jam
- Resiko terjadinya keguguran pada perempuan hamil dengan IUD yang masih terpasang ialah sekitar 55%.
STERILISASI
Sterilisasi merupakan cara berkeluarga berencana yang sifatnya permanen.
Sterilisasi pada laki-laki dilakukan melalui vasektomi, sedangkan pada perempuan dilakukan mekanisme ligasi tuba.
Vasektomi ialah pemotongan vas deferens (saluran yang membawa sperma dari testis).
Vasektomi dilakukan oleh hebat bedah urolog dan memerlukan waktu sekitar 20 menit.
Pria yang menjalani vasektomi sebaiknya tidak segera menghentikan pemakaian kontrasepsi, lantaran biasanya kesuburan masih tetap ada hingga sekitar 15-20 kali ejakulasi.
Setelah investigasi laboratorium terhadap 2 kali ejakulasi memperlihatkan tidak ada sperma, maka dikatakan bahwa laki-laki tersebut telah mandul.
Komplikasi dari vasektomi adalah:
- Perdarahan
- Respon peradangan terhadap sperma yang merembes
- Pembukaan spontan.
Ligasi tuba ialah pemotongan dan pengikatan atau penyumbatan tuba falopii (saluran telur dari ovarium ke rahim).
Pada ligasi tuba dibuat sayatan pada perut dan dilakukan pembiusan total.
Ligasi tuba bisa dilakukan segera setelah melahirkan atau dijadwalkan di kemudian hari.
 Sterilisasi pada perempuan seringkali dilakukan melalui laparoskopi.
Sterilisasi pada perempuan seringkali dilakukan melalui laparoskopi.Selain pemotongan dan pengikatan, bisa juga dilakukan kauterisasi (pemakaian arus listrik) untuk menutup saluran tuba.
Untuk menyumbat tuba bisa digunakan pita plastik dan klip berpegas.
Pada penyumbatan tuba, kesuburan akan lebih gampang kembali lantaran lebih sedikit terjadi kerusakan jaringan.

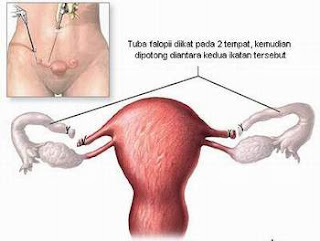
Teknik sterilisasi lainnya yang kadang digunakan pada perempuan ialah histerektomi (pengangkatan rahim) dan ooforektomi (pengangkatan ovarium/indung telur).
ABORSI
Aborsi ialah pengguguran kandungan.
Secara umum, kontrasepsi dan sterilisasi mempunyai komplikasi yang lebih rendah dibandingkan dengan aborsi, terutama pada perempuan muda.
Karena itu kontrasepsi dan sterilisasi merupakan pilihan yang lebih baik untuk mencegah kehamilan dan pengguguran sebaiknya dijadikan pilihan terakhir jikalau teknik lainnya yang lebih kondusif telah gagal dilakukan.
Metoda pengguguran terdiri dari:
1. Evakuasi pembedahan : mengeluarkan isi rahim melalui vagina.
Evakuasi pembedahan merupakan 97% dari pengguguran dan hampir selalu dilakukan pada kehamilan yang berumur kurang dari 12 minggu.
Digunakan teknik kuretase aspirasi.
Untuk kehamilan yang berusia 7-12 minggu, serviks biasanya harus dilebarkan terlebih dahulu (dilatasi) lantaran selang penghisapnya lebih besar.
Untuk mengurangi kemungkinan terjadinya cedera pada serviks, bisa digunakan laminaria (akar rumput maritim yang dikeringkan) atau dilator lainnya yang menyerap air. Laminaria dimasukkan ke dalam saluran servikal dan dibiarkan selama 4-5 jam, biasanya semalaman. Karena laminaria menyerap sejumlah air dari tubuh, maka laminaria akan mengembang dan menimbulkan peregangan lubang serviks.
Untuk kehamilan yang berusia lebih dari 12 ahad teknik yang paling sering digunakan ialah D&E (dilatasi dan evakuasi). Alat penghisap dan forseps digunakan untuk mengeluarkan hasil pembuahan kemudian dilakukan pengerokan rahim secara perlahan untuk memastikan bahwa seluruh jaringan telah dikeluarkan.
Dilatasi dan penyelamatan semakin banyak digunakan pada kehamilan lanjut untuk merangsang pengguguran lantaran komplikasinya lebih ringan dibandingkan dengan pamekaian obat.
2. Obat-obatan untuk merangsang kontraksi rahim sehingga isi rahim keluar.
Obat-obatan (misalnya mifepriston/RU 486 dan prostaglandin) kadang digunakan untuk merangsang aborsi, terutama pada kehamilan diatas 16 minggu, lantaran pada ketika ini D&E bisa menimbulkan komplikasi yang serius (seperti kerusakan rahim atau usus).
RU 486 bisa digunakan segera setelah pembuahan.
Prostaglandin ialah obat yang merangsang kontraksi usu, bisa diberikan dalam bentuk suntikan atau suppositoria vagina. Efek sampingnya ialah mual, muntah, diare, kemerahan pada wajah dan pingsan. Pada beberapa wanita, prostaglandin bisa memicu suatu serangan asma.
Mifepriston dikombinasikan dengan prostaglandin sangat efektif untuk mengakhiri kehamilan yang berusia kurang dari 7 minggu.
Obat ini menghalangi kerja progesteron di dalam lapisan rahim sehingga prostaglandin lebih efektif.
Pil KB takaran tinggi kadang digunakan untuk mencegah kehamilan setelah melaksanakan 1 kali korelasi seksual tanpa alat kontrasepsi, tetapi tidak selalu efektif. Pil KB harus diminum dalam waktu 72 jam. Efek sampingnya ialah mual dan muntah.
Komplikasi pengguguran secara eksklusif bekerjasama dengan umur kehamilan dan metoda yang digunakan. Semakin renta umur kehamilan, semakin besar resiko terjadinya komplikasi:
- Perforasi rahim oleh alat bedah
- Perforasi usus atau organ lainnya
- Perdarahan selama atau segera setelah aborsi
- Perdarahan tertunda lantaran adanya sisa plasenta di dalam rahim
- Infeksi rahim
- Pembentukan jaringan parut di dalam rahim.
Kontraksi & Persalinan : Kapan Saatnya Melahirkan Bayi

HIS
His (Kontraksi) ialah serangkaian kontraksi rahim yang teratur, yang secara sedikit demi sedikit akan mendorong janin melalui serviks (rahim pecahan bawah) dan vagina (jalan lahir), sehingga janin keluar dari rahim ibu.
Kontraksi menimbulkan serviks membuka secara sedikit demi sedikit (mengalami dilatasi), menipis dan tertarik hingga hampir menyatu dengan rahim.
Perubahan ini memungkinkan janin bisa melewati jalan lahir.
Pembukaan serviks
His biasanya mulai dirasakan dalam waktu 2 ahad (sebelum atau sesudah) tanggal asumsi persalinan.
Penyebab yang niscaya dari mulai timbulnya his tidak diketahui. Mungkin lantaran imbas dari oksitosin (hormon yang dilepaskan oleh kelenjar hipofisa dan menimbulkan kontraksi rahim selama persalinan).
Persalinan biasanya berlangsung selama tidak lebih dari 12-14 jam (pada kehamilan pertama) dan pada kehamilan berikutnya cenderung lebih singkat (6-8 jam).
Show (sejumlah kecil darah yang bercampur dengan lendir dari serviks) biasanya merupakan petunjuk bahwa persalinan segera dimulai; tetapi show bisa keluar 72 jam sebelum kontraksi dimulai.
Kadang selaput ketuban pecah sebelum persalinan dimulai dan cairan ketuban mengalir melalui serviks dan vagina. Jika selaput ketuban pecah, segera hubungi dokter atau bidan.
Sekitar 80-90% perempuan yang selaput ketubannya pecah berlanjut menjadi persalinan impulsif dalam waktu 24 jam. Jika setelah lewat 24 jam persalinan belum juga dimulai dan keadaan bayinya baik, biasanya dilakukan induksi persalinan untuk mengurangi resiko infeksi tanggapan masuknya basil dari vagina ke dalam rahim. Infeksi bisa menyerang ibu maupun bayinya.
Untuk menginduksi persalinan biasanya digunakan oksitosin atau obat yang serupa.
Tanda-tanda yang memperlihatkan bahwa ketika persalinan semakin mendekat
Tanda
Perasaan seakan-akan bayi telah turun ke bawah
Artinya
Lightening, yaitu turunnya bayi. Kepala bayi telah masuk ke dalam panggul ibu
Kapan terjadi
Mulai dari beberapa ahad hingga beberapajam sebelum persalinan dimulai
TandaKeluar cairan dari vagina (jernih, berwarna pink atau sedikit mengandung darah)
Artinya
Show, yaitu lendir kental yang tertimbun di serviks selama kehamilan. Ketika serviks mulai berdilatasi, lendir ini terdorong ke dalam vagina
Kapan terjadi
Beberapa hari sebelum persalinan dimulai atau pada awal persalinan
TandaKeluar cairan encer yang memancar atau mengucur dari vagina
Artinya
Selaput ketuban pecah, yaitu pecahnya kantung berisi cairan yg mengelilingi bayi selama dalam kandungan
Kapan terjadi
Mulai dari beberapa jam sebelum persalinan dimulai hingga setiap ketika selama persalinan
TandaPola kram yg teratur, yg mungkin dirasakan sebagai nyeri punggung atau kram menstruasi
Artinya
Kontraksi, yaitu mengkerut & mengendurnya rahim. Semakin akrab ketika persalinan, kontraksi ini semakin kuat & bisa menimbulkan nyeri lantaran serviks membuka & bayi bergerak di sepanjang jalan lahir
Kapan terjadi
Pada awal persalinan
Perbedaan antara his sejati dan his palsu
Sebelum terjadinya his sejati, seorang calon ibu bisa mencicipi his palsu atau kontrksi rahim yang tidak teratur. His ini disebut kontraksi Braxton Hicks.
Ini merupakan hal yang normal dan mungkin lebih sering muncul pada sore hari.
Mungkin sulit untuk membedakan his sejati dari his palsu. Biasanya his palsu tidak sesering dan tidak sekuat his asli. Kadang satu-satunya cara untuk mengetahui perbedaan antara his sejati dan his palsu ialah melaksanakan investigasi dalam. Pada investigasi dalam bisa diketahui adanya perubahan pada serviks yang menandakan dimulainya proses persalinan.
Perbedaan antara his palsu dan his sejati
Jenis perubahan
Karakteristik kontraksi
His palsu
Tidak teratur & tidak semakin sering (disebut kontraksi Braxton Hicks)
His sejati
Timbul secara teratur dan semakin sering, berlangsung selama 30-70 detik
Jenis perubahanPengaruh gerakan tubuh
His palsu
Jika ibu berjalan atau beristirahat atau jikalau posisi tubuh ibu berubah, kontraksi akan menghilang/berhenti
His sejati
Meskipun posisi/gerakan ibu berubah, kontraksi tetap dirasakan
Jenis perubahan
Kekuatan kontraksi
His palsu
Biasanya lemah & tidak semakin kuat (mungkin menjadi kuat kemudian melemah) Kontraksinya semakin kuat
His sejati
Nyeri lantaran kontraksi Biasanya hanya dirasakan di tubuh pecahan depan Biasanya berawal di punggung dan menjalar ke depan
Pemeriksaan yang secara rutin dilakukan terhadap perempuan hamil yang sedang memasuki proses persalinan adalah:
- Berat badan
- Tekanan darah
- Denyut nadi dan laju pernafasan
- Analisa air kemih dan darah
- Pemeriksaan perut untuk memperkirakan besar, posisi dan letak janin
- Denyut jantung bayi
- Pemeriksaan dalam untuk mengetahui besarnya pembukaan atau keutuhan selaput ketuban.
Cairan ketuban yang berwarna kehijauan, penyebabnya ialah tinja janin yang pertama (mekonium) dan merupakan menandakan bahwa janin dalam keadaan gawat. Pengeluaran mekonium oleh janin biasanya terjadi hanya jikalau janin berada dalam keadaan gawat atau janin berada dalam letak bokong.
Letak dan posisi janin akan mempengaruhi proses persalinan. Letak kepala merupakan letak yang terbaik untuk persalinan yang aman.
Selama 1-2 ahad terakhir, sebagian besar janin akan berputar sehingga kepalanya terletak di bawah.
Letak dan posisi janin akan mempengaruhi proses persalinan. Letak kepala merupakan letak yang terbaik untuk persalinan yang aman.
Selama 1-2 ahad terakhir, sebagian besar janin akan berputar sehingga kepalanya terletak di bawah.
Letak bokong dan letak pundak merupakan penyulit dalam persalinan. Persalinan akan berlangsung lebih gampang jikalau bayi berada dalam letak kepala dengan wajah yang menghadap ke punggung ibu.
Selama proses persalinan, untuk mencegah kehilangan cairan tubuh biasanya cairan diberikan melalui infus. Selain itu, infus juga bisa digunakan untuk mengatakan obat.
Selama proses persalinan, untuk mencegah kehilangan cairan tubuh biasanya cairan diberikan melalui infus. Selain itu, infus juga bisa digunakan untuk mengatakan obat.
Pemberian cairan melalui infus memungkinkan ibu untuk tidak makan dan minum selama persalinan sehingga mengurangi kemungkinan terjadinya muntah dan terhirupnya muntahan. Menghirup muntahan bisa menimbulkan sindroma Mendelson (peradangan paru-paru).
Untuk menetralisir asam lambung, antasid biasanya diberikan pada ketika masuk rumah sakit dan selanjutnya setiap 3 jam. Antasid bisa mengurangi resiko kerusakan paru-paru tanggapan terhirupnya muntahan.
Tahapan persalinan:
A. Tahap I : mulai dari awal his hingga pembukaan lengkap (sekitar 10 cm)
Untuk menetralisir asam lambung, antasid biasanya diberikan pada ketika masuk rumah sakit dan selanjutnya setiap 3 jam. Antasid bisa mengurangi resiko kerusakan paru-paru tanggapan terhirupnya muntahan.
Tahapan persalinan:
A. Tahap I : mulai dari awal his hingga pembukaan lengkap (sekitar 10 cm)
# Fase awal (fase laten)
- Kontraksi semakin kuat dan teratur
- Rasa nyeri masih bersifat minimal
- Serviks menipis dan membuka hingga sekitar 4 cm
- Fase ini berlangsung selama 8,5 jam (pada kehamilan pertama) dan 5 jam (pada kehamilan selanjutnya)
# Fase aktif
- Serviks membukan hingga 10 cm
- Bagian terendah bayi (biasanya kepala) mulai turun ke dalam panggul ibu
- Ibu mulai mencicipi desakan untuk mengedan
- Fase ini berlangsung sekitar 5 jam (pada kehamilan pertama) dan 2 jam (pada kehamilan berikutnya)
B. Tahap II : mulai dari pembukaan lengkap hingga bayi keluar dari rahim ibu.
Berlangsung selama 60 menit (pada kehamilan pertama) dan 15-30 menit (pada kehamilan berikutnya).
C. Tahap III : mulai dari kelahiran bayi hingga pengeluaran plasenta (ari-ari). Biasanya hanya berlangsung selama beberapa menit.
Selama tahap I, ibu dihentikan mengedan lantaran mengedan sebelum pembukaan lengkap akan menghabiskan tenaga dan bisa menimbulkan robekan pada serviks. Denyut jantung ibu dan bayi diperiksa setiap 15 menit.
Jika denyut jantung bayi terlalu cepat atau terlalu lambat, maka dipertimbangkan untuk melahirkan bayi melalui operasi sesar atau dengan proteksi forseps atau tindakan korektif lainnya (misalnya ibu disuruh berbaring miring ke kiri, menambah jumlah cairan infus atau mengatakan oksigen melalui selang hidung).
Selama tahap II, ibu diharuskan mengedan setiap mencicipi kontraksi biar bayi terdorong ke vagina.
Pemantauan denyut jantung bayi dilakukan setiap 3 menit.
Persalinan spontan
Teknik persalinan impulsif yang paling populer ialah metoda Lamaze.
Teknik lainnya ialah metoda Leboyer, yang terdiri dari melahirkan di ruang gelap dan merendam bayi dalam air hangat segera setelah dilahirkan.
Pada persalinan spontan, untuk mengontrol nyeri selama persalinan digunakan teknik relaksasi dan pernafasan.
Untuk mempelajari teknik ini, calon ibu dan suaminya bisa mengikuti latihan di rumah sakit maupun klinik bersalin.
Pada teknik relaksasi, ibu secara sadar menegangkan sebagian tubuhnya kemudian mengendurkannya. Teknik ini membantu ibu mengendurkan seluruh tubuhnya ketika rahim berkontraksi dan ketika rahim tidak berkontraksi.
Beberapa jenis pernafasan bisa membantu ibu dalam menghadapi persalinan tahap I (sebelum diperbolehkan mengedan):
# Menarik nafas dalam (untuk membantu ibu relaks), dilakukan pada awal dan selesai kontraksi
# Menarik nafas dangkal dan cepat di dada pecahan atas, dilakukan pada ketika kontraksi mencapai puncaknya
# Menarik nafas pendek dan cepat diikuti dengan menghembuskan nafas melalui mulut, dilakukan untuk menahan keinginan untuk mengedan (sebelum terjadi pembukaan lengkap).
Pada stadium II, ibu mulai boleh mengedan dan diselingi dengan menarik nafas cepat dan pendek.
Selama hamil, calon ibu dan pasangannya sebaiknya melaksanakan latihan teknik relaksasi dan pernafasan secara rutin.
Selama persalinan berlangsung, sang suami bisa membantu calon ibu dengan mengingatkan apa yang seharusnya dilakukan pada setiap tahapan persalinan dan menenangkannya jikalau terlihat tegang. Pemijatan bisa membantu mengurangi ketegangan pada calon ibu.
Menghilangkan nyeri selama persalinan
Obat untuk menghilangkan nyeri terbagi ke dalam 2 kelompok, yaitu anlgetik dan anestesi.
Analgetik ialah obat pereda nyeri tanpa disertai hilangnya perasaan secara total. Seseorang yang mengkonsumsi analgetik tetap berada dalam keadaan sadar. Analgetik tidak selalu menghilangkan seluruh rasa nyeri, tetapi selalu meringankan rasa nyeri.
Anestesi ialah hilangnya rasa. Beberapa jenis anestesi menimbulkan hilangnya kesadaran, sedangkan jenis yang lainnya hanya menghilangkan nyeri dari pecahan tubuh tertentu dan pemakainya tetap sadar.
Tidak semua perempuan yang akan menjalani memerlukan obat pereda nyeri dan tidak semua rumah sakit memperlihatkan semua jenis obat pereda nyeri.
1. Analgetik sistemik
Analgetik sistemik seringkali diberikan dalam bentuk obat suntik yang disuntikkan melalui otot (intramuskuler maupun pembuluh darah (intravena). Obat ini meredakan nyeri tanpa menimbulkan hilangnya kesadaran.
Analgetik sistemik bekerja pada seluruh sistem saraf. Kadang obat lainnya diberikan bersamaan dengan analgetik sistemik untuk mengurangi ketegangan atau rasa mual.
Efek sampingnya ringan, yaitu berupa perasaan berputar atau sulit berkonsentrasi.
Obat ini tidak diberikan sesaat sebelum persalinan lantaran bisa menimbulkan refleks dan pernafasan bayi ketika lahir menjadi lambat.
2. Anestesi lokal
Anestesi lokal biasanya hanya mengatakan imbas kepada pecahan tubuh tertentu.
Untuk menghindari robekan pada perineum (daerah antara vagina dan rektum) ibu, sebelum bayi lahir dilakukan episiotomi, yaitu pemotongan jaringan vagina. Anestesi lokal bisa diberikan setelah episiotomi dilakukan atau ketika dilakukan penjahitan luka episiotomi.
Anestesi lokal jarang besar lengan berkuasa terhadap bayi.
3. Blok pudenda
Blok pudenda disuntikkan sesaat sebelum persalinan untuk menghilangkan nyeri di kawasan perineum.
Blok pudenda mengurangi nyeri yang mungkin akan dirasakan ibu di sekitar vagina dan rektum ketika bayi bergerak di sepanjang jalan lahir.
Blok pudenda merupakan jenis anestesi yang paling kondusif dan jarang terjadi imbas samping yang serius.
4. Blok epidural
Blok epidural (suatu anestesi regional) akan mempengaruhi pecahan tubuh yang lebih luas. Cara ini menimbulkan hilangnya rasa pada tubuh pecahan bawah.
Luasnya pembiusan tergantung kepada jenis dan takaran obat yang digunakan.
Blok epidural disuntikkan ke dalam punggung pecahan bawah. Obat disuntikkan melalui rongga epidural yang berada diluar korda spinalis. Tempat ini dilalui oleh saraf yang membawa rasa nyeri dari tubuh pecahan bawah.
Blok epidural membantu mengurangi nyeri tanggapan kontraksi dan nyeri pada vagina ketika bayi lahir.
Blok epidural dalam takaran yang lebih tinggi digunakan untuk menghilangkan nyeri pada operasi sesar.
Efek samping dari blok epidural ialah penurunan tekanan darah ibu yang bersifat sementara, yang bisa menimbulkan denyut jantung bayi menjadi lambat. Untuk mencegah terjadinya hal tersebut, biasanya kepada ibu diberikan cairan melalui infus atau ibu diminta untuk berbaring miring guna memperbaiki peredaran darahnya.
Efek samping yang serius dari blok epidural adalah:
- Sakit kepala hebat yang jikalau tidak diobati bisa berlangsung selama beberapa hari atau minggu. Ini terjadi jikalau selaput yang membungkus korda spinalis mengalami robekan.
- Kesulitan bernafas terjadi jikalau obat masuk ke dalam cairan spinal.
- Pusing atau kadang kejang, jikalau obat masuk ke dalam vena.
5. Blok spinalis
Blok spinalis ibarat blok epidural, yaitu suntikan obat bius pada punggung pecahan bawah.
Blok spinalis biasanya hanya diberikan sekali selama persalinan berlangsung.
Blok spinalis bisa digunakan untuk operasi sesar dan persalinan dengan proteksi forseps atau ekstraksi vakum.
Kadang blok spinalis menimbulkan terjadinya imbas samping yang serupa dengan blok epidural.
6. Pembiusan total
Pembiusan total menimbulkan perempuan yang akan melahirkan tidak sadarkan diri dan tidak mencicipi nyeri.
Pembiusan total tidak digunakan untuk mengurangi nyeri tanggapan kontraksi lantaran bisa menimbulkan bayi tertidur dan memperlambat refleks dan pernafasan bayi.
Pembiusan total digunakan untuk operasi sesar.
Efek samping yang serius (tetapi jarang terjadi) pada pembiusan total terjadi jikalau makanan atau asam dari lambung masuk ke trakea (saluran udara) dan paru-paru dan menimbulkan cedera. Untuk menghindari hal ini, biasanya sebelum menjalani pembiusan total, ibu tidak boleh makan dan biar asam lambung tidak hingga masuk ke paru-paru, biasanya diberikan antasid.
Persalinan ialah keluarnya janin dan plasenta dari rahim.
PERSALINAN
Persalinan ialah keluarnya/lahirnya janin dan plasenta dari rahim.
Di ruang bersalin, ibu dibaringkan pada posisi setengah duduk biar gaya gravitasi bisa digunakan semaksimal mungkin. Tekanan janin membantu peregangan jalan lahir dan perineum secara sedikit demi sedikit sehingga resiko robekan semakin kecil. Posisi ini juga menimbulkan berkurangnya tegangan pada punggung dan panggul ibu.
Sebagian ibu lebih menyukai posisi berbaring terlentang meskipuni posisi ini bisa menimbulkan persalinan berlangsung lebih usang dan memerlukan bantuan.
Setiap rahim berkontraksi, ibu harus mengedan untuk membantu turunnya janin ke jalan lahir dan untuk memperlebar lubang vagina sehingga pecahan kepala janin yang tampak semakin besar.
Forseps ialah sebuah alat yang bentuknya ibarat tang dan terbuat dari logam, yang digunakan untuk menarik bayi keluar dari jalan lahir.
Forseps digunakan jikalau ibu tidak kuat mengedan dikarenakan telah mendapatkan suntikan epidural atau jikalau bayi berada dalam keadaan gawat.
Jika lubang vagina tidak cukup teregang sehingga bayi tidak sanggup melewatinya dan jikalau kemungkinan akan terjadi robekan, maka dilakukan episiotomi (pemotongan dinding vagina danperineum).
Episiotomi dilakukan untuk mempermudah proses persalinan dan untuk mencegah robekan yang lebih tidak beraturan dan lebih sulit diperbaiki.
Setelah kepala bayi lahir, tubuh bayi akan berputar miring sehingga pundak bisa dilahirkan dengan mudah. Selanjutnya, pecahan tubuh bayi yang lainnya biasanya akan segera lahir.
Lendir dan cairan dari hidung, verbal dan tenggorokan bayi dihisap melalui selang kecil. Tali ari-ari dijepit dan dipotong untuk mencegah perdarahan.
Bayi kemudian dibungkus dengan selimut dan diberikan kepada ibu.
Setelah bayi lahir, perut ibu ditekan dengan lembut untuk merangsang kontraksi rahim. Pada kontraksi pertama atau kedua setelah persalinan, biasanya plasenta akan lepas dari rahim dan dikeluarkan.
Setelah seluruh plasenta keluar, diberikan suntikan oksitosin dan perut ibu dipijat secara periodik untuk merangsang kontraksi rahim. Kontraksi ini penting untuk mencegah terjadinya perdarahan lebih lanjut.
Luka robekan lantaran episiotomi kemudian dijahit. Kemudian ibu dipindahkan ke ruang pemulihan.
Jika tidak memerlukan perawatan khusus, bayi bisa dibiarkan bersama ibu (rooming in). Dengan metoda rooming in, ibu bisa menyusui bayinya sesuai dengan kebutuhan bayi dan ibu juga mencar ilmu merawat bayinya sendiri.
Komplikasi (terutama perdarahan) sering terjadi dalam 4 jam pertama setelah persalinan. Karena itu pada ketika ini dilakukan pemantauan ketat terhadap ibu-ibu yang gres melahirkan anaknya.
Nilai Apgar
Nilai Apgar ialah suatu cara simpel untuk menilai keadaan bayi gres lahir.
Nilai Apgar merupakan alat penyaring untuk menentukan pertolongan yang perlu segera diberikan kepada bayi gres lahir.
Nilai Apgar ditentukan dengan menilai denyut jantung, pernafasan, ketegangan otot, warna kulit dan respon terhadap rangsangan (refleks); masing-masing diberi nilai 0, 1 atau 2:
1. Denyut jantung : dinilai dengan menggunakan stetoskop dan merupakan evaluasi yang paling penting.
- Jika tidak terdengar denyut jantung : 0
- Jika jantung berdenyut kurang dari 100 kali/menit :1
- Jika jantung berdenyut lebih dari 100 kali/menit : 2
2. Usaha untuk bernafas
- Jika tidak bernafas : 0
- Jika pernafasan lambat atau tidak teratur : 1
- Jika bayi menangis : 2
3. Ketegangan otot
- Jika otot lembek : 0
- Jika lengan atau tungkainya terlipat : 1
- Jika bayi bergerak aktif : 2
4. Refleks : dinilai dengan cara mencubit secara lembut dan perlahan
- Jika tidak timbul refleks : 0
- Jika wajahnya menyeringai : 1
- Jika bayi menyeringai dan terbatuk, bersin atau menangis keras : 2
5. Warna kulit
- Jika kulit bayi berwarna biru pucat : 0
- Jika kulit bayi berawarna pink dan lengan/tungkainya berwarna biru : 1
- Jika seluruh kulit bayi berwarna pink: 2.
Nilai Apgar 8-10 ialah normal, memperlihatkan bahwa bayi berada dalam keadaan yang baik. Nilai 10 sangat jarang ditemui, hampir semua bayi gres lahir kehilangan 1 nilai lantaran kaki dan tangannya yang berwarna kebiruan.
Nilai Apgar yang kurang dari 8 memperlihatkan bahwa bayi memerlukan proteksi untuk menstabilkan dirinya di lingkungan yang baru.
Nilai Apgar 0-3 memperlihatkan bahwa perlu segera dilakukan resusitasi.
Penilaian Apgar secara rutin dilakukan dalam waktu 1 menit setelah bayi lahir dan kemudian biasanya diulang 5 menit kemudian.
Nilai Apgar 1 menit memperlihatkan toleransi bayi terhadap proses kelahirannya. Nilai Apgar 5 menit menujukkan pembiasaan bayi terhadap lingkungan barunya.
Pada keadaan tertentu, evaluasi Apgar bisa kembali dilakukan pada menit ke 10, 15 dan 20. Jika pada menit ke 20 nilai Apgar masih tetap rendah, hal ini merupakan resiko tinggi terjadinya janjkematian atau penyakit.
Nama Apgar berasal dari spesialis anestesi Amerika, yaitu Virginia Apgar yang menemukan metoda ini pada tahun 1952. Dokter Apgar telah membantu ribuan persalinan dan melihat bahwa bayi gres lahir eksklusif dikirim ke ruang perawatan tanpa menjalani investigasi secara seksama. Dokter Apgar menginginkan bayi dinilai dengan suatu cara yang bermakna oleh petugas di ruang persalinan.
Apa yang terjadi jikalau tanggal asumsi persalinan telah lewat
Kehamilan biasanya berlangsung selama 38-42 minggu. Kehamilan postmatur terjadi jikalau kehamilan berlangsung lebih dari 42 minggu. Sekitar 5% kehamilan ialah kehamilan post-matur.
Tanggal asumsi persalinan dihitung menurut hari pertama menstruasi terakhir dan besarnya rahim atau menurut hasil investigasi USG.
Jika tanggal asumsi persalinan telah melewati 1 ahad atau lebih, biasanya dilakukan investigasi terhadap bayi. Denyut jantung bayi diperiksa dengan menggunakan alat pemantau janin elektronik sebanyak 1-2 kali/minggu. Selain itu, dilakukan investigasi USG untuk melihat cairan ketuban dan gerakan bayi. Bila ibu mencicipi bahwa pergerakan bayi berkurang, harus segera menghubungi dokter.
Dokter juga melaksanakan investigasi dalam untuk melihat perubahan pada serviks.
Jika tanggal asumsi persalinan telah lewat 2 ahad biasanya dilakukan induksi persalinan. Hal ini dilakukan untuk menghindari komplikasi, mirip gawat janin atau bayi yang terlalu besar.
Gawat janin terjadi jikalau bayi kekurangan oksigen, kemudian denyut jantungnya menurun dan tidak sanggup mentoleransi stres pada persalinan.
Jika serviks menutup dan tidak memungkinkan untuk dilakukan induksi persalinan, serta hasil investigasi memperlihatkan bahwa keadaan bayi baik, beberapa dokter ada yang menunda persalinan hingga 1 minggu.
Induksi persalinan bisa dilakukan dengan menggunakan obat yang disebut oxytocin, yang menimbulkan kontraksi rahim. Oxytocin diberikan melalui infus dan mulai bekerja dalam waktu 1-2 jam.
Induksi persalinan juga bisa dilakukan dengan memecahkan selaput ketuban.
Komplikasi Persalinan
KETUBAN PECAH SEBELUM WAKTUNYA
Ketuban Pecah Sebelum Waktunya (KPSW) ialah pecahnya selaput berisi cairan ketuban yang terjadi 1 jam atau lebih sebelum terjadinya kontraksi.
Dulu, jikalau terjadi KPSW selalu dilakukan tindakan untuk segera melahirkan bayi guna mencegah infeksi yang bisa terjadi pada bayi maupun ibunya.
Ketuban Pecah Sebelum Waktunya (KPSW) ialah pecahnya selaput berisi cairan ketuban yang terjadi 1 jam atau lebih sebelum terjadinya kontraksi.
Dulu, jikalau terjadi KPSW selalu dilakukan tindakan untuk segera melahirkan bayi guna mencegah infeksi yang bisa terjadi pada bayi maupun ibunya.
Tetapi pendekatan ini sudah tidak perlu dilakukan lagi lantaran resiko terjadinya infeksi bisa dikurangi dengan mengurangi frekuensi investigasi dalam. 1 kali investigasi dengan proteksi spekulum bisa membantu dokter dalam memastikan pecahnya selaput ketuban, memperkirakan pembukaan serviks (leher rahim) dan mengambil teladan cairan ketubah dari vagina.
Jika hasil analisa cairan ketuban memperlihatkan bahwa paru-paru bayi sudah cukup matang, maka dilakukan induksi persalinan (tindakan untuk memulai proses persalinan) dan bayi dilahirkan. Jika paru-paru bayi belum matang, persalinan ditunda hingga paru-paru bayi matang.
Pada 50% kasus, persalinan bisa ditunda hanya dengan melaksanakan tirah baring dan mendapatkan cairan infus; beberapa kasus lainnya memerlukan obat yang bisa mencegah kontraksi rahim (misalnya magnesium sulfat yang diberikan melalui infus, suntikan atau tablet terbutalin dan kadang diberikan ritodrin melalui infus).
Ibu dirawat di rumah sakit dan menjalani tirah baring, tetapi masih diperbolehkan ke kamar mandi. Suhu tubuh dan denyut nadinya diukur 2 kali/hari. Peningkatan suhu tubuh bisa merupakan menandakan terjadinya infeksi.
Jika terjadi infeksi, dilakukan induksi persalinan dan bayi dilahirkan.
Jika cakran ketuban tidak keluar lagi dan kontraksi berhenti, ibu diperbolehkan pulang ke rumah, tetapi tetap menjalani tirah baring dan memeriksakan dirinya 1 kali/minggu.
PERSALINAN PREMATUR
Persalinan Prematur ialah persalinan yang terjadi sebelum usia kehamilan mencapai 37 minggu.
Biasanya persalinan terjadi pada ketika usia kehamilan mencapai 37-42 minggu.
Persalinan prematur bisa merupakan suatu proses normal yang dimulai terlalu dini atau dipicu oleh keadaan tertentu, mirip infeksi rahim atau infeksi cairan ketuban,
Sebagian besar kasus persalinan prematur penyebabnya tidak diketahui secara pasti.
Faktor resiko terjadinya persalinan prematur:
- Pernah mengalami persalinan prematur pada kehamilan terdahulu
- Kehamilan ganda (kembar 2 atau 3)
- Pernah mengalami aborsi
- Memiliki serviks yang abnormal
- Memiliki rahim yang abnormal
- Menjalani pembedahan perut pada ketika hamil
- Menderita infeksi berat pada ketika hamil
- Pernah mengalami perdarahan pada trimester kedua atau ketiga
- Berat tubuh kurang dari 50 kg
- Pernah menggunakan DES (dietilstilbestrol)
- Merokok sigaret atau makakai kokain
- Tidak memeriksakan kehamilan.
Persalinan prematur bisa menimbulkan kelahiran prematur. Jika dilahirkan terlalu dini, serorang bayi bisa mengalami kelainan. Bisa terjadi penyakit yang serius atau janjkematian lantaran bayi belum siap untuk hidup mandiri. Oleh lantaran itu, dokter akan mencoba menghentikan persalinan prematur.
Pada beberapa kasus, jikalau diketahui akan terjadi persalinan prematur, kelahiran bayi bisa dicegah atau ditunda. Penundaan ini akan mengatakan tambahan waktu bagi bayi untuk tumbuh dan berkembang. Bahkan beberapa haripun bisa menghasilkan bayi yang lebih sehat.
Jika perdarahan sulit dihentikan atau jikalau selaput ketuban telah pecah, maka sulit untuk menghentikan persalinan prematur.
Jika tidak terjadi perdarahan dan selaput ketuban masih ututh, biasanya dianjurkan untuk menjalani tirah baring dan cairan diberikan melalui infus. Tetapi jikapembukaan telah mencapai lebih dari 5 cm, biasanya kontraksi terus terjadi hingga bayi akhirnya lahir.
Magnesium sulfat melalui infus bisa menghentikan kontraksi pada 80% kasus, tetapi mempunyai imbas samping mirip denyut jantung yang cepat pada ibu, bayi atau keduanya. Bisa juga diberikan suntikan terbutalin.
Setelah persalinan prematur berhasil dihentikan, diberikan kortikosteroid (misalnya betametason) untuk membantu membukan paru-paru bayi dan mengurangi resiko gangguan pernafasan pada bayi setelah ia dilahirkan nanti (sindroma gawat pernafasan pada bayi gres lahir).
KEHAMILAN POST-MATUR & POSTMATURITAS
Kehamilan Post-matur ialah persalinan yang berlangsung hingga lebih dari 42 minggu.
Postmaturitas ialah suatu sindroma dimana plasenta mulai berhenti berfungsi secara normal pada kehamilan post-matur dan hal ini membahayakan janin.
Menentukan apakah kehamilan telah lewat dari 42 ahad tidak selalu mudah, lantaran ketika terjadinya pembuhan tidak selalu sanggup ditentukan secara pasti. Kadang ketika pembuahan tidak sanggup ditentukan lantaran siklus menstruasi yang tidak teratur.
Pada awal kehamilan bisa dilakukan investigasi USG untuk membantu menentukan usia kehamilan. Pemeriksaan USG berikutnya dilakukan sebelum usia kehamilan mencapai 32 ahad (antara 18-22 minggu) untuk mengukur diameter kepala janin; hal ini bisa membantu memastikan usia kehamilan.
Jika kehamilan berlangsung hingga lebih dari 42 ahad dari hari pertama menstruasi terakhir, dilakukan investigasi untuk mengetahui tanda-tanda postmaturitas pada ibu dan janin, yaitu penciutan rahim dan berkurangnya gerakan janin.
Pemeriksaan bisa dimulai pada usia kehamilan 41 minggu, untuk menilai gerakan dan denyut jangung janin serta jumlah cairan ketuban (yang menurun secara drastis pada kehamilan post-matur).
Untuk memperkuat diagnosis postmaturitas, bisa dilakukan amniosentesis (pengambilan dan analisa cairan ketuban). Salah satu tanda dari postmaturitas ialah air ketuban yang berwarna kehijauan yang berasal dari mekonium (tinja fetus yang pertama); hal ini memperlihatkan keadaan gawat janin.
Selama hasil investigasi tidak memperlihatkan tanda-tanda postmaturitas, maka kehamilan post-matur masih mungkin dilanjutkan. Tetapi jikalau hasil investigasi memperlihatkan adanya tanda-tanda postmaturitas, maka segera dilakukan induksi persalinan dan bayi dilahirkan.
Jika serviks belum sanggup dilalui oleh janin, maka dilakukan operasi sesar.
TIDAK ADANYA KEMAJUAN DALAM PERSALINAN
Setiap jam seharusnya serviks membukan minimal selebar 1 cm dan kepala janin seharusnya turun ke dalam rongga panggul minimal sebanyak 1 cm. Jika hal tersebut tidak terjadi, mungkin janin terlalu besar untuk melewati jalan lahir dan perlu dilakukan persalinan dengan proteksi forseps atau operasi sesar.
Jika jalan lahir cukup lebar tetapi persalinan tidak maju, maka diberikan oksitosin melalui infus untuk merangsang kontraksi rahim yang lebih kuat.
Jika setelah pemberian oksitosin persalinan tidak juga maju, maka dilakukan operasi sesar.
DENYUT JANTUNG YG ABNORMAL
Selama persalinan, denyut jantung janin dimonitor setiap 15 menit dengan stetoskop janin (fetoskop) atau dimonitor terus dengan pemantau denyut jantung elektronik.
Pemantauan denyut jantung janin merupakan cara yang paling gampang untuk mengetahui adanya gawat janin.
Jika terdengar denyut jantung yang abnormal, dilakukan tindakan korektif, mirip mengatakan oksigen kepada ibu, menambah jumlah cairan infus dan meminta ibu untuk berbaring miring ke kiri.
Jika tindakan tersebut tidak berhasil memperbaiki denyut jantung yang abnormal, maka dilakukan persalinan forseps atau operasi sesar.
KELAINAN POSISI JANIN
Yang dimaksud dengan posisi janin di dalam rahim ialah arah yang dihadapi oleh janin, sedangkan letak janin ialah pecahan tubuh janin yang terendah.
Kombinasi yang paling sering ditemukan dan paling kondusif ialah menghadap ke punggung ibu dengan letak kepala, dimana leher tertekuk ke depan, dagu menempel di dada dan kedua lengan melipat di dada.
Jika janin tidak berada dalam posisi atau letak tersebut, maka persalinan bisa menjadi sulit dan mungkin persalinan tidak sanggup dilakukan melalui vagina.
KEMBAR
Kehamilan kembar bisa diketahui pada investigasi USG atau dengan pemantau elektronik (dimana akan terdengar 2 denyut jantung yang berbeda).
Kembar menimbulkan rahim sangat teregang dan rahim yang sangat teregang cenderung unuk mulai mengalami kontraksi sebelum kehamilan mencapai usia yang matang. Akibatnya bayi kembar sering dilahirkan secara prematur dan kecil.
Posisi dan letak janin di dalam rahim bisa berlainan, sehingga persalinan bisa menjadi sulit.
Kontraksi rahim setelah lahirnya bayi pertama cenderung menimbulkan terlepasnya plasenta dari bayi kedua. Akibatnya, bayi kedua cenderung mengalami dilema selama persalinan dan mempunyai resiko mengalami kelainan dan janjkematian yang lebih tinggi.
Kadang setelah persalinan, rahim yang terlalu teregang tidak sanggup berkontraksi dengan baik sehingga ibu bisa mengalami perdarahan.
DISTOSIA BAHU
Distosia Bahu ialah suatu komplikasi yang jarang terjadi, dimana pada letak kepala, salah satu pundak bayi tersangkut pada tulang kemaluan dan tertahan di dalam jalan lahir.
Segera dilakukan banyak sekali tindakan untuk membebaskan pundak sehingga bayi bisa dilahirkan melalui vagina.
Jika tindakan tersebut gagal, kadang bayi sanggup didorong kembali ke dalam vagina dan dilahirkan melalui operasi sesar.
PROLAPSUS KORDA UMBILIKALIS
Prolapsus Korda Umbilikalis ialah suatu keadaan dimana korda umbilikal (tali pusar) mendahului bayi, yaitu keluar dari jalan lahir.
Pada keadaan ini, jikalau bayi mulai memasuki jalan lahir, tali pusar akan tertekan sehingga fatwa darah ke bayi terhenti.
Prolapsus korda umbilikalis bisa terjadi secara konkret atau tersembunyi.
Pada prolapsus yang nyata, selaput ketuban telah pecah dan tali pusar menonjol ke dalam vagina sebelum bayi turun ke jalan lahir.
Prolapsus yang konkret biasanya terjadi jikalau bayi berada dalam letak bokong (tetapi bisa juga terjadi pada letak kepala), terutama jikalau selaput telah pecah sebelum waktunya atau jikalau janin belum turun ke panggul ibu.
Untuk mencegah terjadinya cedera pada janin tanggapan terhentinya fatwa darah ke janin, maka segera dilakukan persalinan, biasanya melalui operasi sesar.
Pada prolapsus tersembunyi, selaput ketuban tetap ututh dan tali pusar berada di depan janin atau terperangkap di depan pundak janin. Biasanya keadaan ini diketahui melalui denyut jantung janin yang abnormal.
Prolapsus tersembunyi bisa diatasi dengan cara merubah posisi ibu atau mengangkat kepala janin untuk menghilangkan tekanan pada tali pusar. Kadang perlu dilakukan operasi sesar.
EMBOLI CAIRAN KETUBAN
Emboli Cairan Ketuban ialah penyumbatan arteri pulmoner (arteri paru-paru) ibu oleh cairan ketuban.
Suatu emboli ialah suatu massa dari materi asing yang terdapat di dalam pembuluh darah. Meskipun sangat jarang terjadi, emboli bisa terbentuk dari cairan ketuban.
Emboli ini hingga ke paru-paru ibu dan menyumbat arteri, penyumbatan ini disebut emboli pulmoner.
Emboli pulmoner bisa menimbulkan denyut jantung yang cepat, irama jantung yang tidak teratur, kolaps, trauma atau bahkan henti jantung dan kematian.
PERDARAHAN RAHIM
Perdarahan hebat dari rahim setelah persalinan merupakan dilema yang serius. Biasanya selama persalinan ibu kehilangan darah sebanyak 0,5 liter.
Ketika plasenta lepas dari rahim, pembuluh darah rahim terbuka. Kontraksi rahim membantu menutupnya pembuluh darah ini hingga mereka mengalami pemulihan lengkap.
Jika setelah proses persalinan rahim tidak berkontraksi atau jikalau sejumlah kecil plasenta tertinggal di dalam rahim sehingg rahim tidak sanggup berkontraksi, maka darah yang hilang akan lebih banyak.
Robekan pada vagina atau serviks juga bisa menimbulkan perdarahan hebat.
PROSEDUR
Jika selama proses persalinan berlangsung terjadi komplikasi, maka diambil beberapa tindkan sepserti induksi persalinan, persalinan dengan proteksi forseps atau ekstraktor vakum atau operasi sesar.
Induksi Persalinan
Induksi Persalinan ialah pencetusan persalinan buatan.
Augmentasi persalinan menggunakan teknik dan obat yang sama dengan induksi persalinan, tetapi dilakukan setelah kontraksi dimulai secara spontan.
Biasanya induksi persalinan hanya dilakukan jikalau ibu mempunyai dilema kebidanan atau jikalau ibu maupun bayinya mempunyai dilema medis.
Untuk menentukan kematangan janin secara akurat, sebelum dilakukan induksi, bisa dilakukan amniosentesis.
Pada induksi persalinan biasanya digunakan oksitosin, yaitu suatu hormon yang menimbulkan kontraksi rahim menjadi lebih kuat. Hormon ini diberikan melalui infus sehingga jumlah obat yang diberikan sanggup diketahui secara pasti.
Selama induksi berlangsung, denyut jantung janin dipantau secara ketat dengan menggunakan alat pemantau elektronik.
Jika induksi tidak menimbulkan kemajuan dalam persalinan, maka dilakukan operasi sesar.
Pada augmentasi persalinan diberikan oksitosin sehingga kontraksi rahim bisa secara efektif mendorong janin melewati jalan lahir.
Tetapi jikalau persalinan masih dalam fase inisial (dimana serviks belum terlalu membuka dan kontraksi masih tidak teratur), lebih baik augmentasi ditunda dengan membiarkan ibu beristirahat dan berjalan-jalan.
Kadang terjadikontraksi yang terlalu kuat, terlalu sering atau terlalu kuat dan terlalu sering. Keadaan ini disebut kontraksi disfungsional hipertonik dan sulit untuk dikendalikan.
Jika hal ini terjadi tanggapan pemakaian oksitosin, maka pemberian oksitosin segera dihentikan. Diberikan obat pereda nyeri atau terbutalin maupun ritodrin untuk membantu menghentikan maupun memperlambat kontraksi.
Forseps & Ekstraktor Vakum
Forseps ialah alat bedah yang terbuat dari logam, bentuknya ibarat tang, ujungnya bulat sesuai denga bentuk kepala janin.
Ekstraktor Vakum ialah suatu mangkuk kecil yang terbuat dari materi yang ibarat karet dan dihubungkan dengan sebuah vakum (ruang hampa udara), yang dimasukkan ke dalam vagina dan ditempelkan pada kepala janin.
Forseps kadang digunakan untuk membantu persalinan atau memandu kepala janin. Forseps perlu digunakan jikalau janin berada dalam keadaan gawat atau posisinya asing atau jikalau persalinan berlangsung usang (persalinan yang berlangsung usang kadang terjadi jikalau digunakan anestesi yang menimbulkan ibu tidak sanggup mengedan secara adekuat).
Ekstraktor vakum ialah suatu alat yang menerapkan pemompaan pada kepala janin. Dengan alat ini, bayi ditarik keluar secara perlahan.
Pemakaian forseps bisa menimbulkan memar pada wajah bayi atau menimbulkan robekan pada vagina ibu; sedangkan ekstraktor vakum bisa menimbulkan robekan pada kulit kepala janian. Tetapi cedera tersebut jarang terjadi.
Operasi Sesar
Operasi Sesar ialah operasi untuk melahirkan/mengeluarkan bayi dari rahim ibu dengan cara menciptakan sayatan pada perut dan rahim ibu.
Operasi sesar biasanya dihadiri oleh dokter hebat kebidanan, hebat anestesi, perawat dan hebat neonatologi atau seseorang yang hebat dalam melaksanakan resusitasi.
Segera setelah menjalani operasi sesar, ibu dianjurkan untuk berjalan guna mencegah terjadinya emboli paru (penyumbatan arteri paru oleh bekuan darah yang berasal dari tungkai atau panggul).
Rasa nyeri yang timbul setelah operasi sesar lebih hebat dibandingkan dengan nyeri tanggapan persalinan melalui vagina.
Sayatan bisa dibuat di rahim pecahan atas (insisi klasik) atau di rahim pecahan bawah (insisi segmen bawah).
Insisi klasik digunakan hanya jikalau plasenta berada dalam posisi yang asing (plasenta previa) atau jikalau janin berada dalam posisi horisontal. Perdarahan yang terjadi lebih banyak lantaran rahim pecahan atas lebih banyak mengandung pembuluh darah dan jaringan yang terbentuk lebih lemah sehingga kemungkinan akan terbuka pada kehamilan berikutnya.
Insisi segmen bawah bisa dibuat secara horisontal maupun vertikal, kebanyakan dibuat secara horisontal. Insisi vertikal biasanya dibuat jikalau janin berada dalam posisi yang abnormal.
Seluk Beluk Kemandulan
Kemandulan ialah ketidakmampuan sepasang suami istri untuk mencapai kehamilan setelah selama 1 tahun melaksanakan korelasi seksual secara teratur dan tidak menggunakan alat kontrasepsi.
Kemandulan primer ialah istilah yang digunakan jikalau pasangan suami istri sama sekali belum pernah mempunyai anak. Jika sebelumnya pasangan suami istri pernah mempunyai anak (minimal 1 kali kehamilan), tetapi kehamilan berikutnya belum berhasil dicapai, maka digunakan istilah kemandulan sekunder. Kemandulan primer
Kemandulan primer
Kemandulan primer ialah istilah yang digunakan jikalau pasangan suami istri sama sekali belum pernah mempunyai anak. Jika sebelumnya pasangan suami istri pernah mempunyai anak (minimal 1 kali kehamilan), tetapi kehamilan berikutnya belum berhasil dicapai, maka digunakan istilah kemandulan sekunder.
 Kemandulan primer
Kemandulan primerPENYEBAB
Sekitar 30-40% kasus disebabkan oleh faktor pria, seperti:
1. Masalah pada sperma
Pada laki-laki dewasa, sperma dibuat terus menerus di dalam testis (buah zakar). Proses pembuatan sperma disebut spermatogenesis.Sel yang belum terspesialisasi memerlukan waktu sekitar 72-74 hari untuk berkembang menjadi sel sperma yang matang.
Dari testis kiri dan kanan, sperma bergerak ke dalam epididimis (suatu saluran berbentuk gulungan yang terletak di puncak testis menuju ke testis belakang pecahan bawah) dan disimpan di dalam epididimis hingga ketika terjadinya ejakulasi.
Dari epididimis, sperma bergerak ke vas deferens dan duktus ejakulatorius. Di dalam duktus ejakulatorius, cairan yang dihasilkan oleh vesikula seminalis ditambahkan pada sperma dan membentuk semen, yang kemudian mengalir menuju ke uretra dan dikeluarkan ketika ejakulasi.
Jalur sperma
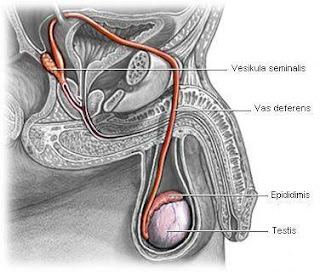
Kesuburan seorang laki-laki ditentukan oleh kemampuannya untuk mengantarkan sejumlah sperma yang normal ke dalam vagina wanita.
Ada beberapa faktor yang mempengaruhi proses tersebut sehingga bisa terjadi kemandulan:
a. Peningkatan suhu di dalam testis tanggapan demam berkepanjangan atau tanggapan panas yang hiperbola bisa menimbulkan berkurangnya jumlah sperma, berkurangnya pergerakan sperma dan meningkatkan jumlah sperma yang asing di dalam semen.
Pembentukan sperma yang paling efsisien ialah pada suhu 33,5° (lebih rendah dari suhu tubuh). Testis bisa tetap berada pada suhu tersebut lantaran terletak di dalam skrotum (kantung zakar) yang berada diluar rongga tubuh.
Faktor lain yang mempengaruhi jumlah sperma ialah pemakaian marijuana atau obat-obatan (misalnya simetidin, spironolakton dan nitrofurantoin).
b. Penyakit serius pada testis atau penyumbatan atau tidak adanya vas deferens (kiri dan kanan) bisa menimbulkan azospermia (tidak terbentuk sperma sama sekali).
Jika di dalam semen tidak terdapat fruktosa (gula yang dihasilkan oleh vesikula seminalis) berarti tidak terdapat vas deferens atau tidak terdapat vesikula seminalis atau terdapat penyumbatan pada duktus ejakulatorius.
c. Varikokel merupakan kelainan anatomis yang paling sering ditemukan pada kemandulan pria. Varikokel ialah varises (pelebaran vena) di dalam skrotum.
Varikokel bisa menghalangi pengaliran darah dari testis dan mengurangi laju pembentukan sperma.
d. Ejakulasi retrograd terjadi jikalau semen mengalir melawan arusnya, yaitu semen mengalir ke dalam kandung kemih dan bukan ke penis.
Kelainan ini lebih sering ditemukan pada laki-laki yang telah menjalani pembedahan panggul (terutama pengangkatan prostat) dan laki-laki yang menderita diabetes. Ejakulasi retrograd juga bisa terjadi tanggapan kelainan fungsi saraf.
2. Impotensi
3. Kekurangan hormon
4. Polusi lingkungan.
5. Pembentukan jaringan parut tanggapan penyakit menular seksual.
40-50% kemandulan disebabkan oleh faktor wanita:
1. Jaringan parut tanggapan penyakit menular seksual atau endometriosis.
2. Disfungsi ovulasi (kelainan pada proses pelepasan sel telur oleh ovarium/sel telur).
Ovulasi ialah pelepasan sel telur dari ovarium (indung telur).Ovulasi biasanya terjadi 14 hari sebelum menstruasi hari pertama.Sel telur yang dilepaskan ini siap dibuahi oleh sperma yang berasal dari pria.
Jika seorang perempuan mempunyai siklus menstruasi yang tidak teratur atau tidak mengalami menstruasi (amenore), maka dicari terlebih dahulu penyebabnya kemudian dilakukan pengobatan untuk merangsang terjadinya ovulasi.Kadang ovulasi tidak terjadi tanggapan tidak dilepaskannya GnRH (donadotropin-releasing hormone) oleh hipotalamus.
3. Kelainan hormon.
4. Kekurangan gizi.
5. Kista ovarium.
6. Infeksi panggul.
7. Tumor.
8. Kelainan lendir servikal (lendir reher rahim).
Lendir pada serviks bertindak sebagai penyaring yang menghalangi masuknya basil dari vagina ke dalam rahim. Lendir ini juga berfungsi memperpanjang kelangsungan hidup sperma.
Lendir pada serviks ialah kental dan tidak sanggup ditembus oleh sperma kecuali pada fase folikuler dari siklus menstruasi. Selama fase folikuler, terjadi peningkatan hormon estradiol sehingga lendir lebih jernih dan lentur dan bisa ditembus oleh sperma. Selanjutnya sperma menuju ke rahim kemudian ke tuba falopii dan terjadilah pembuahan di tuba falopii.
9. Kelainan sistem pengangkutan dari leher rahim ke tuba falopii (saluran telur).
10. Kelainan pada tuba falopii.
Bisa terjadi kelainan struktur maupun fungsi tuba falopii.
Penyebab yang utama adalah:
- Infeksi
- Endometriosis
- Pengikatan tuba pada tindakan sterilisasi.
Diperkirakan sebanyak 10-20% pasangan mengalami kemandulan.
Merupakan hal yang penting untuk tidak menunda kehamilan lebih dari 1 tahun; kemungkinan hamil pada pasangan yang sehat dan keduanya berusia dibawah 30 tahun serta melaksanakan korelasi seksual secara teratur ialah hanya sebesar 25-30%/bulan.
Puncak kesuburan seorang perempuan ialah pada usia 20 tahunan; jikalau usia perempuan diatas 30 tahun (terutama diatas 35 tahun), maka kemungkinan hamil ialah sebesar kurang dari 10%/bulan.
Selain faktor yang bekerjasama dengan usia, resiko kemandulan juga meningkat pada:
Pembentukan sperma yang paling efsisien ialah pada suhu 33,5° (lebih rendah dari suhu tubuh). Testis bisa tetap berada pada suhu tersebut lantaran terletak di dalam skrotum (kantung zakar) yang berada diluar rongga tubuh.
Faktor lain yang mempengaruhi jumlah sperma ialah pemakaian marijuana atau obat-obatan (misalnya simetidin, spironolakton dan nitrofurantoin).
b. Penyakit serius pada testis atau penyumbatan atau tidak adanya vas deferens (kiri dan kanan) bisa menimbulkan azospermia (tidak terbentuk sperma sama sekali).
Jika di dalam semen tidak terdapat fruktosa (gula yang dihasilkan oleh vesikula seminalis) berarti tidak terdapat vas deferens atau tidak terdapat vesikula seminalis atau terdapat penyumbatan pada duktus ejakulatorius.
c. Varikokel merupakan kelainan anatomis yang paling sering ditemukan pada kemandulan pria. Varikokel ialah varises (pelebaran vena) di dalam skrotum.
Varikokel bisa menghalangi pengaliran darah dari testis dan mengurangi laju pembentukan sperma.
d. Ejakulasi retrograd terjadi jikalau semen mengalir melawan arusnya, yaitu semen mengalir ke dalam kandung kemih dan bukan ke penis.
Kelainan ini lebih sering ditemukan pada laki-laki yang telah menjalani pembedahan panggul (terutama pengangkatan prostat) dan laki-laki yang menderita diabetes. Ejakulasi retrograd juga bisa terjadi tanggapan kelainan fungsi saraf.
2. Impotensi
3. Kekurangan hormon
4. Polusi lingkungan.
5. Pembentukan jaringan parut tanggapan penyakit menular seksual.
40-50% kemandulan disebabkan oleh faktor wanita:
1. Jaringan parut tanggapan penyakit menular seksual atau endometriosis.
2. Disfungsi ovulasi (kelainan pada proses pelepasan sel telur oleh ovarium/sel telur).
Ovulasi ialah pelepasan sel telur dari ovarium (indung telur).Ovulasi biasanya terjadi 14 hari sebelum menstruasi hari pertama.Sel telur yang dilepaskan ini siap dibuahi oleh sperma yang berasal dari pria.
Jika seorang perempuan mempunyai siklus menstruasi yang tidak teratur atau tidak mengalami menstruasi (amenore), maka dicari terlebih dahulu penyebabnya kemudian dilakukan pengobatan untuk merangsang terjadinya ovulasi.Kadang ovulasi tidak terjadi tanggapan tidak dilepaskannya GnRH (donadotropin-releasing hormone) oleh hipotalamus.
3. Kelainan hormon.
4. Kekurangan gizi.
5. Kista ovarium.
6. Infeksi panggul.
7. Tumor.
8. Kelainan lendir servikal (lendir reher rahim).
Lendir pada serviks bertindak sebagai penyaring yang menghalangi masuknya basil dari vagina ke dalam rahim. Lendir ini juga berfungsi memperpanjang kelangsungan hidup sperma.
Lendir pada serviks ialah kental dan tidak sanggup ditembus oleh sperma kecuali pada fase folikuler dari siklus menstruasi. Selama fase folikuler, terjadi peningkatan hormon estradiol sehingga lendir lebih jernih dan lentur dan bisa ditembus oleh sperma. Selanjutnya sperma menuju ke rahim kemudian ke tuba falopii dan terjadilah pembuahan di tuba falopii.
9. Kelainan sistem pengangkutan dari leher rahim ke tuba falopii (saluran telur).
10. Kelainan pada tuba falopii.
Bisa terjadi kelainan struktur maupun fungsi tuba falopii.
Penyebab yang utama adalah:
- Infeksi
- Endometriosis
- Pengikatan tuba pada tindakan sterilisasi.
Diperkirakan sebanyak 10-20% pasangan mengalami kemandulan.
Merupakan hal yang penting untuk tidak menunda kehamilan lebih dari 1 tahun; kemungkinan hamil pada pasangan yang sehat dan keduanya berusia dibawah 30 tahun serta melaksanakan korelasi seksual secara teratur ialah hanya sebesar 25-30%/bulan.
Puncak kesuburan seorang perempuan ialah pada usia 20 tahunan; jikalau usia perempuan diatas 30 tahun (terutama diatas 35 tahun), maka kemungkinan hamil ialah sebesar kurang dari 10%/bulan.
Selain faktor yang bekerjasama dengan usia, resiko kemandulan juga meningkat pada:
- Berganti-ganti pasangan seksual (karena meningkatkan resiko terjadi penyakit menular seksual)
- Penyakit menular seksual
- Pernah menderita penyakit peradangan panggul (setelah menderita penyakit ini, 10-15% perempuan menjadi mandul)
- Pernah menderita orkitis atau epididimitis (pria)
- Gondongan (pria)
- Varikokel (pria)
- Pemaparan DES (dietil stilbestrol) (pria maupun wanita)
- Siklus menstruasi anovulatoir
- Endometriosis
- Kelainan pada rahim (mioma) atau penyumbatan leher rahim
- Penyakit menahun (misalnya diabetes).
GEJALA
Gejalanya berupa:
# Tidak kunjung hamil
# Reaksi emosional (baik pada istri, suami maupun keduanya) lantaran tidak mempunyai anak.
Kemandulan sendiri tidak menimbulkan penyakit fisik, tetapi dampak psikisnya pada suami, istri maupun keduanya bisa sangat berat.
Pasangan tersebut mungkin akan menghadapi dilema kesepakatan nikah (termasuk perceraian), depresi dan kecemasan.
DIAGNOSA
Dilakukan investigasi fisik dan pengumpulan riwayat kesehatan dari suami dan istri.
Pemeriksaan yang biasa dilakukan adalah:
Gejalanya berupa:
# Tidak kunjung hamil
# Reaksi emosional (baik pada istri, suami maupun keduanya) lantaran tidak mempunyai anak.
Kemandulan sendiri tidak menimbulkan penyakit fisik, tetapi dampak psikisnya pada suami, istri maupun keduanya bisa sangat berat.
Pasangan tersebut mungkin akan menghadapi dilema kesepakatan nikah (termasuk perceraian), depresi dan kecemasan.
DIAGNOSA
Dilakukan investigasi fisik dan pengumpulan riwayat kesehatan dari suami dan istri.
Pemeriksaan yang biasa dilakukan adalah:
- Analisa semen untuk menilai volume dan kekentalan semen serta menilai jumlah, pergerakan, kecepatan pergerakan dan bentuk sperma. 2-3 hari sebelum menjalani investigasi ini, suami tidak boleh melaksanakan ejakulasi.
- Pengukuran suhu tubuh basal.
Setiap pagi, sebelum beranjak dari tempat tidur, dilakukan pengukuran suhu tubuh wanita, jikalau terjadi peningkatan sebesar 0,5-1° Celsius berarti sedang terjadi ovulasi. - Memperhatikan perubhan pada lendir servikal.
Pada fase ovulatoir, lendir menjadi basah, lentur dan licin. - Postcoital test (PCT).
PCT dilakukan untuk menilai interaksi antara sperma dan lendir servikal dengan cara menganalisa lendir servikal yang dikumpulkan dalam waktu 2-8 jam setelah melaksanakan korelasi seksual.
Tes ini dilakukan pada pertengahan siklus menstruasi yaitu pada ketika estradiol mencapai kadar tertinggi dan pada ketika terjadi ovulasi.
Dalam keadaan normal, lendir servikal ialah jernih dan bisa diregangkan sepanjang 7,6-10 cm tanpa terputus. Bila dilihat dengan mikroskop, lendir tampak mirip pohon pakis. - Kadar progesteron serum.
- Biopsi endometrium
- Biopsi testis (jarang dilakukan)
- Kadar LH (luteinizing hormon) untuk memperkirakan ketika ovulasi dan membantu menentukan waktu untuk melaksanakan korelasi seksual.
- Progestin challenge
- Kadar hormon pada suami dan istri.
- Histerosalpingografi (HSG) untuk menilai sistem transport dari serviks melalui rahim hingga ke tuba falopii.
- Histeroskopi.
- Laparoskopi untuk melihat rongga panggul.
- Pemeriksaan panggul (pada wanita) untuk menentukan adanya kista atau tidak.
PENGOBATAN
Pengobatan tergantung kepada penyebabnya.
Clomifene bisa diberikan untuk mencoba menambah pembentukan sperma pada pria. Tetapi clomifene sepertinya tidak sanggup meningkatkan kemampuan gerak sperma maupun mengurangi jumlah sperma yang asing dan belum terbukti bisa menambah kesuburan.
Pada laki-laki yang hanya mempunyai sedikit sperma yang normal, bisa dilakukan inseminasi buatan, baik melalui mekanisme pembuahan in vitro maupun GIFT (gamete intrafallopian tube transfer).
Pada azospermia, bisa dipertimbangkan pembuahan dengan sperma dari donor.
Varikokel bisa diatasi dengan pembedahan.
Bagi perempuan yang tidak mengalami ovulasi dalam waktu usang (anovulasi kronis) bisa diberikan clomifene.
Pengobatan tergantung kepada penyebabnya.
Clomifene bisa diberikan untuk mencoba menambah pembentukan sperma pada pria. Tetapi clomifene sepertinya tidak sanggup meningkatkan kemampuan gerak sperma maupun mengurangi jumlah sperma yang asing dan belum terbukti bisa menambah kesuburan.
Pada laki-laki yang hanya mempunyai sedikit sperma yang normal, bisa dilakukan inseminasi buatan, baik melalui mekanisme pembuahan in vitro maupun GIFT (gamete intrafallopian tube transfer).
Pada azospermia, bisa dipertimbangkan pembuahan dengan sperma dari donor.
Varikokel bisa diatasi dengan pembedahan.
Bagi perempuan yang tidak mengalami ovulasi dalam waktu usang (anovulasi kronis) bisa diberikan clomifene.
Pada awalnya menstruasi dirangsang dengan obat lain, yaitu medroxiprogesteron acetat. Kemudian diberikan clomifene selama 5 hari. Biasanya ovulasi akan terjadi 5-10 hari (rata-rata 7 hari) setelah pemberian clomifene dihentikan dan 14-16 hari setelah ovulasi akan terjadi menstruasi.
Jika setelah pemberian clomifene tidak terjadi menstruasi, maka dilakukan tes kehamilan.
Jika hasilnya negatif, siklus pengobatan diulangi dengan menambah takaran clomifene hingga terjadi ovulasi atau hingga tercapai takaran maksimum.
Jika telah ditentukan takaran klomifen yang bisa merangsang terjadinya ovulasi, maka takaran ini diberikan minimal selama 6 siklus pengobatan lagi. Kebanyakan perempuan akan bisa hamil pada siklus keenam, dimana terjadi ovulasi.
Sekitar 75-80% perempuan yang mendapatkan clomifene akan mengalami ovulasi, tetapi hanya 40-50% yang berhasil hamil.
Sekitar 5% kehamilan ialah kehamilan ganda (terutama kembar 2).
Efek samping dari klomifen ialah hot flashes, pembengkakan perut, nyeri tekan pada payudara, mual, gangguan penglihatan dan sakit kepala.
Sekitar 5% dari perempuan yang diobati dengan clomifene mengalami sindroma hiperstimulasi ovarium, dimana ovarium menjadi sangat besar dan sejumlah besar cairan berpindah dari fatwa darah ke rongga perut. Untuk mencegah terjadinya sindroma ini, maka diberikan takaran clomifene terendah yang masih efektif.
Jika pemberian clomifene tidak berhasil merangsang ovulasi, maka dicoba diberikan terapi hormonal dengan human menopausal gonadotropin (HMG).
Hormon ini diekstrak dari air kemih perempuan pasca menopause.
HMG memerlukan biaya besar dan mempunyai imbas samping yang berat, lantaran itu pemakaiannya dibatasi hanya jikalau penyebab kemandulan sudah niscaya merupakan kelainan ovulasi.
HMG disuntikkan ke dalam otot dan dosisnya diubahsuaikan dengan respon penderita terhadap hormon tersebut. HMG berfungsi merangsang pematangan folikel di ovarium. Untuk memantau pematanan ini, dilakukan pengukuran kadar hormon estradiol dan investigasi USG panggul.
Setelah folikel matang diberikan suntikan hormon lain, yaitu human chorionic gonadotropins (HCG) untuk merangsang ovulasi.
Lebih dari 95% perempuan yang diberi hormon ini mengalami ovulasi, tetapi kehamilan hanya terjadi pada 50-75% penderita.Jika setelah pemberian clomifene tidak terjadi menstruasi, maka dilakukan tes kehamilan.
Jika hasilnya negatif, siklus pengobatan diulangi dengan menambah takaran clomifene hingga terjadi ovulasi atau hingga tercapai takaran maksimum.
Jika telah ditentukan takaran klomifen yang bisa merangsang terjadinya ovulasi, maka takaran ini diberikan minimal selama 6 siklus pengobatan lagi. Kebanyakan perempuan akan bisa hamil pada siklus keenam, dimana terjadi ovulasi.
Sekitar 75-80% perempuan yang mendapatkan clomifene akan mengalami ovulasi, tetapi hanya 40-50% yang berhasil hamil.
Sekitar 5% kehamilan ialah kehamilan ganda (terutama kembar 2).
Efek samping dari klomifen ialah hot flashes, pembengkakan perut, nyeri tekan pada payudara, mual, gangguan penglihatan dan sakit kepala.
Sekitar 5% dari perempuan yang diobati dengan clomifene mengalami sindroma hiperstimulasi ovarium, dimana ovarium menjadi sangat besar dan sejumlah besar cairan berpindah dari fatwa darah ke rongga perut. Untuk mencegah terjadinya sindroma ini, maka diberikan takaran clomifene terendah yang masih efektif.
Jika pemberian clomifene tidak berhasil merangsang ovulasi, maka dicoba diberikan terapi hormonal dengan human menopausal gonadotropin (HMG).
Hormon ini diekstrak dari air kemih perempuan pasca menopause.
HMG memerlukan biaya besar dan mempunyai imbas samping yang berat, lantaran itu pemakaiannya dibatasi hanya jikalau penyebab kemandulan sudah niscaya merupakan kelainan ovulasi.
HMG disuntikkan ke dalam otot dan dosisnya diubahsuaikan dengan respon penderita terhadap hormon tersebut. HMG berfungsi merangsang pematangan folikel di ovarium. Untuk memantau pematanan ini, dilakukan pengukuran kadar hormon estradiol dan investigasi USG panggul.
Setelah folikel matang diberikan suntikan hormon lain, yaitu human chorionic gonadotropins (HCG) untuk merangsang ovulasi.
10-30% kehamilan ialah kehamilan ganda (terutama kembar 2).
Efek samping dari HMG ialah sindroma hiperstimulasi ovarium, yang terajdi pada 10-20% penderita.
Kemandulan tanggapan tidak dilepaskannya hormon GnRH oleh hipotalamus bisa diatasi dengan mengatakan GnRH buatan untuk merangsang ovulasi.
Jika penyebabnya ialah kelainan pada lendir servikal, maka bisa dilakukan inseminasi intrauterin, yaitu memasukkan semen eksklusif ke dalam rahim sehingga tidak perlu melewati lendir.
Atau diberikan obat untuk mengencerkan lendir (misalnya guaifenesin).
Teknik Pembuahan
Setelah semua pengobatan lain gagal menghasilkan kehamilan, maka lebih banyak pasangan mandul yang beralih ke fertilisasi in vitro (bayi tabung).
Prosedur ini terdiri dari perangsangan ovarium, pemulihan pelepasan sel telur, pembuahan sel telur, penumbuhan embrio di laboratorium kemudian penanaman embrio pada rahim wanita.
Untuk merangsang ovarium sehingga banyak sel telur yang matang, diberikan kombinasi klomifen, HMG dan agonis GnRH (obat yang merangsang pelepasan gonadotropin oleh kelenjar hipofisa).
Dengan panduan USG, dimasukkan sebuah jarum melalui vagina atau perut ke dalam ovarium dan diambil beberapa sel telur dari folikelnya.
Di laboratorium, sel telur ditempatkan di dalam cawan pembiakan dan dibuahi oleh sperma pilihan (sperma yang paling aktif).
Setelah sekitar 40 jam, 3-4 embrio dipindahkan dari cawan biakan ke dalam rahim itu melalui vagina. Embrio lainnya bisa dibekukan dalam larutan nitrogen untuk cadangan bila tidak terjadi kehamilan.
Setiap kali sel telur yang telah dibuahi dimasukkan ke dalam rahim, peluang berkembangnya seorang bayi cukup bulan hanya sekitar 18-25%.
Jika penyebab kemandulan pada perempuan tidak diketahui atau jikalau penyebabnya ialah endometriosis tetapi fungsi tuba falopiinya
normal, maka dilakukan GIFT (gammete intrafallopian tube transfer).
Sel telur dan sperma pilihan diperoleh melalui mekanisme yang sama dengan pada fertilisasi in vitro, tetapi sel telur tidak dibuahi di laboratorium.
Sel telur dan sperma dimasukkan ke dalam ujung tuba falopii melalui dinding perut (pada proses laparoskopi) atau melalui vagina (dipandu oleh USG), sehingga pembuahan terjadi di dalam tuba falopii.
Angka keberhasilan pada GIFT ialah sekitar 20-30%.
Variasi dari fertilisasi in vitro dan GIFT ialah pemindahan embrio yang lebih matang (zygote intrafallopian tube transfer), pemakaian sel telur dari donor dan pemindahan embrio yang telah dibekukan ke dalam rahim perempuan lain.
PROGNOSIS
Sekitar 85-90% kasus, kemungkinan penyebabnya bisa diketahui.
Pengobatan yang tepat (tidak termasuk teknik modern mirip fertilisasi in vitro) memungkinkan terjadinya kehamilan pada 50-60% pasangan yang sebelumnya didiagnosis mengalami kemandulan.
Tanpa pengobatan, 15-20% kasus pada akhirnya akan mengalami kehamilan.
PENCEGAHAN
Kemandulan seringkali disebabkan oleh penyakit menular seksual, lantaran itu dianjurkan untuk menjalani sikap seksual yang kondusif guna meminimalkan resiko kemandulan di masa yang akan datang.
Penyakit menular seksual yang paling sering menimbulkan kemandulan ialah gonore dan klamidia. Kedua penyakit ini pada awalnya mungkin tidak memperlihatkan tanda-tanda dan tanda-tanda gres timbul setelah terjadinya penyakit peradangan panggul atau
salpingitis. Peradangan menimbulkan pembentukan jaringan parut pada tuba falopii kemudian terjadi penurunan kesuburan, kemandulan sewenang-wenang atau kehamilan di luar kandungan.
Immunisasi gondongan telah terbukti bisa mencegah gondongan dan komplikasinya pada laki-laki (orkitis).
Kemandulan tanggapan gondongan bisa dicegah dengan menjalani immunisasi gondongan.
Beberapa jenis alat kontrasepsi mempunyai resiko kemandulan yang lebih tinggi (misalnya IUD). IUD tidak dianjurkan untuk digunakan pada perempuan yang belum pernah mempunyai anak.
Seluk Beluk Menopause
Menopause (Klimakterium) ialah suatu masa peralihan dalam kehidupan wanita, dimana:
- ovarium (indung telur) berhenti menghasilkan sel telur
- kegiatan menstruasi berkurang dan akhirnya berhenti
- pembentukan hormon perempuan (estrogen dan progesteron) berkurang.
Menopause sebetulnya terjadi pada selesai siklus menstruasi yang terakhir. Tetapi kepastiannya gres diperoleh jikalau seorang perempuan sudah tidak mengalami siklusnya selama minimal 12 bulan.
Menopause rata-rata terjadi pada usia 50 tahun, tetapi bisa terjadi secara normal pada perempuan yang berusia 40 tahun.
Biasanya ketika mendekati masa menopause, usang dan banyaknya darah yang keluar pada siklus menstruasi cenderung bervariasi, tidak mirip biasanya.
Pada beberapa wanita, kegiatan menstruasi berhenti secara tiba-tiba, tetapi biasanya terjadi secara sedikit demi sedikit (baik jumlah maupun lamanya) dan jarak antara 2 siklus menjadi lebih akrab atau lebih jarang.
Ketidakteraturan ini bisa berlangsung selama 2-3 tahun sebelum akhirnya siklus berhenti.
PENYEBAB
Sejalan dengan pertambahan usia, ovarium menjadi kurang tanggap terhadap rangsangan oleh LH dan FSH, yang dihasilkan oleh kelenjar hipofisa.
Akibatnya ovarium melepaskan lebih sedikit estrogen dan progesteron dan pada akhirnya proses ovulasi (pelepasan sel telur) berhenti.
Menopause dini ialah menopause yang terjadi sebelum usia 40 tahun.
Kemungkinan penyebabnya ialah faktor keturunan, penyakit autoimun dan rokok.
Menopause buatan terjadi tanggapan campur tangan medis yang menimbulkan berkurangnya atau berhentinya pelepasan hormon oleh ovarium.
- ovarium (indung telur) berhenti menghasilkan sel telur
- kegiatan menstruasi berkurang dan akhirnya berhenti
- pembentukan hormon perempuan (estrogen dan progesteron) berkurang.
Menopause sebetulnya terjadi pada selesai siklus menstruasi yang terakhir. Tetapi kepastiannya gres diperoleh jikalau seorang perempuan sudah tidak mengalami siklusnya selama minimal 12 bulan.
Menopause rata-rata terjadi pada usia 50 tahun, tetapi bisa terjadi secara normal pada perempuan yang berusia 40 tahun.
Biasanya ketika mendekati masa menopause, usang dan banyaknya darah yang keluar pada siklus menstruasi cenderung bervariasi, tidak mirip biasanya.
Pada beberapa wanita, kegiatan menstruasi berhenti secara tiba-tiba, tetapi biasanya terjadi secara sedikit demi sedikit (baik jumlah maupun lamanya) dan jarak antara 2 siklus menjadi lebih akrab atau lebih jarang.
Ketidakteraturan ini bisa berlangsung selama 2-3 tahun sebelum akhirnya siklus berhenti.
PENYEBAB
Sejalan dengan pertambahan usia, ovarium menjadi kurang tanggap terhadap rangsangan oleh LH dan FSH, yang dihasilkan oleh kelenjar hipofisa.
Akibatnya ovarium melepaskan lebih sedikit estrogen dan progesteron dan pada akhirnya proses ovulasi (pelepasan sel telur) berhenti.
Menopause dini ialah menopause yang terjadi sebelum usia 40 tahun.
Kemungkinan penyebabnya ialah faktor keturunan, penyakit autoimun dan rokok.
Menopause buatan terjadi tanggapan campur tangan medis yang menimbulkan berkurangnya atau berhentinya pelepasan hormon oleh ovarium.
Campur tangan ini bisa berupa pembedahan untuk mengangkat ovarium atau untuk mengurangi fatwa darah ke ovarium serta kemoterapi atau terapi penyinaran pada panggul untuk mengobati kanker.
Histerektomi (pengangkatan rahim) menimbulkan berakhirnya siklus menstruasi, tetapi selama ovarium tetap ada hal tersebut tidak akan mempengaruhi kadar hormon dan tidak menimbulkan menopause.
GEJALA
Gejala-gejala dari menopause disebabkan oleh perubahan kadar estrogen dan progesteron. Karena fungsi ovarium berkurang, maka ovarium menghasilkan lebih sedikit estrogen/progesteron dan tubuh mengatakan reaksi.
Beberapa perempuan hanya mengalami sedikit gejala, sedangkan perempuan yang lain mengalami banyak sekali tanda-tanda yang sifatnya ringan hingga berat. Hal ini ialah normal.
Berkurangnya kadar estrogen secara sedikit demi sedikit menimbulkan tubuh secara perlahan menyesuaikan diri terhadap perubahan hormon, tetapi pada beberapa perempuan penurunan kadar estrogen ini terjadi secara tiba-tiba dan menimbulkan gejala-gejala yang hebat. Hal ini sering terjadi jikalau menopause disebabkan oleh pengangkatan ovarium.
Gejala-gejala yang mungkin ditemukan pada perempuan menopause adalah:
1. Hot flashes terjadi tanggapan peningkatan fatwa darah di dalam pembuluh darah wajah, leher, dada dan punggung. Kulit menjadi merah dan hangat disertai keringat yang berlebihan.
Hot flashes dialami oleh sekitar 75% perempuan menopause. Kebanyakan hot flashes dialami selama lebih dari 1 tahun dan 25-50% perempuan mengalaminya hingga lebih dari 5 tahun.
Hot flashes berlangsung selama 30 detik hingga 5 menit.
2. Vagina menjadi kering lantaran penipisan jaringan pada dinding vagina sehingga ketika melaksanakan korelasi seksual bisa timbul nyeri.
3. Gejala psikis dan emosional (kelelahan, gampang tersinggung, susah tidur dan gelisah) bisa disebabkan oleh berkurangnya kadar estrogen.
Berkeringat pada malam hari menimbulkan gangguan tidur sehingga kelelahan semakin memburuk dan semakin gampang tersinggung.
4. Pusing, kesemutan dan palpitasi (jantung berdebar).
5. Hilangnya kendali terhadap kandung kemih (beser).
6. Peradangan kandung kemih atau vagina.
7. Osteoporosis (pengeroposan tulang).
Resiko tinggi terjadinya osteoporosis ditemukan pada perempuan yang:
- kurus
- merokok
- mengkonsumsi alkohol secara berlebihan
- mengkonsumsi kortikosteroid
- mempunyai asupan kalsium yang rendah
- jarang berolah raga.
Cedera ringan bisa menimbulkan fraktur (patah tulang). Fraktur paling sering terjadi pada tulang belakang, pinggul dan pergelangan tangan.
8. Penyakit jantung dan pembuluh darah.
Penurunan kadar estrogen menimbulkan meningkatnya kadar kolesterol LDL (kolesterol jahat) dan menurunnya kadar kolesterol HDL (kolesterol baik). Estrogen bertanggungjawab terhadap pembentukan lapisan epitel pada rongga rahim. Selama masa reproduktif, pembentukan lapisan rahim diikuti dengan pelepasan dinding rahim pada setiap siklus menstruasi.
Berkurangnya kadar estrogen pada menopause menimbulkan tidak terjadinya pembentukan lapisan epitel pada rongga rahim. Tetapi hormon androgenik yang dihasilkan oleh kelenjar adrenal diubah menjadi estrogen dan kadang hal ini menimbulkan perdarahan pasca menopause.
Hal ini tidak perlu dirisaukan, tetapi lantaran perdarahan pasca menopause bisa merupakan petunjuk adanya suatu kelainan (termasuk kanker), maka dokter selalu menilik setiap perdarahan yang terjadi setelah menopause.

DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
Pada investigasi Pap smear bisa diketahui adanya perubahan pada lapisan vagina tanggapan perubahan kadar estrogen.
Pemeriksaan darah dan air kemih bisa digunakan untuk mengukur kadar estrogen, progestero serta estron dan estradiol plasma.
PENGOBATAN
Tidak semua perempuan pasca menopause perlu menjalani Terapi Sulih Hormon (TSH). Setiap perempuan sebaiknya mendiskusikan resiko dan keuntungan yang diperoleh dari TSH dengan dokter pribadinya.
Banyak hebat yang menganjurkan TSH dengan tujuan untuk:
# Mengurangi tanda-tanda menopause yang tidak diinginkan
# Membantu mengurangi kekeringan pada vagina
# Mencegah terjadinya osteoporosis.
Beberapa imbas samping dari TSH:
- perdarahan vagina
- nyeri payudara
- mual
- muntah
- perut kembung
- kram rahim.
Untuk mengurangi resiko dari TSH dan tetap mendapatkan keuntungan dari TSH, para hebat menganjurkan:
# Menambahkan progesteron terhadap estrogen
# Menambahkan testosteron terhadap estrogen
# Menggunakan takaran estrogen yang paling rendah.
# Melakukan investigasi secara teratur, termasuk pemeriksan panggul, dan Pap smear sehingga kelainan bisa ditemukan sedini mungkin.
Estrogen tersedia dalam bentuk alami dan sintetis (dibuat di laboratorium).
Estrogen sintetis ratusan kali lebih kuat dibandingkan estrogen alami sehingga tidak secara rutin diberikan kepada perempuan menopause.
Untuk mencegah hot flashes dan osteoporosis hanya dibutuhkan estrogen alami dalam takaran yang sangat rendah. Dosis tinggi cenderung menjadikan masalah, diantaranya sakit kepala migren.
Estrogen bisa diberikan dalam bentuk tablet atau tempelan kulit (estrogen transdermal).
Krim estrogen bisa dioleskan pada vagina untuk mencegah penipisan lapisan vagina (sehingga mengurangi resiko terjadinya infeksi saluran kemih dan beser) dan untuk mencegah timbulnya nyeri ketika melaksanakan korelasi seksual.
Wanita pasca menopause yang mengkonsumsi estrogen tanpa progesteron mempunyai resiko menderita kanker endometrium. Resiko ini bekerjasama dengan takaran dan lamanya pemakaian estrogen.
Jika terjadai perdarahan asing dari vagina, dilakukan biopsi lapisan rahim.
Mengkonsumsi progesteron bersamaan dengan estrogen sanggup mengurangi resiko terjadinya kanker endometrium.
Biasanya terapi sulih hormon estrogen tidak dilakukan pada perempuan yang menderita:
- atau pernah menderita kanker payudara atau kanker endometrium stadium lanjut
- perdarahan kelamin dengan penyebab yang tidak pasti
- penyakit hati akut
- penyakit pembekuan darah
- porfiria intermiten akut.
Kepada perempuan tersebut biasanya diberikan obat anti-cemas, progesteron atau klonidin untuk mengurangi hot flashes. Untuk mengurangi depersi, kecemasan, gampang tersinggung dan susah tidur bisa diberikan anti-depresi.
Pemberian progesteron dengan estrogen
Progesteron diberikan bersamaan dengan estrogen untuk mengurangi resiko terjadinya kanker endometrium.
Biasanya estrogen dan progesteron diberikan setiap hari. Jadwal pemberian ini biasanya akan menimbulkan perdarahan vagina yang tidak teratur pada 2-3 bulan pertama dari terapi, akan tetapi sesudahnya perdarahan biasanya akan berhenti.
Atau pemberian estrogen dan progesteron bisa dilakukan secara bergantian; selama 2 ahad setiap hari minum estrogen kemudian selama beberapa hari minum progesteron dan estrogen, kemudian beberapa hari di selesai bulan sama sekali tidak minum estrogen maupun progesteron. Dengan acara ini, perdarahan vagina terjadi pada hari dimana hormon tidak diminum.
Progesteron tersedia dalam bentuk tablet atau suntikan melalui otot.
Progesteron tersedia dalam bentuk tablet atau suntikan melalui otot.
Efek samping dari progesteron ialah perut kembung, sakit payudara, sakit kepala, perubahan suasana hati dan jerawat.
Pasca Persalinan
6-8 ahad setelah persalinan, ibu bisa mengalami gejala-gejala yang ringan dan bersifat sementara lantaran tubuhnya kembali menyesuaikan dengan keadaan sebelum hamil.
24 jam pertama denyut nadinya turun dan suhu tubuh agak meningkat. Dari vagina keluar cairan berdarah selama 3-4 hari, kemudian warnanya menjadi kecoklatan hingga hari ke 10-12 dan akhirnya menjadi putih kekuningan.
Setelah persalinan, rahim yang membesar terus berkontraksi dan ukurannya semakin mengecil hingga kembali ke ukuran normal. Kontraksi yang tidak teratur ini seringkali menjadikan nyeri dan bisa diatasi dengan analgetik (obat pereda nyeri).
24 jam pertama denyut nadinya turun dan suhu tubuh agak meningkat. Dari vagina keluar cairan berdarah selama 3-4 hari, kemudian warnanya menjadi kecoklatan hingga hari ke 10-12 dan akhirnya menjadi putih kekuningan.
Setelah persalinan, rahim yang membesar terus berkontraksi dan ukurannya semakin mengecil hingga kembali ke ukuran normal. Kontraksi yang tidak teratur ini seringkali menjadikan nyeri dan bisa diatasi dengan analgetik (obat pereda nyeri).
Nyeri berlangsung selama 5-7 hari dan semakin bertambah pada ketika menyusui lantaran kontraksi rahim juga dirangsang oleh hormon oksitosin yang secara alami dilepaskan pada ketika menyusui.
Setelah 5-7 hari, rahim kembali keras dan tidak lembek, tetapi masih tetap bisa dirasakan oleh dokter pada investigasi perut. Pada ahad ke 2 setelah persalinan, pada investigasi perut, rahim tidak sanggup lagi dirasakan.
Pada awal pembentukan air susu, payudara akan terisi penuh oleh air susu sehingga menjadi keras dan sakit.
Ibu yang tidak menyusui biasanya akan kembali mengalami ovulasi (pelepasan sel telur) 4 ahad setelah persalinan.
Ibu yang menyusui cederung mengalami ovulasi lebih lambat, biasanya 10-12 ahad setelah persalinan.
Hubungan seksual bisa dilakukan setelah ibu merasa siap. Sebaiknya digunakan alat kontrasepsi untuk menghindari kemungkinan terjadinya kehamilan.
INFEKSI POST-PARTUM
Infeksi Post-partum ialah infeksi yang terjadi pada ibu yang gres melahirkan.
Jika suhu tubuh pada 2 kali investigasi yang dilakukan 24 jam setelah persalinan dengan selang waktu 6 jam mencapai 38° Celsius dan tidak ditemukan penyebab lainnya (misalnya bronkitis), maka dikatakan bahwa telah terjadi infeksi post-partum.
Infeksi yang secara eksklusif bekerjasama dengan proses persalinan ialah infeksi rahim, kawasan sekitar rahim atau vagina. Infeksi ginjal juga bisa terjadi segera setelah persalinan.
Penyebab lain dari demam yang cenderung terjadi 4 hari atau lebih setelah persalinan ialah bekuan darah di dalam tungkai atau infeksi payudara.
Infeksi rahim
Infeksi post-partum biasanya berawal di rahim.
Infeksi pada kantung cairan ketuban dan demam selama proses persalinan bisa menimbulkan endometriosis (infeksi lapisan rahim), miometritis (infeksi otot rahim) atau parametritis (infeksi kawasan di sekitar rahim).
Pada banyak sekali keadaan berikut, perempuan semakin rentan terhadap terjadinya infeksi (sehingga basil yang dalam keadaan normal hidup di dalam vagina, setelah persalinan bisa menimbulkan infeksi):
# Anemia
# Pre-eklamsi
# Pemeriksaan vagina berulang kali
# Penundaan persalinan selama lebih dari 6 jam setelah ketuban pecah
# Persalinan yang lama
# Operasi sesar
# Tertinggalnya pecahan plasenta di dalam rahim setelah persalinan
# Perdarahan hebat setelah persalinan.
Gejalanya berupa:- menggigil
- sakit kepala
- merasa tidak yummy badan
- wajah pucat
- denyut jantung yang cepat
- peningkatan jumlah sel darah putih
- rahimnya lunak, membengkak dan nyeri bila ditekan
- cairan yang keluar dari rahim berbau busuk.
Jika infeksi menyerang jaringan di sekeliling rahim, maka nyeri dan demamnya lebih hebat.
Komplikasi:
# Peritonitis (peradangan selaput rongga perut)
# Tromboflebitis pelvika (bekuan darah di dalam vena panggul), dengan resiko terjadinya emboli pulmoner
# Syok toksik tanggapan tingginya kadar racun yang dihasilkan oleh basil di dalam darah. Syok toksik bisa menimbulkan kerusakan ginjal yang berat dan bahkan kematian.
Diagnosis ditegakkan menurut hasil investigasi paru-paru dan rahim dan hasil biakan teladan air kemih dan cairan dari rahim.
Infeksi diatasi dengan pemberikan antibiotik melalui infus hingga penderita bebas demam selama 48 jam.
Infeksi ginjal
Infeksi ginjal (pielonefritis) yang disebabkan oleh basil yang berasal dari kandung kemih bisa terjadi setelah persalinan.
Kadang infeksi terjadi tanggapan pemakaian kateter.
Infeksi bisa mulai timbul selama kehamilan dimana basil bisa ditemukan di dalam air kemih, tetapi tanpa menjadikan gejala.
Jika terjadi gejala, maka akan timbul demam tinggi, nyeri di punggung pecahan bawah atau samping, merasa tidak yummy badan, sembelit dan kadang nyeri ketika berkemih.
Antibiotik intravena (melalui pembuluh darah/infus) diberikan hingga penderita bebas demam selama 48 jam. Pengobatan dilanjutkan dengan tablet antibiotik selama 2 ahad setelah pulang dari rumah sakit.
Dianjurkan untuk minum banyak air putih biar ginjal berfungsi dengan baik.
6-8 ahad setelah persalinan dilakukan investigasi air kemih untuk memastikan bahwa tidak ada basil yang tersisa.
Infeksi post-partum lainnya
Demam yang terjadi 4-10 hari setelah persalinan bisa memperlihatkan suatu tromboflebitis safena (bekuan darah di dalam tungkai), yang dioati dengan kompres hangat dan tungkai diangkat. Mungkin perlu diberikan antikoagulan.
Setelah persalinan, tuberkulosis dorman bisa menjadi aktif dan diobati dengan antibiotik.
Demam yang mulai timbul lebih dari 10 hari setelah persalinan biasanya disebabkan oleh mastitis (infeksi payudara) atau sistitis (infeksi kandung kemih).
Kedua infeksi ini diobati dengan antibiotik.
Jika terjadi mastitis, sebaiknya ibu tetap menyusui bayinya untuk mengurangi resiko terjadinya bisul payudara. Abses payudara jarang terjadi, biasanya diobati dengan antibiotik dan nanahnya dikeluarkan.
PERDARAHAN POST-PARTUM
Perdarahan Post-partum ialah kehilangan darah lebih dari 0,5 liter yang terjadi selama atau setelah persalinan tahap III, ketika plasenta (ari-ari) dilahirkan.
Perdarahan post-partum merupakan penyebab janjkematian ibu lantaran persalinan nomor 3.
Penyebabnya bisa berupa:
# Perdarahan yang berasal dari tempat melekatnya plasenta. Hal ini bisa terjadi jikalau rahim tidak berkontraksi dengan baik karena:
- rahim terlalu teregang.
- persalinan asing atau berlangsung lama
- pemakaian anestesi pengendur otot selama proses persalinan.
# Robekan pada persalinan spontan
# Bagian plasenta yang tertinggal di dalam rahim
# Kadar fibrinogen (faktor pembekuan darah) yang rendah.
Untuk membantu kontraksi rahim dan mencegah perdarahan, segera setelah plasenta lahir, diberikan suntikan oksitosin.
Jika dalam waktu 30 menit setelah bayi lahir plasenta tidak lepas dengan sendirinya, maka plasenta dilepaskan secara manual (dengan menggunakan tangan dokter).
Jika terjadi perdarahan hebat, untuk membantu kontraksi rahim, perut ibu dipijat dan terus diberikan oksitosin melalui infus. Jika perdarahan terus berlanjut, mungkin perlu diberikan transfusi darah.
Untuk membantu kontraksi rahim, bisa juga disuntikkan prostaglandin ke dalam otot rahim. Jika kontraksi rahim tidak juga berhasil dirangsang, bisa dilakukan penutupan arteri yang menuju ke rahim.
INVERSIO UTERI
Inversio Uteri ialah suatu keadaan dimana tubuh rahim berbalik, menonjol melalui serviks (leher rahim) ke dalam atau ke luar vagina.
Inversio uteri biasanya terjadi jikalau seorang pembantu tenaga medis yang kurang berpengalaman terlalu banyak menekan puncak rahim atau terlalu keras menarik tali pusar dari ari-ari yang belum terlepas.
Keadaan ini bisa menyebabakan terjadinya syok, infeksi dan kematian.
Untuk mengembalikan rahim ke keadaan semula, seorang dokter bisa mendorongnya ke saluran vagina, memasukkan sebuah selang ke dalam vagina dan menutup lubang vagina. Lalu melalui selang tersebut dimasukkan larutan garam ke dalam rahim untuk membuatkan vagina dan membalikkan rahim.
Jarang dilakukan pembedahan.
Menopause Dini : Berhenti mens sebelum usia 40 tahun
Menopause Dini ialah suatu keadaan dimana fungsi ovarium (indung telur) dan menstruasi berhenti sebelum usia 40 tahun.PENYEBAB
Pada menopause dini, kadar estrogen rendah tetapi kadar hormon hipofisa yang merangsang ovarium (terutama FSH) tinggi sebagai perjuangan untuk merangsang ovarium.
Menopause dini bisa disebabkan oleh:
# Kelainan bawaan (biasanya kelainan kromosom)
# Penyakit autoimun (tubuh membentuk antibodi yang menyerang ovarium)
# Pengangkatan ovarium.
Merokok bisa menimbulkan menopause dini yang terjadi beberapa bulan lebih awal.
GEJALA
Selain tidak lagi mengalami menstruasi, penderita juga mengalami tanda-tanda menopause lainnya mirip hot flashes dan emosi yang tidak stabil.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
Jika diduga penyebabnya ialah penyakit autoimun, dilakukan investigasi darah untuk mencari adanya antibodi.
Pada penderita yang berusia dibawah 30 tahun biasanya dilakukan analisa kromosom.
Jika ditemukan kromosom Y, maka dilakukan pembedahan untuk mengangkat setiap jaringan testis dari perut lantaran jaringan ini mempunyai resiko kanker sebesar 25%.
Analisa kromosom tidak perlu dilakukan pada perempuan yang berusia diatas 35 tahun.
PENGOBATAN
Terapi sulih estrogen (TSE) bisa mencegah atau mengatasi gejala-gejala menopause.
Penderita menopause dini mempunyai peluang kurang dari 10% untuk bisa hamil lagi. Peluang tersebut bisa meningkat hingga 50% jikalau penderita mengandung sel telur yang berasal dari perempuan lain.
Setelah dibuahi, sel telur dari donor tersebut kemudian ditanamkan pada rahim penderita.
Sebelum hasil pembuahan ditanamkan pada rahim penderita, penderita mendapatkan terapi hormon estrogen dan progesteron sehingga terjadi menstruasi buatan dan lapisan rahim kembali aktif serta siap untuk menjalani kehamilan.
Mola Hidatidosa : Apakah hamil anggur itu?

Mola Hidatidosa (Hamil Anggur) ialah suatu massa atau pertumbuhan di dalam rahim yang terjadi pada awal kehamilan.
PENYEBAB
Mola hidatifosa berasal dari plasenta dan/atau jaringan janin sehingga hanya mungkin terjadi pada awal kehamilan.
Massa biasanya terdiri dari bahan-bahan plasenta yang tumbuh tak terkendali. Sering tidak ditemukan janin sama sekali.
Penyebab terjadinya mola belum sepenuhnya dimengerti.
Penyebab yang paling mungkin ialah kelainan pada sel telur, rahim dan/atau kekurangan gizi.
Resiko yang lebih tinggi ditemukan pada perempuan yang berusia di bawah 20 tahun atau diatas 40 tahun.
Faktor resiko terjadinya mola adalah:
# Status sosial-ekonomi yang rendah
# Diet rendah protein, asam folat dan karotin.
GEJALA
Gejalanya bisa berupa:
# Perdarahan dari vagina pada perempuan hamil (trimester I)
# Mual dan muntah berat
# Pembesaran perut melebihi usia kehamilan
# Gejala-gejala hipertiroidisme ditemukan pada 10% kasus (denyut jantung yang cepat, gelisah, cemas, tidak tahan panas, penurunan berat tubuh yang tidak diketahui penyebabnya, tinja encer, tangan gemetar, kulit lebih hangat dan basah)
# Gejala-gejala pre-eklamsi yang terjadi pada trimester I atau awal trimester II (tekanan darah tinggi, pembengkakan kaki-pergelangan kaki-tungkai, proteinuria).
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
Pada investigasi panggul akan ditemukan tanda-tanda yang ibarat kehamilan normal tetapi ukuran rahim asing dan terjadi perdarahan.
Tinggi fundus rahim tidak sesuai dengan umur kehamilan dan tidak terdengar denyut jantung bayi.
Pemeriksaan yang biasa dilakukan adalah:
# Serum HCG untuk memastikan kehamilan, kemudian HCG serial (diulang pada interval waktu tertentu)
# USG panggul
# Rontgen dada dan CT scan/MRI perut.
PENGOBATAN
Mola harus dibuang seluruhnya, biasanya jikalau tidak terjadi pengguguran impulsif dan diagnosisnya sudah pasti, dilakukan pengguguran terapeutik melalui mekanisme dilatasi & kuretase.
Setelah mekanisme tersebut, dilakukan pengukuran kadar HCG untuk mengetahui apakah seluruh mola telah terbuang.
Jika seluruh mola telah terbuang, maka dalam waktu 8 ahad kadar HCG akan kembali normal.
Wanita yang pernah menjalani pengobatan untuk mola sebaiknya tidak hamil dulu dalam waktu 1 tahun.
2-3% kasus mola bisa berkembang menjadi keganasan (koriokarsinoma).
Pada koriokarsinoma diberikan kemoterapi yaitu metotreksat, daktinomisin atau kombinasi kedua obat tersebut.
Nyeri Panggul
Nyeri Panggul ialah nyeri yang dirasakan di batang tubuh paling bawah, yaitu di bawah perut dan diantara tulang pinggul.Di dalam panggul terdapat rahim, tuba falopii, ovarium, vagina, kandung kemih dan rektum.
Wanita seringkali mengalami nyeri di daerh panggul, yang jenis dan beratnya bervariasi.
PENYEBAB
Penyebab yang bekerjasama dengan sistem reproduksi:
# Kehamilan diluar kandungan (kehamilan ektopik)
# Endometriosis
# Fibroid
# Kista ovarium yang besar atau kista ovarium yang pecah
# Mittleschmerz (nyeri pada pertengahan siklus menstruasi tanggapan terjadinya ovulasi)
# Kongesti panggul
# Penyakit peradangan panggul
# Robekan pada tuba falopii
# Ovarium yang terpuntir.
Penyebab yang tidak bekerjasama dengan sistem reproduksi:
# Apendisitis
# Sistitis (peradangan kandung kemih)
# Divertikulitis (peradangan atau infeksi pada satu atau beberapa divertikula/kantong asing pada usus besar)
# Gastroenteritis (peradangan lambung dan usus)
# Ileitis (peradangan usus halus)
# Penyakit peradangan saluran cerna
#Limfadenitis mesenterika (peradangan kelenjar getah bening pada selaput yang menghubungkan organ dengan dinding perut)
# Kolik renalis (nyrei di punggung, biasanya tanggapan penyumbatan saluran kemih).
GEJALA
Nyeri dirasakan di bawah perut, diantara tulang pinggul.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik (selalu dilakukan investigasi panggul).
Pemeriksaan lainnya yang biasa dilakukan:
# Pemeriksan darah lengkap
# Analisa air kemih
# Tes kehamilan
# USG, CT scan maupun MRI organ dalam panggul
# Laparoskopi.
PENGOBATAN
Pengobatan tergantung kepada penyebabnya.
Penyakit Radang Panggul
Penyakit Radang Panggul (Salpingitis, PID, Pelvic Inflammatory Disease) ialah suatu peradangan pada tuba falopii (saluran menghubungkan indung telur dengan rahim).
Peradangan tuba falopii terutama terjadi pada perempuan yang secara seksual aktif.
Resiko terutama ditemukan pada perempuan yang menggunakan IUD.
Bisasanya peradangan menyerang kedua tuba.
Infeksi bisa menyebar ke rongga perut dan menimbulkan peritonitis.
PENYEBAB
Peradangan biasanya disebabkan oleh infeksi bakteri, dimana basil masuk melalui vagina dan bergerak ke rahim kemudian ke tuba falopii.
90-95% kasus PID disebabkan oleh basil yang juga menimbulkan terjadinya penyakit menular seksual (misalnya klamidia, gonore, mikoplasma, stafilokokus, streptokokus).
Infeksi ini jarang terjadi sebelum siklus menstruasi pertama, setelah menopause maupun selama kehamilan.
Penularan yang utama terjadi melalui korelasi seksual, tetapi basil juga bisa masuk ke dalam tubuh setelah mekanisme kebidanan/kandungan (misalnya pemasangan IUD, persalinan, keguguran, pengguguran dan biopsi endometrium).
Penyebab lainnya yang lebih jarang terjadi adalah:
# Aktinomikosis (infeksi bakteri)
# Skistosomiasis (infeksi parasit)
# Tuberkulosis.
# Penyuntikan zat warna pada investigasi rontgen khusus.
Faktor resiko terjadinya PID:
# Aktivitas seksual pada masa remaja
# Berganti-ganti pasangan seksual
# Pernah menderita PID
# Pernah menderita penyakit menular seksual
# Pemakaian alat kontrasepsi yang bukan penghalang.
GEJALA
Gejala biasanya muncul segera setelah siklus menstruasi.
Penderita mencicipi nyeri pada perut pecahan bawah yang semakin memburuk dan disertai oleh mual atau muntah.
Biasanya infeksi akan menyumbat tuba falopii. Tuba yang tersumbat bisa membengkak dan terisi cairan. Sebagai jadinya bisa terjadi nyeri menahun, perdarahan menstruasi yang tidak teratur dan kemandulan.
Infeksi bisa menyebar ke struktur di sekitarnya, menimbulkan terbentuknya jaringan parut dan perlengketan fibrosa yang asing diantara organ-organ perut serta menimbulkan nyeri menahun.
Di dalam tuba, ovarium maupun panggul bisa terbentuk bisul (penimbunan nanah).
Jika bisul pecah dan nanah masuk ke rongga panggul, gejalanya segera memburuk dan penderita bisa mengalami syok.
Lebih jauh lagi bisa terjadi penyebaran infeksi ke dalam darah sehingga terjadi sepsis.
Gejala lainnya yang mungkin ditemukan pada PID:
# Keluar cairan dari vagina dengan warna, konsistensi dan bau yang abnormal
# Demam
# Perdarahan menstruasi yang tidak teratur atau spotting (bercak-bercak kemerahan di celana dalam
# Kram lantaran menstruasi
# Nyeri ketika melaksanakan korelasi seksual
# Perdarahan setelah melaksanakan korelasi seksual
# Nyeri punggung pecahan bawah
# Kelelahan
# Nafsu makan berkurang
# Sering berkemih
# Nyeri ketika berkemih.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
Dilakukan investigasi panggul dan perabaan perut.
Pemeriksaan lainnya yang biasa dilakukan:
# Pemeriksaan darah lengkap
# Pemeriksan cairan dari serviks
# Kuldosentesis
# Laparoskopi
# USG panggul.
PENGOBATAN
PID tanpa komplikasi bisa diobati dengan antibiotik dan penderita tidak perlu dirawat.
Jika terjadi komplikasi atau penyebaran infeksi, maka penderita harus dirawat di rumah sakit.
Antibiotik diberikan secara intravena (melalui pembuluh darah) kemudian diberikan per-oral (melalui mulut).
Peradangan tuba falopii terutama terjadi pada perempuan yang secara seksual aktif.
Resiko terutama ditemukan pada perempuan yang menggunakan IUD.
Bisasanya peradangan menyerang kedua tuba.
Infeksi bisa menyebar ke rongga perut dan menimbulkan peritonitis.
PENYEBAB
Peradangan biasanya disebabkan oleh infeksi bakteri, dimana basil masuk melalui vagina dan bergerak ke rahim kemudian ke tuba falopii.
90-95% kasus PID disebabkan oleh basil yang juga menimbulkan terjadinya penyakit menular seksual (misalnya klamidia, gonore, mikoplasma, stafilokokus, streptokokus).
Infeksi ini jarang terjadi sebelum siklus menstruasi pertama, setelah menopause maupun selama kehamilan.
Penularan yang utama terjadi melalui korelasi seksual, tetapi basil juga bisa masuk ke dalam tubuh setelah mekanisme kebidanan/kandungan (misalnya pemasangan IUD, persalinan, keguguran, pengguguran dan biopsi endometrium).
Penyebab lainnya yang lebih jarang terjadi adalah:
# Aktinomikosis (infeksi bakteri)
# Skistosomiasis (infeksi parasit)
# Tuberkulosis.
# Penyuntikan zat warna pada investigasi rontgen khusus.
Faktor resiko terjadinya PID:
# Aktivitas seksual pada masa remaja
# Berganti-ganti pasangan seksual
# Pernah menderita PID
# Pernah menderita penyakit menular seksual
# Pemakaian alat kontrasepsi yang bukan penghalang.
GEJALA
Gejala biasanya muncul segera setelah siklus menstruasi.
Penderita mencicipi nyeri pada perut pecahan bawah yang semakin memburuk dan disertai oleh mual atau muntah.
Biasanya infeksi akan menyumbat tuba falopii. Tuba yang tersumbat bisa membengkak dan terisi cairan. Sebagai jadinya bisa terjadi nyeri menahun, perdarahan menstruasi yang tidak teratur dan kemandulan.
Infeksi bisa menyebar ke struktur di sekitarnya, menimbulkan terbentuknya jaringan parut dan perlengketan fibrosa yang asing diantara organ-organ perut serta menimbulkan nyeri menahun.
Di dalam tuba, ovarium maupun panggul bisa terbentuk bisul (penimbunan nanah).
Jika bisul pecah dan nanah masuk ke rongga panggul, gejalanya segera memburuk dan penderita bisa mengalami syok.
Lebih jauh lagi bisa terjadi penyebaran infeksi ke dalam darah sehingga terjadi sepsis.
Gejala lainnya yang mungkin ditemukan pada PID:
# Keluar cairan dari vagina dengan warna, konsistensi dan bau yang abnormal
# Demam
# Perdarahan menstruasi yang tidak teratur atau spotting (bercak-bercak kemerahan di celana dalam
# Kram lantaran menstruasi
# Nyeri ketika melaksanakan korelasi seksual
# Perdarahan setelah melaksanakan korelasi seksual
# Nyeri punggung pecahan bawah
# Kelelahan
# Nafsu makan berkurang
# Sering berkemih
# Nyeri ketika berkemih.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
Dilakukan investigasi panggul dan perabaan perut.
Pemeriksaan lainnya yang biasa dilakukan:
# Pemeriksaan darah lengkap
# Pemeriksan cairan dari serviks
# Kuldosentesis
# Laparoskopi
# USG panggul.
PENGOBATAN
PID tanpa komplikasi bisa diobati dengan antibiotik dan penderita tidak perlu dirawat.
Jika terjadi komplikasi atau penyebaran infeksi, maka penderita harus dirawat di rumah sakit.
Antibiotik diberikan secara intravena (melalui pembuluh darah) kemudian diberikan per-oral (melalui mulut).
Jika tidak ada respon terhadap pemberian antibiotik, mungkin perlu dilakukan pembedahan.
Pasangan seksual penderita sebaiknya juga menjalani pengobatan secara bersamaan dan selama menjalani pengobatan jikalau melaksanakan korelasi seksual, pasangan penderita sebaiknya menggunakan kondom.
Perdarahan Rahim Akibat Kelainan Fisik
Perdarahan Rahim Akibat Kelainan Fisik terhitung sebanyak 25% dari seluruh perdarahan asing pada wanita.
PENYEBAB
Perdarahan bisa disebabkan oleh:
# Cedera pada vulva atau vagina
# Penganiayaan seksual
# Peradangan vagina
# Infeksi rahim
# Kelainan darah yang menimbulkan pembekuan asing (misalnya leukemia atau trombositopenia)
# Tumor jinak maupun tumor ganas (misalnya fibroid, kista, adenomiosis).
Umur merupakan faktor yang penting dalam menentukan kemungkinan penyebab dari perdarahan rahim:
1. Bercak perdarahan pada bayi perempuan yang gres lahir bisa terjadi lantaran estrogen yang diserap dari ibunya
PENYEBAB
Perdarahan bisa disebabkan oleh:
# Cedera pada vulva atau vagina
# Penganiayaan seksual
# Peradangan vagina
# Infeksi rahim
# Kelainan darah yang menimbulkan pembekuan asing (misalnya leukemia atau trombositopenia)
# Tumor jinak maupun tumor ganas (misalnya fibroid, kista, adenomiosis).
Umur merupakan faktor yang penting dalam menentukan kemungkinan penyebab dari perdarahan rahim:
1. Bercak perdarahan pada bayi perempuan yang gres lahir bisa terjadi lantaran estrogen yang diserap dari ibunya
2. Perdarahan pada masa kanak-kanak mungkin disebabkan oleh:
- Pubertas yang terlalu dini (pubertas prekoks). Pubertas prekoks bisa terjadi tanggapan obat-obatan, kelainan otak, kadar hormon tiroid yang rendah atau tumor pada kelenjar adrenal maupun tumor ovarium.
- Adenosis vaginalis (pertumbuhan jaringan kelenjar vagina yang berlebihan), yang seringkali terjadi tanggapan pemakaian dietilstilbestrol oleh ibunya sebelum anak dilahirkan. Anak perempuan yang menderit adenosis vaginalis mempunyai resiko menderita kanker vagina dan kanker serviks (leher rahim).
3. Perdarahan asing pada masa reproduktif bisa disebabkan oleh: - Alat kontrasepsi (misalnya pil KB, progesteron, IUD)
- Komplikasi dari kehamilan (misalnya plasenta previa, kehamilan ektopik)
- Mola hidatidosa
- Endometriosis.
4. Penyebab perdarahan asing setelah menopause yang paling serius ialah kanker (misalnya kanker lapisan rahim, serviks maupun vagina). Sedangkan penyebab lainnya ialah penipisan dinding vagina (vaginitis atrofika), penipisan atau penebalan lapisan rahim dan polip rahim.
GEJALA
Gejalanya berupa perdarahan yang asing (misalnya lebih banyak, lebih encer, lebih sering atau tidak teratur), yang terjadi diluar atau selama siklus menstruasi.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
Untuk mengetahui adanya keganasan, bisa dilakukan investigasi biopsi.
PENGOBATAN
Pengobatan tergantung kepada penyebabnya.
Adenosis vaginalis tidak memerlukan pengobatan khusus, tetapi penderita sebaiknya menjalani investigasi secara teratur untuk mengetahui perkembangan penyakitnya.
Polip rahim, fibroid dan kanker bisa diangkat melalui pembedahan.
Histerektomi (pengangkatan rahim) dilakukan pada perempuan pasca menopause yang mengalami perdarahan tanggapan penebalan lapisan rahim dan adanya sel-sel yang asing (yang mungkin merupakan sel-sel prekanker).
Perdarahan Rahim Disfungsional
Perdarahan Rahim Disfungsional ialah perdarahan asing tanggapan perubahan hormonal.Perdarahan rahim disfungsional paling sering terjadi pada awal dan selesai masa reproduktif; 20% kasus terjadi ada gadis remaja dan lebih dari 50% terjadi pada perempuan yang berusia diatas 45 tahun.
75% dari perdarahan rahim yang asing merupakan perdarahan rahim disfungsional.
PENYEBAB
Perdarahan rahim disfungsional disebabkan oleh adanya kelainan hormon yang mempengaruhi pengendalian sistem reproduksi oleh hipotalamus dan kelenjar hipofisa.
Pada perdarahan rahim disfungsional biasanya kadar estrogen tetap, sehingga terjadi penebalan lapisan rahim. Selanjutnya lapisan rahim dilepaskan secara tidak lengkap dan tidak teratur, menimbulkan perdarahan.
GEJALA
Perdarahan terjadi secara tidak teratur, usang dan kadang sangat banyak. terjadi secara tidak teratur, usang dan kadang kala sangat banyak.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik (pemeriksaan panggul).
Pemeriksaan yang biasa dilakukan:
# Pemeriksaan darah lengkap
# Pemeriksaan serum HCG (tes kehamilan)
# Tes fungsi tiroid
# Pemeriksaan kadar prolaktin, androgen, FSH, LH
# Biopsi endometrium
# Prosedur dilatasi dan kuretase
# USG panggul
# Histeroskopi>
PENGOBATAN
Pengobatan tergantung kepada usia penderita, keadaan lapisan rahim dan planning penderita untuk hamil lagi.
Jika lapisan rahim menebal dan mengandung sel-sel asing (terutama jikalau usia penderita lebih dari 35 tahun dan tidak mempunyai planning untuk hamil lagi), seringkali dilakukan histerektomi (pengangkatan rahim), lantaran sel-sel yang asing tersebut bisa bermetamorfosis keganasan.
Jika lapisan rahim menebal tetapi sel-selnya normal dan perdarahannya hebat, diberikan pil KB takaran tinggi yang mengandung estrogen dan progestin atau diberikan estrogen intravena (melalui pembuluh darah) yang diikuti dengan pemberian progestin per-oral (melalui mulut).
Jika perdarahannya lebih ringan, diberkan pil KB takaran rendah.
Jika pengobatan dengan pil KB atau estrogen tidak berhasil, diberikan progestin per-oral selama 10-14 hari/bulan.
Jika pemberian hormon tidak efektif, maka dilakukan mekanisme dilatasi dan kuretase, dimana jaringan dari lapisan rahim dibuang melalui kureetase.
Jika penderita masih ingin hamil, untuk merangsang pelepasan sel telur bisa diberikan clomifene.
Sindroma Premenstruasi
Sindroma Premenstruasi (Kelainan Disforik Premenstruasi) merupakan suatu keadaan dimana sejumlah tanda-tanda terjadi secara rutin dan bekerjasama dengan siklus menstruasi; tanda-tanda biasanya timbul 7-10 hari sebelum menstruasi dan menghilang ketika menstruasi dimulai.PENYEBAB
Sindroma premenstruasi mungkin bekerjasama dengan naik-turunnya kadar estrogen dan progesteron yang terjadi selama siklus menstruasi.
Estrogen menimbulkan penahanan cairan, yang kemungkinan menimbulkan bertambahnya berat badan, pembengkakan jaringan, nyeri payudara dan perut kembung.
Penyebab yang niscaya dari sindroma premenstruasi tidak diketahui; tetapi mungkin bekerjasama dengan faktor-faktor sosial, budaya, biologi dan psikis.
Sindroma premenstruasi terjadi pada sekitar 70-90% perempuan pada usia subur.
Lebih sering ditemukan pada perempuan berusia 20-40 tahun.
GEJALA
Jenis dan beratnya tanda-tanda bervariasi pada setiap perempuan dan bervariasi pada setiap bulan.
Wanita yang menderita epilepsi mungkin akan lebih sering mengalami kejang. Wanita yang menderita penyakit jaringan ikat (misalnya lupus atau artritis rematoid) bisa mengalami kekambuhan.
Gejala-gejala yang mungkin ditemukan adalah:
1. Perubahan fisik
- Sakit punggung
- Perut kembung
- Payudara terasa penuh dan nyeri
- Perubahan nafsu makan
- Sembelit
- Pusing
- Pingsan
- Sakit kepala
- Daerah panggul terasa berat atau tertekan
- Hot flashes (kulit wajah, leher, dada tampak merah dan teraba hangat)
- Susah tidur
- Tidak bertenaga
- Mual dan muntah
- Kelelahan yang luar biasa
- Kelainan kulit (misalnya jerawat dan neurodermatitis)
- Pembengkakan jaringan atau nyeri persendian
- Penambahan berat badan
2. Perubahan suasana hati
- Praktis marah
- Cemas
- Depresi
- Praktis tersinggung
- Gelisah
- Sebentar sedih, sebentar gembira
3. Perubahan mental
- Kalut
- Sulit berkonsentrasi
- Pelupa.
DIAGNOSA
Diagnosis ditegakkan menurut gejala-gejalanya yang timbul beberapa hari menjelang menstruasi.
PENGOBATAN
Pil KB kombinasi yang mengandung estrogen dan progesteron bisa membantu mengurangi naik-turunnya kadar estrogen dan progesteron.
Untuk mengurangi penahanan cairan dan perut kembung, sebaiknya penderita mengurangi asupan garam dan mengkonsumsi diuretik ringan (misalnya spironolactone).
Penderita juga bisa mengurangi asupan gula, cafein dan alkohol; menambah asupan karbohidrat dan lebih sering makan.
Untuk mengurangi sakit kepala, nyeri lantaran kram rahim dan nyeri persendian, bisa diberikan obat anti peradangan non-steroid.
Rasa cemas dan gelisah bisa dibantu dengan menjalani latihan relaksasi dan meditasi.
Fluoxetine bisa mengurangi depresi dan tanda-tanda lainnya.
Biasanya diberikan vitamin B6, kalsium dan magnesium.
Sindroma Ovarium Polikista

Sindroma Ovarium Polikista (Sindroma Stein-Leventhal) ialah suatu penyakit dimana ovarium (indung telur) membesar dan mengandung banyak kantong yang berisi cairan (kista); kadar hormon laki-laki (androgen) bisa tinggi sehingga kadang menimbulkan maskulinisasi.
Pada sindroma ini kelenjar hipofisa biasanya melepaskan sejumlah besar LH (luteinizing hormone).
LH yang hiperbola menimbulkan peningkatan pembentukan androgen dan kadar androgen yang tinggi ini kadang menimbulkan timbulnya jerawat dan rambut yang kasar.
Jika tidak diobati, sebagian androgen bisa diubah menjadi estrogen dan kadar estrogen yang tinggi bisa meningkatkan resiko terjadinya kanker lapisan rahim (kanker endometrium).
PENYEBAB
Penyebabnya belum sepenuhnya dimengerti, tetapi beberapa teori menyebutkan adanya gangguan dalam pembentukan estrogen dan dalam mekanisme umpan baik ovarium-hipotalamus.
Fungsi ovarium yang normal tergantung kepada sejumlah hormon dan kegagalan pembentukan salah satu hormon tersebut bisa mempengaruhi fungsi ovarium.
Ovarium tidak akan berfungsi secara normal jikalau tubuh perempuan tidak menghasilkan hormon hipofisa dalam jumlah yang tepat.
Fungsi ovarium yang asing kadang menimbulkan penimbunan folikel yang terbentuk secara tidak tepat di dalam ovarium.
Folikel tersebut gagal mengalami pematangan dan gagal melepaskan sel telur, lantaran itu terbentuk kista di dalam ovarium dan menimbulkan kemandulan pada wanita.
Ovaium polikista mempunyai ukuran 2-5 kali lebih besar daripada ovarium yang normal serta mempunyai lapisan luar yang putih, tebal dan sangat kuat.
Sindroma ini biasanya muncul segera setelah pubertas.
Penderita seringkali mempunyai ibu atau saudara perempuan yang juga menderita sindroma ovarium polikista.
GEJALA
Gejala biasanya muncul pada masa pubertas, yaitu berupa:
# Obesitas
# Hirsutisme (pertumbuhan rambut berlebih yang mengikuti pola pria, contohnya rambut tumbuh di dada dan wajah)
# Oligomenore (menstruasi abnormal, tidak teratur dan sedikit)
# Amenore
# Kemandulan
# Payudara mengecilecreased breast size
# Jerawat
# Virilisasi (maskulinisasi, tanda-tanda kejantanan).
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik (pemeriksaan panggul).
Pemeriksaan yang biasa dilakukan:
# Kadar LH dan FSH (rasio LH dan FSH biasanya meningkat)
# USG vagina
# Laparoskopi
# Biopsi ovarium
# Kadar androgen, estrogen.
PENGOBATAN
Pengobatan tergantung kepada jenis dan beratnya gejala, usia penderita dan planning kehamilan.
Jika tidak terjadi hirsutisme, bisa diberikan progentin sintetis atau pil KB. Tetapi kedua obat tersebut tidak diberikan jikalau penderita ingin hamil, telah memasuki masa menopause atau mempunyai resiko tinggi terhadap penyakit jantung dan pembuluh darah.
Progestin sintetis juga diberikan untuk mengurangi resiko kanker endometrium tanggapan tingginya kadar estrogen.
Untuk mengurangi pertumbuhan rambut yang hiperbola bisa dilakukan pencukuran dengan elektrolisis, pencabutan, pemakaian lilin atau cairan maupun krim perontok rambut (depilatori).
Pertumbuhan rambut berlebih juga bisa diatasi dengan spironolakton (obat yang menghambat pembentukan dan agresi hormon pria).
Efek samping dari spironolakton ialah peningkatan pembentukan air kemih, tekanan darah rendah, nyeri dada dan perdarahan vagina yang tidak teratur.
Spironolactone juga bisa menimbulkan gangguan pertumbuhan janin, lantaran itu penderita yang mendapatkan spironolakton sebaiknya menggunakan alat kontrasepsi.
Jika penderita masih ingin hamil, bisa diberikan clomifene (obat yang merangsang pelepasan sel telur oleh ovarium).
Jika clomifene tidak efektif, bisa diberikan sejumlah hormon (misalnya FSH atau GnRH).
Jika pemberian obat-obatan tidak efektif, penderita bisa menjalani pembedahan untuk mengangkat sebagian ovarium (reseksi baji) atau kauterisasi kista (menghancurkan kista dengan arus listrik).
Pembedahan bisa merangsang pelepasan sel telur tetapi biasanya merupakan pilihan terakhir lantaran bisa menimbulkan terbentuknya jaringan parut dan mengurangi kemampuan penderita untuk hamil.
Kanker Vulva
Kanker Vulva ialah tumor ganas di dalam vulva.Vulva merupakan pecahan luar dari sistem reproduksi wanita, yang mencakup labia, lubang vagina, lubang uretra dan klitoris.
3-4% kanker pada sistem reproduksi perempuan merupakan kanker vulva dan biasanya terjadi setelah menopause.
Beberapa jenis kanker vulva:
1. Karsinoma sel skuamosa (85%)
Karsinoma sel skuamosa berasal dari sel-sel skuamosa yang merupakan jenis sel kulit yang utama.
Kanker jenis ini biasanya terbentuk secara perlahan selama bertahun-tahun dan biasanya didahului oleh suatu perubahan prekanker yang mungkin berlangsung selama beberapa tahun.
Istilah kedokteran yang sering digunakan untuk keadaan prekanker ini ialah Neoplasma intraepitel vulva (NIV, intraepitel artinya sel-sel prekanker terbatas pada epitel yang merupakan lapisan permukaan pada kulit vulva.
NIV terbagi menjadi 3 kelompok, yaitu NIV1, NIV2, and NIV3. Istilah lainnya untuk NIV ialah displasia.
Tingkat keparahan perubahan prekanker mulai dari yang terendah hingga yang terberat:
- NIV1 atau displasia ringan
- NIV2 atau displasia menengah
- NIV3 atau displasia berat
- Karsinoma in situ
- Karsinoma invasif.
2. Melanoma (5%)
Melanoma berasal dari sel penghasil pigmen yang mengatakan warna pada kulit.
3. Sarkoma (2%)
Ssarkoma ialah tumor jaringan ikat di bawah kulit yang cenderung tumbuh dengan cepat.
Sarkoma vulva bisa menyerang semua golongan usia, termasuk anak-anak.
4. Karsinoma sel basal (1%)
Karsinoma sel basal sangat jarang terjadi pada vulva, lantaran biasanya menyerang kulit yang terpapar oleh sinar matahari.
5. Adenokarsinoma (1%)
Sejumlah kecil kanker vulva berasal dari kelenjar dan disebut adenokarsinoma. Beberapa diantaranya berasal dari kelenjar Bartholin yang ditemukan pada lubang vagina dan menghasilkan cairan pelumas yang ibarat lendir.
Kebanyakan kanker kelenjar Bartholin ialah adenokarsinoma, tetapi beberapa diantaranya (terutama yang tumbuh dari saluran kelenjar) merupakan karsinoma sel transisional atau karsinoma sel skuamosa.
Meskipun agak jarang, adenokarsinoma juga bisa berasal dari kelenajr keringat pada kulit vulva.
PENYEBAB
Penyebabnya tidak diketahui.
Faktor resiko terjadinya kanker vulva:
1. Infeksi HPV atau kutil kelamin (kutil genitalis)
HPV merupakan virus penyebab kutil kelamin dan ditularkan melalui korelasi seksual.
2. Pernah menderita kanker leher rahim atau kanker vagina
3. Infeksi sifilis
4. Diabetes
5. Obesitas
6. Tekanan darah tinggi.
7. Usia
Tigaperempat penderita kanker vulva berusia diatas 50 tahun dan dua pertiganya berusia diatas 70 tahun ketika kanker pertama kali terdiagnosis.
Usia rata-rata penderita kanker invasif ialah 65-70 tahun.
8. Hubungan seksual pada usia dini
9. Berganti-ganti pasangan seksual
10. Merokok
11. Infeksi HIV
HIV ialah virus penyebab AIDS. Virus ini menimbulkan kerusakan pada sistem kekebalan tubuh sehingga perempuan lebih gampang mengalami infeksi HPV menahun.
12. Golongan sosial-ekonimi rendah
Hal ini bekerjasama dengan pelayanan kesehatan yang adekuat, termasuk investigasi kandungan yang rutin.
13. Neoplasia intraepitel vulva (NIV)
14. Liken sklerosus
Penyakit ini menimbulkan kulit vulva menjadi tipis dan gatal.
15. Peradangan vulva menahun
16. Melanoma atau tahi lalat atipik pada kulit selain vulva.
GEJALA
Kanker vulva gampang dilihat dan teraba sebagai benjolan, penebalan ataupun luka terbuka pada atau di sekitar lubang vagina.
Kadang terbentuk bercak bersisik atau perubahan warna. Jaringan di sekitarnya mengkerut disertai gatal-gatal.
Pada akhirnya akan terjadi perdarahan dan keluar cairan yang encer.
Gejala lainnya adalah:
- nyeri ketika berkemih
- nyeri ketika melaksanakan korelasi seksual.
Hampir 20% penderita yang tidak memperlihatkan gejala.
DIAGNOSA
Diagnosis ditegakkan menurut gejala, hasil investigasi fisik dan hasil biopsi jaringan.
Staging (Menentukan stadium kanker)
Staging merupakan suatu peroses yang menggunakan hasil-hasil investigasi fisik dan investigasi diagnostik tertentu untuk menentukan ukuran tumor, kedalaman tumor, penyebaran ke organ di sekitarnya dan penyebaran ke kelenjar getah bening atau organ yang jauh.
Dengan mengetahui stadium penyakitnya maka sanggup ditentukan planning pengobatan yang akan dijalani oleh penderita.
Jika hasil biopsi memperlihatkan bahwa telah terjadi kanker vulva, maka dilakukan beberapa investigasi untuk mengetahui penyebaran kanker ke kawasan lain:
# Sistoskopi (pemeriksaan kandung kemih)
# Proktoskopi (pemeriksaan rektum)
# Pemeriksaan panggula dibawah imbas obat bius
# Rontgen dada
# CT scan dan MRI.
Stadium kanker vulva dari sistem FIGO:
- Stadium 0 (karsinoma in situ, penyakit Bowen) : kanker hanya ditemukan di permukaan kulit vulva
- Stadium I : kanker ditemukan di vulva dan/atau perineum (daerah antara rektum dan vagina). Ukuran tumor sebesar 2 cm atau kurang dan belum menyebar ke kelenjar getah bening
- Stadium IA : kanker stadium I yang telah menyusup hingga kedalaman kurang dari 1 mm
- Stadium IB: kanker stadium I yang telah menyusup lebih dalam dari 1 mm
- Stadium II : kanker ditemukan di vulva dan/atau perineu, dengan ukuran lebih besar dari 2 cm tetapi belum menyebar ke kelenjar getah bening
- Stadium III : kanker ditemukan di vulva dan/atau perineum serta telah menyebar ke jaringan terdekat (misalnya uretra, vagina, anus) dan/atau telah menyebar ke kelenjar getah bening selangkangan terdekat.
- Stadium IVA : kanker telah menyebar keluar jaringan terdekat, yaitu ke uretra pecahan atas, kandung kemih, rektum atau tulang panggul, atau telah menyebar ke kelenjar getah bening kiri dan kanan
- Stadium IVB : kanker telah menyebar ke kelenjar getah bening di dalam panggul dan/atau ke organ tubuh yang jauh.
PENGOBATAN
Terdapat 3 jenis pengobatan untuk penderita kanker vulva:
1. Pembedahan- Eksisi lokal luas : dilakukan pengangkatan kanker dan sejumlah jaringan normal di sekitar kanker
- Eksisi lokal radikal : dilakukan pengangkatan kanker dan sejumlah besar jaringan normal di sekitar kanker, mungkin juga disertai dengan pengangkatan kelenjar getah bening
- Bedah laser : menggunakan sinar laser untuk mengangkat sel-sel kanker
- Vulvektomi skinning : dilakukan pengangkatan kulit vulva yang mengandung kanker
- Vulvektomi simplek : dilakukan pengangkatan seluruh vulva
- Vulvektomi parsial : dilakukan pengangkatan sebagian vulva
- Vulvektomi radikal : dilakukan pengangkatan seluruh vulva dan kelenjar getah bening di sekitarnya.
- Eksenterasi panggul : jikalau kanker telah menyebar keluar vulva dan organ perempuan lainnya, maka dilakukan pengangkatan organ yang terkena (misalnya kolon, rektum atau kandung kemih) bersamaan dengan pengangkatan leher rahim, rahim dan vagina.
Untuk menciptakan vulva atau vagina buatan setelah pembedahan, dilakukan pencangkokan kulit dari pecahan tubuh lainnya dan bedah plastik.
2. Terapi penyinaran
Pada terapi penyinaran digunakan sinar X atau sinar berenergi tinggi lainnya utnuk membunuh sel-sel kanker dan memperkecil ukuran tumor.
Pada radiasi eksternal digunakan suatu mesin sebagai sumber penyinaran; sedangkan pada radiasi internal, ke dalam tubuh penderita dimasukkan suatu kapsul atau tabung plastik yang mengandung materi radioaktif.
3. Kemoterapi
Pada kemoterapi digunakan obat-obatan untuk membunuh sel-sel kanker. Obat tersedia dalam bentuk tablet/kapsul atau suntikan (melalui pembuluh darah atau otot).
Kemoterapi merupakan pengobatan sistemik lantaran obat masuk ke dalam fatwa darah sehingga hingga ke seluruh tubuh dan bisa membunuh sel-sel kanker di seluruh tubuh.
Pengobatan menurut stadium
Pengobatan kanker vulva tergantung kepada stadium dan jenis penyakit serta usia dan keadaan umum penderita.
- Kanker vulva stadium 0
1. Eksisi lokal luas atau bedah laser, atau kombinasi keduanya
2. Vulvektomi skinning
3. Salep yang mengandung obat kemoterapi
- Kanker vulva stadium I
1. Eksisi lokal luas
2. Eksisi lokal radikal ditambah pengangkatan seluruh kelenjar getah bening selangkangan dan paha pecahan atas terdekat pada sisi yang sama dengan kanker
3. Vulvektomi radikal dan pengangkatan kelenjar getah bening selangkangan pada salah satu atau kedua sisi tubuh
4. Terapi penyinaran saja.
- Kanker vulva stadium II
1. Vulvektomi radikal dan pengangkatan kelenjar getah bening selangkangan kiri dan kanan. Jika sel kanker ditemukan di dalam kelenjar getah bening, maka dilakukan setelah pembedahan dilakukan penyinaran yang diarahkan ke panggul
2. Terapi penyinaran saja (pada penderita tertentu).
- Kanker vulva stadium III
1. Vulvektomi radikal dan pengangkatan kelenjar getah bening selangkangan dan kelenjar getah bening paha pecahan atas kiri dan kanan.
Jika di dalam kelenjar getah bening ditemukan sel-sel kanker atau jikalau sel-sel kanker hanya ditemukan di dalam vulva dan tumornya besar tetapi belum menyebar, setelah pembedahan dilakukan terapi penyinaran pada panggul dan selangkangan
2. Terapi radiasi dan kemoterapi diikuti oleh vulvektomi radikal dan pengangkatan kelenjar getah bening kiri dan kanan
3. Terapi penyinaran (pada penderita tertentu) dengan atau tanpa kemoterapi.
- Kanker vulva stadium IV
1. Vulvektomi radikal dan pengangkatan kolon pecahan bawah, rektum atau kandung kemih ( tergantung kepada lokasi penyebaran kanker) disertai pengangkatan rahim, leher rahim dan vagina (eksenterasi panggul)
2. Vulvektomi radikal diikuti dengan terapi penyinaran
3. Terapi penyinaran diikuti dengan vulvektomi radikal
4. Terapi penyinaran (pada penderita tertentu) dengan atau tanpa kemoterapi dan mungkin juga diikuti oleh pembedahan.
- Kanker vulva yang berulang (kambuh kembali)
1. Eksisi lokal luas dengan atau tanpa terapi penyinaran
2. Vulvektomi radikal dan pengangkatan kolon, rektum atau kandung kemih (tergantung kepada lokasi penyebaran kanker) disertai dengan pengangkatan rahim, leher rahim dan vagina (eksenterasi panggul)
3. Terapi penyinaran ditambah dengan kemoterapi dengan atau tanpa pembedahn
4. Terapi penyinaran untuk kekambuhan lokal atau untuk mengurangi tanda-tanda nyeri, mual atau kelainan fungsi tubuh.
PENCEGAHAN
Ada 2 cara untuk mencegah kanker vulva:
1. Menghindari faktor resiko yang bisa dikendalikan
2. Mengobati keadaan prekanker sebelum terjadinya kanker invasif.
Keadaan prekanker bisa ditemukan dengan menjalani investigasi sistem reproduksi secara teratur dan memeriksakan setiap ruam, tahi lalat, benjolan atau kelainan vulva lainnya yang sifatnya menetap.
Pengobatan NIV bisa mencegah sejumlah kasus kanker invasif.
Melanoma bisa dicegah dengan mengangkat tahi lalat atipik.
Setiap perempuan hendaknya mencurigai setiap perubahan yang terjadi pada kulit vulva dengan melaksanakan investigasi sendiri (dengan proteksi sebuah cermin) setiap bulan.
Vaginitis & Vulvitis : Peradangan lapisan Vagina & Organ kelamin luar wanita
 Vaginitis ialah suatu peradangan pada lapisan vagina.
Vaginitis ialah suatu peradangan pada lapisan vagina. Vulvitis ialah suatu peradangan pada vulva (organ kelamin luar wanita).
Vulvovaginitis ialah peradangan pada vulva dan vagina.
PENYEBAB
Penyebabnya bisa berupa:
1. Infeksi
- Bakteri (misalnya klamidia, gonokokus)
- Jamur (misalnya kandida), terutama pada penderita diabetes, perempuan hamil dan pemakai antibiotik
- Protozoa (misalnya Trichomonas vaginalis)
- Virus (misalnya virus papiloma insan dan virus herpes).
2. Zat atau benda yang bersifat iritatif
- Spermisida, pelumas, kondom, diafragma, epilog serviks dan spons
- Sabun basuh dan pelembut pakaian
- Deodoran
- Zat di dalam air mandi
- Pembilas vagina
- Pakaian dalam yang terlalu ketat, tidak berpori-pori dan tidak menyerap keringat
- Tinja
3. Tumor ataupun jaringan asing lainnya
4. Terapi penyinaran
5. Obat-obatan
6. Perubahan hormonal.
GEJALA
Gejala yang paling sering ditemukan ialah keluarnya cairan asing dari vagina.
Dikatakan asing jikalau jumlahnya sangat banyak, baunya menyengat atau disertai gatal-gatal dan nyeri.
Cairan yang asing sering tampak lebih kental dibandingkan cairan yang normal dan warnanya bermacam-macam. Misalnya bisa mirip keju, atau kuning kehijauan atau kemerahan.
Infeksi vagina lantaran basil cenderung mengeluarkan cairan berwarna putih, abu-abu atau keruh kekuningan dan berbau amis.
Setelah melaksanakan korelasi seksual atau mencuci vagina dengan sabun, bau cairannya semakin menyengat lantaran terjadi penurunan keasaman vagina sehingga basil semakin banyak yang tumbuh.
Vulva terasa agak gatal dan mengalami iritasi.
Infeksi jamur menimbulkan gatal-gatal sedang hingga hebat dan rasa terbakar pada vulva dan vagina.
Kulit tampak merah dan terasa kasar. Dari vagina keluar cairan kental mirip keju.
Infeksi ini cenderung berulang pada perempuan penderita diabetes dan perempuan yang mengkonsumsi antibiotik.
Infeksi lantaran Trichomonas vaginalis menghasilkan cairan berbusa yang berwarna putih, hijau keabuan atau kekuningan dengan bau yang tidak sedap.
Gatal-gatalnya sangat hebat.
Cairan yang encer dan terutama jikalau mengandung darah, bisa disebakan oleh kanker vagina, serviks (leher rahim) atau endometrium.
Vulvovaginitis ialah peradangan pada vulva dan vagina.
PENYEBAB
Penyebabnya bisa berupa:
1. Infeksi
- Bakteri (misalnya klamidia, gonokokus)
- Jamur (misalnya kandida), terutama pada penderita diabetes, perempuan hamil dan pemakai antibiotik
- Protozoa (misalnya Trichomonas vaginalis)
- Virus (misalnya virus papiloma insan dan virus herpes).
2. Zat atau benda yang bersifat iritatif
- Spermisida, pelumas, kondom, diafragma, epilog serviks dan spons
- Sabun basuh dan pelembut pakaian
- Deodoran
- Zat di dalam air mandi
- Pembilas vagina
- Pakaian dalam yang terlalu ketat, tidak berpori-pori dan tidak menyerap keringat
- Tinja
3. Tumor ataupun jaringan asing lainnya
4. Terapi penyinaran
5. Obat-obatan
6. Perubahan hormonal.
GEJALA
Gejala yang paling sering ditemukan ialah keluarnya cairan asing dari vagina.
Dikatakan asing jikalau jumlahnya sangat banyak, baunya menyengat atau disertai gatal-gatal dan nyeri.
Cairan yang asing sering tampak lebih kental dibandingkan cairan yang normal dan warnanya bermacam-macam. Misalnya bisa mirip keju, atau kuning kehijauan atau kemerahan.
Infeksi vagina lantaran basil cenderung mengeluarkan cairan berwarna putih, abu-abu atau keruh kekuningan dan berbau amis.
Setelah melaksanakan korelasi seksual atau mencuci vagina dengan sabun, bau cairannya semakin menyengat lantaran terjadi penurunan keasaman vagina sehingga basil semakin banyak yang tumbuh.
Vulva terasa agak gatal dan mengalami iritasi.
Infeksi jamur menimbulkan gatal-gatal sedang hingga hebat dan rasa terbakar pada vulva dan vagina.
Kulit tampak merah dan terasa kasar. Dari vagina keluar cairan kental mirip keju.
Infeksi ini cenderung berulang pada perempuan penderita diabetes dan perempuan yang mengkonsumsi antibiotik.
Infeksi lantaran Trichomonas vaginalis menghasilkan cairan berbusa yang berwarna putih, hijau keabuan atau kekuningan dengan bau yang tidak sedap.
Gatal-gatalnya sangat hebat.
Cairan yang encer dan terutama jikalau mengandung darah, bisa disebakan oleh kanker vagina, serviks (leher rahim) atau endometrium.
Polip pada serviks bisa menimbulkan perdarahan vagina setelah melaksanakan korelasi seksual.
Rasa gatal atau rasa tidak yummy pada vulva bisa disebabkan oleh infeksi virus papiloma insan maupun karsinoma in situ (kanker stadium awal yang belum menyebar ke kawasan lain).
Luka terbuka yang menjadikan nyeri di vulva bisa disebabkan oleh infeksi herpes atau abses.
Luka terbuka tanpa rasa nyeri bisa disebabkan ole kanker atau sifilis.
Kutu kemaluan (pedikulosis pubis) bisa menimbulkan gatal-gatal di kawasan vulva.
DIAGNOSA

Diagnosis ditegakkan menurut gejala, hasil investigasi fisik dan karakteristik cairan yang keluar dari vagina.
Contoh cairan juga diperiksa dengan mikroskop dan dibiakkan untuk mengetahui organisme penyebabnya.
Untuk mengetahui adanya keganasan, dilakukan investigasi Pap smear.
Pada vulvitis menahun yang tidak mengatakan respon terhadap pengobatan biasanya dilakukan investigasi biopsi jaringan.
PENGOBATAN
Jika cairan yang keluar dari vagina normal, kadang pembilasan dengan air bisa membantu mengurangi jumlah cairan.
Cairan vagina tanggapan vaginitis perlu diobati secara khusus sesuai dengan penyebabnya.
Jika penyebabnya ialah infeksi, diberikan antibiotik, anti-jamur atau anti-virus, tergantung kepada organisme penyebabnya.
Untuk mengendalikan gejalanya bisa dilakukan pembilasan vagina dengan adonan cuka dan air. Tetapi pembilasan ini tidak boleh dilakukan terlalu usang dan terlalu sering lantaran bisa meningkatkan resiko terjadinya peradangan panggul.
Jika tanggapan infeksi labia (lipatan kulit di sekitar vagina dan uretra) menjadi menempel satu sama lain, bisa dioleskan krim estrogen selama 7-10 hari.
Selain antibiotik, untuk infeksi basil juga diberikan jeli asam propionat biar cairan vagina lebih asam sehingga mengurangi pertumbuhan bakteri.
Pada infeksi meular seksual, untuk mencegah berulangnya infeksi, kedua pasangan seksual diobati pada ketika yang sama.
Penipisan lapisan vagina pasca menopause diatasi dengan terapi sulih estrogen. Estrogen bisa diberikan dalam bentuk tablet, plester kulit maupun krim yang dioleskan eksklusif ke vulva dan vagina.
Pengobatan Umum Untuk Vaginitis & Vulvitis
Jenis infeksiJamur
Pengobatan
# Miconazole, clotrimazole, butoconazole atau terconazole (krim, tablet vagina atau supositoria)
# Fluconazole atau ketoconazole (tablet)
Jenis infeksiBakteri
Pengobatan
Biasanya metronidazole atau clindamycin (tablet vagina) atau metronidazole (tablet).Jika penyebabnya gonokokus biasanya diberikan suntikan ceftriaxon & tablet doxicyclin
Jenis infeksiKlamidia
Pengobatan
Doxicyclin atau azithromycin (tablet)
Jenis infeksi
Trikomonas
Pengobatan
Metronidazole (tablet)
Jenis infeksi
Virus papiloma insan (kutil genitalis)
Pengobatan
Asam triklorasetat (dioleskan ke kutil), untuk infeksi yg berat digunakan larutan nitrogen atau fluorouracil (dioleskan ke kutil)
Jenis infeksiVirus herpes
Pengobatan
Acyclovir (tablet atau salep)
Selain obat-obatan, penderita juga sebaiknya menggunakan pakaian dalam yang tidak terlalu ketat dan menyerap keringat sehingga sirkulasi udara tetap terjaga (misalnya terbuat dari katun) serta menjaga kebersihan vulva (sebaiknya gunakan sabun gliserin).
Untuk mengurangi nyeri dan gatal-gatal bisa dibantu dengan kompres cuek pada vulva atau berendam dalam air dingin.
Untuk mengurangi gatal-gatal yang bukan disebabkan oleh infeksi bisa dioleskan krim atau salep corticosteroid dan antihistamin per-oral (tablet).
Krim atau tablet acyclovir diberikan untuk mengurangi tanda-tanda dan memperpendek lamanya infeksi herpes.
Untuk mengurangi nyeri bisa diberikan obat pereda nyeri.
Sistosarkoma Filodes : Tumor jinak payudara
Sistosarkoma Filodes ialah homogen tumor jinak payudara yang relatif jarang terjadi dan bisa berkembang menjadi keganasan.
Tumor ini jarang menyebar ke kawasan lainnya, tetapi setelah pembedahan cenderung kembali tumbuh di tempat yang sama.
Tumor ini jarang menyebar ke kawasan lainnya, tetapi setelah pembedahan cenderung kembali tumbuh di tempat yang sama.
1% dari tumor pada payudara merupakan tumor filodes.
Biasanya tumor ini menyerang perempuan yang berusia 50 tahun.
PENYEBAB
Penyebabnya tidak diketahui.
GEJALA
Tumor ini mempunyai batas yang tegas, licin dan gampang digerakkan. Ukurannya relatif besar, rata-rata mempunyai garis tengah 5 cm.
Kulit diatasnya tampak mengkilat dan agak transparan sehingga pembuluh darah dibawahnya terlihat.
Penyebaran tumor (metastase) paling sering terjadi ke paru-paru, tulang, jantung dan hari.
Jika tumor telah menyebar, penderita akan mencicipi sesak nafas, lelah dan nyeri tulang.
Gejala-gejala dari penyebaran tumor biasanya muncul dalam beberapa bulan, tetapi bisa juga gres terjadi dalam waktu 12 tahun setelah pengobatan.
Kebanyakan penderita yang mengalami metastase akan meninggal dalam waktu 3 tahun setelah pengobatan.
DIAGNOSA
Diagnosis ditegakkan menurut gejala, hasil investigasi fisik dan hasil investigasi biopsi payudara.
PENGOBATAN
Biasanya dilakukan pengangkatan tumor dan jaringan normal di sekitarnya dalam jumlah yang cukup besar (eksisi luas).
Jika tumornya besar atau memperlihatkan keganasan, maka dilakukan mastektomi simplek (pengangkatan seluruh payudara dengan meninggalkan otot di bawahnya dan kulit yang cukup untuk menutup luka operasi).
Kanker Rahim : tumor ganas pada endometrium
Kanker Rahim ialah tumor ganas pada endometrium (lapisan rahim).
Kanker rahim biasanya terjadi setelah masa menopause, paling sering menyerang perempuan berusia 50-60 taun.
Kanker bisa menyebar (metastase) secara lokal maupun ke banyak sekali pecahan tubuh (misalnya kanalis servikalis, tuba falopii, ovarium, kawasan di sekitar rahim, sistem getah bening atau ke pecahan tubuh lainnya melalui pembuluh darah).
Kanker rahim biasanya terjadi setelah masa menopause, paling sering menyerang perempuan berusia 50-60 taun.
Kanker bisa menyebar (metastase) secara lokal maupun ke banyak sekali pecahan tubuh (misalnya kanalis servikalis, tuba falopii, ovarium, kawasan di sekitar rahim, sistem getah bening atau ke pecahan tubuh lainnya melalui pembuluh darah).

PENYEBAB
Penyebabnya yang niscaya tidak diketahui, tetapi sepertinya penyakit ini melibatkan peningkatan kadar estrogen.
Salah satu fungsi estrogen yang normal ialah merangsang pembentukan lapisan epitel pada rahim. Sejumlah besar estrogen yang disuntikkan kepada binatang percobaan di laboratorium menimbulkan hiperplasia endometrium dan kanker.
Wanita yang menderita kanker rahim sepertinya mempunyai faktor resiko tertentu. (faktor resiko ialah sesuatu yang menimbulkan bertambahnya kemungkinan seseorang untuk menderita suatu penyakit).
Wanita yang menderita kanker rahim sepertinya mempunyai faktor resiko tertentu. (faktor resiko ialah sesuatu yang menimbulkan bertambahnya kemungkinan seseorang untuk menderita suatu penyakit).
Wanita yang mempunyai faktor resiko tidak selalu menderita kanker rahim, sebaliknya banyak penderita kanker rahim yang tidak mempunyai faktor resiko. Kadang tidak sanggup dijelaskan mengapa seorang perempuan menderita kanker rahim sedangkan perempuan yang lainnya tidak.
Penelitian telah menemukan beberapa faktor resiko pada kanker rahim:
Penelitian telah menemukan beberapa faktor resiko pada kanker rahim:
- Usia
Kanker uterus terutama menyeranga perempuan berusia 50 tahun keatas. - Hiperplasia endometrium
- Terapi Sulih Hormon (TSH)
TSH digunakan untuk mengatasi gejala-gejala menopause, mencegah osteoporosis dan mengurangi resiko penyakit jantung atau stroke.
Wanita yang mengkonsumsi estrogen tanpa progesteron mempunyai resiko yang lebih tinggi. Pemakaian estrogen takaran tinggi dan jangka panjang sepertinya mempertinggi resiko ini.
Wanita yang mengkonsumsi estrogen dan progesteron mempunyai resiko yang lebih rendah lantaran progesteron melindungi rahim. - Obesitas
Tubuh menciptakan sebagian estrogen di dalam jaringan lemak sehingga perempuan yang gemuk mempunyai kadar estrogen yang lebih tinggi. Tingginya kadar estrogen merupakan penyebab meningkatnya resiko kanker rahim pada perempuan obes. - Diabetes (kencing manis)
- Hipertensi (tekanan darah tinggi)
- Tamoksifen
Wanita yang mengkonsumsi tamoksifen untuk mencegah atau mengobati kanker payudara mempunyai resiko yang lebih tinggi. Resiko ini sepertinya bekerjasama dengan imbas tamoksifen yang ibarat estrogen terhadap rahim.
Keuntungan yang diperoleh dari tamoksifen lebih besar daripada resiko terjadinya kanker lain, tetapi setiap perempuan mengatakan reaksi yang berlainan. - Ras
Kanker rahim lebih sering ditemukan pada perempuan kulit putih. - Kanker kolorektal
- Menarke (menstruasi pertama) sebelum usia 12 tahun
- Menopause setelah usia 52 tahun
- Tidak mempunyai anak
- Kemandulan
- Penyakit ovarium polikista
- Polip endometrium.
GEJALA
Gejalanya bisa berupa:
# Perdarahan rahim yang abnormal
# Siklus menstruasi yang abnormal
# Perdarahan diantara 2 siklus menstruasi (pada perempuan yang masih mengalami menstruasi)
# Perdarahan vagina atau spotting pada perempuan pasca menopause
# Perdarahan yang sangat lama, berat dan sering (pada perempuan yang berusia diatas 40 tahun)
# Nyeri perut pecahan bawah atau kram panggul
# Keluar cairan putih yang encer atau jernih (pada perempuan pasca menopause)
# Nyeri atau kesulitan dalam berkemih
# Nyeri ketika melaksanakan korelasi seksual.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi berikut:
# Pemeriksaan panggul
# Pap smear
# USG transvagina
# Biopsi endometrium.
Untuk membantu menentukan stadium atau penyebaran kanker, dilakukan investigasi berikut:
- Pemeriksaan darah lengkap
- Pemeriksaan air kemih
- Rontgen dada
- CT scan tulang dan hati
- Sigmoidoskopi
- Limfangiografi
- Kolonoskopi
- Sistoskopi.
Staging (Menentukan stadium kanker)
# Stadium I : kanker hanya tumbuh di tubuh rahim
# Stadium II : kanker telah menyebar ke leher rahim (serviks
# Stadium III : kanker telah menyebar ke luar rahim, tetapi masih di dalam rongga panggul dan belum menyerang kandung kemih maupun rektum. Kelenjar getah bening panggul mungkin mengandung sel-sel kanker.
# Stadium IV : kanker telah menyebar ke dalam kandung kemih atau rektum atau kanker telah menyebar ke luar rongga panggul.
PENGOBATAN
Pemilihan pengobatan tergantung kepada ukuran tumor, stadium, imbas hormon terhadap pertumbuhan tumor dan kecepatan pertumbuhan tumor serta usia dan keadaan umum penderita.
Metode pengobatan:
1. Pembedahan
Gejalanya bisa berupa:
# Perdarahan rahim yang abnormal
# Siklus menstruasi yang abnormal
# Perdarahan diantara 2 siklus menstruasi (pada perempuan yang masih mengalami menstruasi)
# Perdarahan vagina atau spotting pada perempuan pasca menopause
# Perdarahan yang sangat lama, berat dan sering (pada perempuan yang berusia diatas 40 tahun)
# Nyeri perut pecahan bawah atau kram panggul
# Keluar cairan putih yang encer atau jernih (pada perempuan pasca menopause)
# Nyeri atau kesulitan dalam berkemih
# Nyeri ketika melaksanakan korelasi seksual.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi berikut:
# Pemeriksaan panggul
# Pap smear
# USG transvagina
# Biopsi endometrium.
Untuk membantu menentukan stadium atau penyebaran kanker, dilakukan investigasi berikut:
- Pemeriksaan darah lengkap
- Pemeriksaan air kemih
- Rontgen dada
- CT scan tulang dan hati
- Sigmoidoskopi
- Limfangiografi
- Kolonoskopi
- Sistoskopi.
Staging (Menentukan stadium kanker)
# Stadium I : kanker hanya tumbuh di tubuh rahim
# Stadium II : kanker telah menyebar ke leher rahim (serviks
# Stadium III : kanker telah menyebar ke luar rahim, tetapi masih di dalam rongga panggul dan belum menyerang kandung kemih maupun rektum. Kelenjar getah bening panggul mungkin mengandung sel-sel kanker.
# Stadium IV : kanker telah menyebar ke dalam kandung kemih atau rektum atau kanker telah menyebar ke luar rongga panggul.
PENGOBATAN
Pemilihan pengobatan tergantung kepada ukuran tumor, stadium, imbas hormon terhadap pertumbuhan tumor dan kecepatan pertumbuhan tumor serta usia dan keadaan umum penderita.
Metode pengobatan:
1. Pembedahan
Kebanyakan penderita akan menjalani histerektomi (pengangkatan rahim). Kedua tuba falopii dan ovarium juga diangkat (salpingo-ooforektomi bilateral) lantaran sel-sel tumor bisa menyebar ke ovarium dan sel-sel kanker dorman (tidak aktif) yang mungkin tertinggal kemungkinan akan terangsang oleh estrogen yang dihasilkan oleh ovarium.
Jika ditemukan sel-sel kanker di dalam kelenjar getah bening di sekitar tumor, maka kelenjar getah bening tersebut juga diangkat. Jika sel kanker telah ditemukan di dalam kelenjar getah bening, maka kemungkinan kanker telah menyebar ke pecahan tubuh lainnya.
Jika sel kanker belum menyebar ke luar endometrium (lapisan rahim), maka penderita tidak perlu menjalani pengobatan lainnya.
2. Terapi penyinaran (radiasi)
Digunakan sinar berenergi tinggi untuk membunuh sel-sel kanker.
Terapi penyinaran merupakan terapi lokal, hanya menyerang sel-sel kanker di kawasan yang disinari.
Pada stadium I, II atau III dilakukan terapi penyinaran dan pembedahan. Penyinaran bisa dilakukan sebelum pembedahan (untuk memperkecil ukuran tumor) atau setelah pembedahan (untuk membunuh sel-sel kanker yang tersisa).
Ada 2 jenis terjapi penyinaran yang digunakan untuk mengobati kanker rahim:
Terapi penyinaran merupakan terapi lokal, hanya menyerang sel-sel kanker di kawasan yang disinari.
Pada stadium I, II atau III dilakukan terapi penyinaran dan pembedahan. Penyinaran bisa dilakukan sebelum pembedahan (untuk memperkecil ukuran tumor) atau setelah pembedahan (untuk membunuh sel-sel kanker yang tersisa).
Ada 2 jenis terjapi penyinaran yang digunakan untuk mengobati kanker rahim:
- Radiasi eksternal : digunakan sebuah mesin radiasi yang besar untuk mengarahkan sinar ke kawasan tumor. Penyinaran biasanya dilakukan sebanyak 5 kali/minggu selama beberapa ahad dan penderita tidak perlu dirawat di rumah sakit. Pada radiasi eksternal tidak ada zat radioaktif yang dimasukkan ke dalam tubuh.
- Radiasi internal : digunakan sebuah selang kecil yang mengandung suatu zat radioaktif, yang dimasukkan melalui vagina dan dibiarkan selama beberapa hari. Selama menjalani radiasi internal, penderita dirawat di rumah sakit.
3. Kemoterapi
3. Kemoterapi
Pada terapi hormonal digunakan zat yang bisa mencegah sampainya hormon ke sel kanker dan mencegah pemakaian hormon oleh sel kanker. Hormon bisa menempel pada reseptor hormon dan menimbulkan perubahan di dalam jaringan rahim.
Sebelum dilakukan terapi hormon, penderita menjalani tes reseptor hormon. Jika jaringan mempunyai reseptor, maka kemungkinan besar penderita akan mengatakan respon terhadap terapi hormonal.
Sebelum dilakukan terapi hormon, penderita menjalani tes reseptor hormon. Jika jaringan mempunyai reseptor, maka kemungkinan besar penderita akan mengatakan respon terhadap terapi hormonal.
Terapi hormonal merupakan terapi sistemik lantaran bisa mempengaruhi sel-sel di seluruh tubuh. Pada terapi hormonal biasanya digunakan pil progesteron.
Terapi hormonal dilakukan pada:
- penderita kanker rahim yang mustahil menjalani pembedahan ataupun terapi penyinaran
- penderita yang kankernya telah menyebar ke paru-paru atau organ tubuh lainnya
- penderita yang kanker rahimnya kembali kambuh.
Jika kanker telah menyebar atau tidak mengatakan respon terhadap terapi hormonal, maka diberikan obat kemoterapi lain, yaitu siklofosfamid, doksorubisin dan sisplastin.
Efek samping pengobatan kanker
Pengobatan kanker bisa menimbulkan kerusakan pada sel dan jaringan yang sehat, lantaran itu bisa menjadikan beberapa imbas samping yang tidak diharapkan.
Efek samping tersebut tergantung kepada banyak sekali faktor, diantaranya jenis dan luasnya pengobatan.
Setelah menjalani histerektomi, penderita biasanya mengalami nyeri dan merasa sangat lelah. Kebanyakan penderita akan kembali menjalani aktivitasnya yang normal dalam waktu 4-8 ahad setelah pembedahan.
Beberapa penderita mengalami mual dan muntah serta gangguan berkemih dan buang air besar.
Wanita yang telah menjalani histerektomi tidak akan mengalami menstruasi dan tidak sanggup hamil lagi. Jika ovarium juga diangkat, maka penderita juga mengalami menopause. Hot flashes dan tanda-tanda menopause lainnya tanggapan histerektomi biasanya lebih berat dibandingkan dengan tanda-tanda yang timbul lantaran menopause alami.
Pada beberapa penderita, histerektomi bisa mempengaruhi korelasi seksual. Penderita mencicipi kehilangan sehingga mengalami kesulitan dalam melaksanakan korelasi seksual.
Histerektomi
- penderita kanker rahim yang mustahil menjalani pembedahan ataupun terapi penyinaran
- penderita yang kankernya telah menyebar ke paru-paru atau organ tubuh lainnya
- penderita yang kanker rahimnya kembali kambuh.
Jika kanker telah menyebar atau tidak mengatakan respon terhadap terapi hormonal, maka diberikan obat kemoterapi lain, yaitu siklofosfamid, doksorubisin dan sisplastin.
Efek samping pengobatan kanker
Pengobatan kanker bisa menimbulkan kerusakan pada sel dan jaringan yang sehat, lantaran itu bisa menjadikan beberapa imbas samping yang tidak diharapkan.
Efek samping tersebut tergantung kepada banyak sekali faktor, diantaranya jenis dan luasnya pengobatan.
Setelah menjalani histerektomi, penderita biasanya mengalami nyeri dan merasa sangat lelah. Kebanyakan penderita akan kembali menjalani aktivitasnya yang normal dalam waktu 4-8 ahad setelah pembedahan.
Beberapa penderita mengalami mual dan muntah serta gangguan berkemih dan buang air besar.
Wanita yang telah menjalani histerektomi tidak akan mengalami menstruasi dan tidak sanggup hamil lagi. Jika ovarium juga diangkat, maka penderita juga mengalami menopause. Hot flashes dan tanda-tanda menopause lainnya tanggapan histerektomi biasanya lebih berat dibandingkan dengan tanda-tanda yang timbul lantaran menopause alami.
Pada beberapa penderita, histerektomi bisa mempengaruhi korelasi seksual. Penderita mencicipi kehilangan sehingga mengalami kesulitan dalam melaksanakan korelasi seksual.
Histerektomi

Histerektomi
Efek samping dari terapi penyinaran sangat tergantung kepada takaran dan pecahan tubuh yang disinari.
Biasanya kulit menjadi kering dan merah, rambut di kawasan yang disinari mengalami kerontokan, nafsu makan berkurang dan kelelahan yang luar biasa.
Beberapa penderita mencicipi gatal-gatal, kekeringan dan perih pada vaginanya.
Penyinaran juga menimbulkan diare atau sering berkemih.
Radiasi juga bisa menimbulkan terjadinya penurunan jumlah sel darah putih.
Wanita yang mengkonsumsi progesteron bisa mengalami peningkatan nafsu makan, penimbunan cairan dan penambahan berat badan. Jika masih mengalami menstruasi, maka siklusnya bisa mengalami perubahan.
PENCEGAHAN
Setiap perempuan sebaiknya menjalani investigasi panggul dan Pap smear secara rutin, untuk menemukan tanda-tanda pertumbuhan yang abnormal.
Wanita yang mempunyai faktor resiko kanker rahim sebaiknya lebih sering menjalani investigasi panggul, Pap smear dan tes penyaringan (termasuk biopsi endometrium).Beberapa penderita mencicipi gatal-gatal, kekeringan dan perih pada vaginanya.
Penyinaran juga menimbulkan diare atau sering berkemih.
Radiasi juga bisa menimbulkan terjadinya penurunan jumlah sel darah putih.
Wanita yang mengkonsumsi progesteron bisa mengalami peningkatan nafsu makan, penimbunan cairan dan penambahan berat badan. Jika masih mengalami menstruasi, maka siklusnya bisa mengalami perubahan.
PENCEGAHAN
Setiap perempuan sebaiknya menjalani investigasi panggul dan Pap smear secara rutin, untuk menemukan tanda-tanda pertumbuhan yang abnormal.
Kanker Vagina : tumor ganas pada vagina
Kanker Vagina ialah tumor ganas pada vagina.
Vagina ialah saluran sepanjang 7,5-10 cm; ujung atasnya bekerjasama dengan serviks (leher rahim/bagian terendah dari rahim), sedangkan ujung bawahnya bekerjasama dengan vulva.
Dinding vagina dilapisi oleh epitelium yang terbentuk dari sel-sel skuamosa. Di bawah epitelium terdapat jaringan ikat, otot involunter, kelenjar getah bening dan persarafan.
Vagina ialah saluran sepanjang 7,5-10 cm; ujung atasnya bekerjasama dengan serviks (leher rahim/bagian terendah dari rahim), sedangkan ujung bawahnya bekerjasama dengan vulva.
Dinding vagina dilapisi oleh epitelium yang terbentuk dari sel-sel skuamosa. Di bawah epitelium terdapat jaringan ikat, otot involunter, kelenjar getah bening dan persarafan.
Dinding vagina mempunyai banyak lipatan yang membantu biar vagina tetap terbuka selama korelasi seksual atau proses persalinan berlangsung.
Ada beberapa jenis kanker vagina:
1. Karsinoma sel skuamosa (85-90%)
Berasal dari lapisan epitelium vagina. Lebih banyak ditemukan di vagina pecahan atas.
Karsinoma skuamosa biasanya ditemukan pada perempuan berusia 60-80 tahun.
Karsinoma verukosa ialah homogen karsinoma sel skuamosa yang tumbuhnya lambat. Karsinoma ini tumbuh ke arah rongga vagina dan tampak mirip kutil atau bunga kol.
2. Adenokarsinoma (5-10%)
Adenokarsinoma paling sering terjadi pada perempuan berusia 12-30 tahun.
3. Melanoma maligna (2-3%)
Berasal dari sel-sel penghasil pigmen, lebih banyak ditemukan di vagina pecahan bawah.
4. Sarkoma (2-3%)
Kanker ini tumbuh jauh di dalam dinding vagina, bukan pada epitelium.
Ada beberapa jenis sarkoma, yang paling sering ditemukan ialah leiomiosarkoma, yang menyerang perempuan berusia 50 tahun ke atas.
Rabdomiosarkoma ialah kanker pada masa kanak-kanak, biasanya terjadi sebelum usia 3 tahun. Sel-selnya mirip dengan sel otot volunter, yang merupakan suatu jaringan yang dalam keadaan normal tidak ditemukan pada dinding vagina.
Karsinoma sel skuamosa tidak tumbuh secara tiba-tiba, kanker ini berkembang selama bertahun-tahun dari suatu perubahan prekanker pada vagina yang disebut neoplasi intraepitel vagina (NIVA).
PENYEBAB
Penyebabnya tidak diketahui.
Faktor resiko terjadinya kanker vagina:
1. Usia
Sekitar 50% penderita karsinoma skuamosa ialah perempuan berusia 60 tahun keatas.
Sebagian besar kasus kanker vagina ditemukan pada perempuan yang berusia 50-70 tahun.
2. DES (dietilstilbestrol)
DES ialah suatu obat hormonal yang banyak digunakan pada tahun 1940-1970 untuk mencegah keguguran pada perempuan hamil.
Sebanyak 1 diantar 1000 perempuan yang ibunya mengkonsumsi DES, menderita adenokarsinoma sel higienis pada vagina maupun serviks. Resiko tertinggi terjadi jikalau ibu mengkonsumsi DES pada usia kehamilan 16 minggu.
3. Adenosis vagina
Dalam keadaan normal vagina dilapisi oleh sel gepeng yang disebut sel skuamosa.
Pada sekitar 40% perempuan yang telah mengalami menstruasi, pada vagina bisa ditemukan daerah-daerah tertentu yang dilapisi oleh sel-sel yang serupa dengan sel-sel yang ditemukan di dalam kelenjar rahim pecahan bawah dan lapisan rahim. Keadaan ini disebut adenosis.
Hal tersebut terjadi pada hampir semua perempuan yang terpapar oleh DES selama perkembangan janin.
4. Infeksi HPV (human papiloma virus)
HPV ialah virus penyebab kutil kelamin yang ditularkan melalui korelasi seksual.
5. Hubungan seksual pertama pada usia dini
6. Berganti-ganti pasangan
7. Melakukan korelasi seksual dengan seseorang yang sering berganti-ganti pasangan
8. Kanker serviks
9. Iritsi vagina
10. Merokok.
GEJALA
Kanker vagina menimbulkan kerusakan pada lapisan vagina dan menimbulkan terbentuknya luka terbuka yang bisa mengalami perdarahan dan terinfeksi.
Penderita mungkin juga mengalami perdarahan melalui vagina (seringkali setelah melaksanakan korelasi seksual) atau dari vaginanya keluar cairan encer.
Jika kanker berukuran besar bisa mempengaruhi fungsi kandung kemih dan rektum sehingga penderita mengalami urgensi untuk berkemih dan mengalami nyeri ketika berkemih.
Gejala lainnya adalah:
- keluar cairan asing dari vagina
- terasa ada benjolan
- nyeri ketika melaksanakan korelasi seksual.
Pada kanker stadium lanjut akan timbuli nyeri ketika berkemih, sembelit dan nyeri panggul yang menetap.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
Pada investigasi panggul akan teraba adanya benjolan.
Pemeriksaan lainnya yang biasa dilakukan:
# Kolposkopi (pemeriksaan dinding vagina dengan proteksi beling pembesar)
# Biopsi (pemeriksaan mikroskopik terhadap teladan jaringan vagina).
Staging
Staging merupakan proses penentuan penyebaran kanker, yang penting dilakukan untuk menentukan jenis pengobatan dan prognosis penyakit.
Penilaian penyebaran kanker vagina melibatkan beberapa investigasi berikut:
- Pemeriksaan fisik menyeluruh
- Pielogram intravena
- Barium enema
- Rontgen dada
- Sistoskopi
- Proktoskopi
- CT scan
- Skening tulang.
Stadium kanker vagina menurut sistem FIGO:
# Stadium 0 (karsinoma in situ, NIVA 3) : sel-sel kanker terbatas pada epitelium vagina dan belum menyebar ke lapisan vagina lainnya.
Pada stadium ini kanker tidak sanggup menyebar ke pecahan tubuh lainnya.
# Stadium I : kanker telah menyebar ke bawah epitelium tetapi masih terbatas pada mukosa vagina (mukosa terdiri dari 2 lapisan, yaitu epitelium dan lamina propria atau stroma subepitel).
# Stadium IA : tumor berukuran kurang dari 2 cm dan telah tumbuh ke dalam dinding sedalam kurang dari 1 milimeter.
# Stadium IB : tumor lebih besar dari 2 cm dan telah menembus ke dalam dinding sedalam lebih dari 1 milimeter.
# Stadium II : kanker telah menyebar ke jaringan ikat vagina tetapi belum menyebar ke dinding panggul maupun organ lain.
# Stadium III : kanker telah menyebar ke dinding panggul dan/atau telah menyebar ke kelenjar getah bening pada sisi yang sama dengan tumor.
# Stadium IVA : kanker telah menyebar ke organ di akrab vagina (misalnya kandung kemih) dan/atau taelah menyebar keluar panggul dan/atau telah menyebar ke kelenjar getah bening pada kedua sisi panggul.
# Stadium IVB : kanker telah menyebar ke organ tubuh yang jauh (misalnya paru-paru).
PENGOBATAN
Pengobatan untuk keadaan prekanker (NIVA)
Untuk menentukan lokasi NIVA yang pasti, dilakukan investigasi kolposkopi.
Untuk memperkuat diagnosis dilakukan biopsi.
Pilihan pengobatan untuk NIVA:
1. Bedah laser untuk menguapkan jaringan yang abnormal.
2. LEEP (loop electroexcision procedure) : digunakan kauter panas untuk membuang lesi pada vagina. Efektif untuk lesi yang kecil.
3. Kemoterapi topikal : digunakan kemoterapi (5FU/fluorouracil) yang dioleskan eksklusif ke vagina setiap malam selama 1-2 ahad atau setiap ahad selama 10 minggu.
Obat ini bisa menimbulkan iritasi vagina dan vulva.
NIVA tingkat rendah seringkali menghilang dengan sendirinya, lantaran itu pengobatan biasanya hanya dilakukan pada NIVA tingkat menengah atau tinggi.
Pengobatan untuk kanker vagina
Terdapat 3 macam pengobatan untuk kanker vagina:
1. Pembedahan
- Bedah laser
- Eksisi lokal luas : dilakukan pengangkatan kanker dan sebagian jaringan di sekitarnya. Untuk memperbaiki vagina bisa dilkukan pencangkokan kulit yang diambil dari pecahan tubuh lainnya.
- Vaginektomi (pengangkatan vagina).
Jika kanker telah menyebar keluar vagina, dilakukan vaginektomi dan histerektomi radikal (pengangkatan rahim, ovarium/indung telur dan tuba falopii/saluran indung telur). Pembedahan tersebut bisa disertai dengan pengangkatan kelenjar getah bening.
- Eksenterasi dilakukan jikalau kanker telah menyebar keluar vagina dan organ perempuan lainnya. Pada pembedahan ini dilakukan engangkatan kolon bawah, rektum atau kandung kemih (tergantung lokasi penyebaran tumor) disertai pengangkatan serviks/leher rahim, rahim dan vagina.
Setelah pembedahan ini mungkin perlu dilakukan pencangkokan kulit dan bedah plastik untuk menciptakan vagina buatan.
2. Terapi penyinaran
Pada terapi penyinaran digunakan sinar X takaran tinggi atau sinar berenergi tinggi lainnya untuk membunuh sel-sel kanker dan memperkecil ukuran tumor.
Penyinaran yang berasal dari sebuah mesin disebut radiasi eksterna, sedangkan penyinaran yang berasal dari sebuah kapsul/tabung yang mengandung zat radioaktif dan dimasukkan ke dalam vagina radiasi interna.
Radiasi bisa digunakan secara terpisah atau setelah pembedahan.
3. Kemoterapi
Pada kemoterapi digunakan obat-obatan untuk membunuh sel kanker.
Kemoterapi tersedia dalam bentuk pil atau suntikan intravena (melalui pembuluh darah).
Kemoterapi merupakan pengobatan sistemik lantaran obat masuk ke dalam fatwa darah dan bergerak ke seluruh tubuh serta membunuh sel-sel kanker yang berada diluar vagina.
Pada kemoterapi intravagina, obat kemoterapi dimasukkan eksklusif ke dalam vagina.
Pengobatan menurut stadium
Pengobatan kanker vagina tergantung kepada stadium dan jenis penyakit, serta usia dan keadaan umum penderita.
1. Kanker vagina stadium 0- Vaginektomi. Setelah vaginektomi mungkin harus dilakukan pencangkokan kulit untuk memperbaiki kerusakan pada vagina.
- Terapi radiasi interna
- Bedah laser
- Kemoterapi intravagina.
2. Kanker vagina stadium I
Kanker skuamosa
- Radiasi interna dengan atau tanpa radiasi eksterna
- Eksisi lokal luas, bisa diikuti dengan perbaikan vagina. Pada beberapa kasus, bisa diikuti dengan terapi penyinaran.
- Vaginektomi dan diseksi kelenjar getah bening
Adenokarsinoma
- Vaginektomi dan pengangkatan rahim, ovarium serta tuba falopii, disertai diseksi kelenjar getah bening panggul. Prosedur ini diikuti dengan perbaikan vagina.
Pada beberapa kasus bisa dilanjutkan dengan terapi penyinaran.
- Radiasi interna dengan atau tanpa radiasi eksterna.
- Pada kasus tertentu dilakukan eksisi lokal luas dan diseksi beberapa kelenjar getah bening panggul yang diikuti dengan radiasi interna.
3. Kanker vagina stadium II- Kombinasi radiasi interna dan eksterna
- Pembedahan, yang bisa dilanjutkan dengan terapi penyinaran
4. Kanker vagina stadium III- Kombinasi radiasi interna dan eksterna
- Pembedahan, kadang dikombinasikan dengan terapi penyinaran
5. Kanker vagina stadium IVA
- Kombinasi radiasi interna dan eksterna
- Pembedahan kadang dikombinasikan dengan terapi penyinaran
6. Kanker vagina stadium IVB
- Penyinaran untuk meringankan tanda-tanda nyeri, mual, muntah maupun gangguan fungsi pencernaan
- Kemoterapi.
Jika kanker berulang (kambuh kembali) dan menyebar ke organ perempuan lainnya, maka dilakukan eksenterasi, tergantung kepada lokasi penyebaran kanker.
Bisa juga dilakukan terapi penyinaran dan kemoterapi.
PENCEGAHAN
Cara terbaik untuk mengurangi resiko kanker vagina ialah menghindari faktor resikonya.
Kanker Saluran Telur
Kanker Saluran Telur ialah tumor ganas pada saluran telur (tuba falopii).
Kanker tuba falopii sangat jarang terjadi, di seluruh dunia dilaporkan kasus sebanyak kurang dari 1500-2000.Kanker biasanya merupakan penyebaran dari organ lain (misalnya ovarium/indung telur).Kanker saluran telur paling banyak ditemukan pada perempuan pasca menopause, tetapi bisa juga ditemukan pada perempuan yang lebih muda.
Kanker tuba falopii sangat jarang terjadi, di seluruh dunia dilaporkan kasus sebanyak kurang dari 1500-2000.Kanker biasanya merupakan penyebaran dari organ lain (misalnya ovarium/indung telur).Kanker saluran telur paling banyak ditemukan pada perempuan pasca menopause, tetapi bisa juga ditemukan pada perempuan yang lebih muda.
Kebanyakan kanker saluran telur mempunyai citra mikroskopik yang sama dengan kanker ovarium.Yang paling sering ditemukan ialah adenokarsinoma.
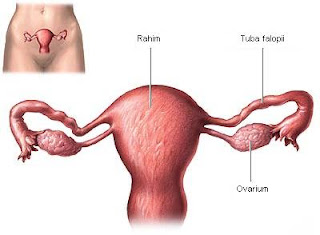
PENYEBAB
Penyebabnya tidak diketahui.
GEJALA
Kanker Saluran Telur ialah tumor ganas pada saluran telur (tuba falopii).
Kanker tuba falopii sangat jarang terjadi, di seluruh dunia dilaporkan kasus sebanyak kurang dari 1500-2000.Kanker biasanya merupakan penyebaran dari organ lain (misalnya ovarium/indung telur).Kanker saluran telur paling banyak ditemukan pada perempuan pasca menopause, tetapi bisa juga ditemukan pada perempuan yang lebih muda.
Kanker Saluran Telur ialah tumor ganas pada saluran telur (tuba falopii).
Kanker tuba falopii sangat jarang terjadi, di seluruh dunia dilaporkan kasus sebanyak kurang dari 1500-2000.Kanker biasanya merupakan penyebaran dari organ lain (misalnya ovarium/indung telur).Kanker saluran telur paling banyak ditemukan pada perempuan pasca menopause, tetapi bisa juga ditemukan pada perempuan yang lebih muda.
Kebanyakan kanker saluran telur mempunyai citra mikroskopik yang sama dengan kanker ovarium.Yang paling sering ditemukan ialah adenokarsinoma.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.Pada panggul ditemukan suatu massa yang membesar.
Staging (Menentukan stadium kanker)
# Stadium I : kanker terbatas pada saluran telur
# Stadium II : kanker menyerang salah satu atau kedua saluran telur dan telah menyebar ke panggul
# Stadium III : kanker pada salah satu atau kedua saluarn telur dan telah menyebar ke luar panggul
# Stadium IV : kanker pada salah satu atau kedua saluran telura dan telah menyebar ke organ tubuh lainnya yang jauh.
PENGOBATAN
Pengobatan yang utama untuk kanker saluran telur ialah pembedahan untuk mengangkat kedua saluran telur, kedua indung telur dan rahim disertai pengangkatan kelenjar getah bening perut dan panggul.
Pada kanker stadium lanjut, setelah pembedahan mungkin perlu dilakukan kemoterapi atau terapi penyinaran.
Kanker Leher Rahim, serang perempuan usia 35-55 tahun
Kanker Leher Rahim (Kanker Serviks) ialah tumor ganas yang tumbuh di dalam leher rahim/serviks (bagian terendah dari rahim yang menempel pada puncak vagina.
Kanker serviks biasanya menyerang perempuan berusia 35-55 tahun.90% dari kanker serviks berasal dari sel skuamosa yang melapisi serviks dan 10% sisanya berasal dari sel kelenjar penghasil lendir pada saluran servikal yang menuju ke dalam rahim.

PENYEBAB
Kanker serviks terjadi jikalau sel-sel serviks menjadi asing dan membelah secara tak terkendali.Jika sel serviks terus membelah maka akan terbentuk suatu massa jaringan yang disebut tumor yang bisa bersifat jinak atau ganas. Jika tumor tersebut ganas, maka keadaannya disebut kanker serviks.
Penyebab terjadinya kelainan pada sel-sel serviks tidak diketahui secara pasti, tetapi terdapat beberapa faktor resiko yang besar lengan berkuasa terhadap terjadinya kanker serviks:
1. HPV (human papillomavirus) HPV ialah virus penyebab kutil genitalis (kondiloma akuminata) yang ditularkan melalui korelasi seksual. Varian yang sangat berbahaya ialah HPV tipe 16, 18, 45 dan 56.
2. Merokok Tembakau merusak sistem kekebalan dan mempengaruhi kemampuan tubuh untuk melawan infeksi HPV pada serviks.
3. Hubungan seksual pertama dilakukan pada usia dini
4. Berganti-ganti pasangan seksual
5. Suami/pasangan seksualnya melaksanakan korelasi seksual pertama pada usia di bawah 18 tahun, berganti-ganti pasangan dan pernah menikah dengan perempuan yang menderita kanker serviks
6. Pemakaian DES (dietilstilbestrol) pada perempuan hamil untuk mencegah keguguran (banyak digunakan pada tahun 1940-1970)
7. Gangguan sistem kekebalan
8. Pemakaian pil KB
9. Infeksi herpes genitalis atau infeksi klamidia menahun
10. Golongan ekonomi lemah (karena tidak bisa melaksanakan Pap smear secara rutin)
Keadaan Prekanker Pada Serviks
Sel-sel pada permukaan serviks kadang tampak asing tetapi tidak ganas.Para ilmuwan yakin bahwa beberapa perubahan asing pada sel-sel serviks merupakan langkah awal dari serangkaian perubahan yang berjalan lambat, yang beberapa tahun kemudian bisa menimbulkan kanker.Karena itu beberapa perubahan asing merupakan keadaan prekanker, yang bisa berubah menjadi kanker.
Saat ini telah digunakan istilah yang berbeda untuk perubahan asing pada sel-sel di permukaan serviks, salah satu diantaranya ialah lesi skuamosa intraepitel (lesi artinya kelainan jaringan, intraepitel artinya sel-sel yang asing hanya ditemukan di lapisan permukaan).
Perubahan pada sel-sel ini bisa dibagi ke dalam 2 kelompok:
1. Lesi tingkat rendah : merupakan perubahan dini pada ukuran, bentuk dan jumlah sel yang membentuk permukaan serviks. Beberapa lesi tingkat rendah menghilang dengan sendirinya. Tetapi yang lainnya tumbuh menjadi lebih besar dan lebih abnormal, membentuk lesi tingkat tinggi. Lesi tingkat rendah juga disebut displasia ringan atau neoplasia intraepitel servikal 1 (NIS 1). Lesi tingkat rendah paling sering ditemukan pada perempuan yang berusia 25-35 tahun, tetapi juga bisa terjadi pada semua kelompok umur.
2. Lesi tingkat tinggi : ditemukan sejumlah besar sel prekanker yang tampak sangat berbeda dari sel yang normal. Perubahan prekanker ini hanya terjadi pada sel di permukaan serviks. Selama berbulan-bulan bahkan bertahun-tahun, sel-sel tersebut tidak akan menjadi ganas dan tidak akan menyusup ke lapisan serviks yang lebih dalam. Lesi tingkat tinggi juga disebut displasia menengah atau displasia berat, NIS 2 atau 3, atau karsinoma in situ. Lesi tingkat tinggi paling sering ditemukan pada perempuan yang berusia 30-40 tahun.
Jika sel-sel asing menyebar lebih dalam ke dalam serviks atau ke jaringan maupun organ lainnya, mada keadaannya disebut kanker serviks atau kanker serviks invasif.Kanker serviks paling sering ditemukan pada usia diatas 40 tahun.
GEJALA
Perubahan prekanker pada serviks biasanya tidak menjadikan tanda-tanda dan perubahan ini tidak terdeteksi kecuali jikalau perempuan tersebut menjalani investigasi panggul dan Pap smear.
Gejala biasanya gres muncul ketika sel serviks yang asing bermetamorfosis keganasan dan menyusup ke jaringan di sekitarnya. Pada ketika ini akan timbul tanda-tanda berikut:
- Perdarahan vagina yang abnormal, terutama diantara 2 menstruasi, setelah melaksanakan korelasi seksual dan setelah menopause
- Menstruasi asing (lebih usang dan lebih banyak)
- Keputihan yang menetap, dengan cairan yang encer, berwarna pink, coklat, mengandung darah atau hitam serta berbau busuk.
Gejala dari kanker serviks stadium lanjut:-
-Nafsu makan berkurang, penurunan berat badan, kelelahan
- Nyeri panggul, punggung atau tungkai
- Dari vagina keluar air kemih atau tinja- Patah tulang (fraktur).
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi berikut:
1. Pap smear : Pap smear sanggup mendeteksi hingga 90% kasus kanker serviks secara akurat dan dengan biaya yang tidak terlalu mahal. Akibatnya angka janjkematian tanggapan kanker servikspun menurun hingga lebih dari 50%. Setiap perempuan yang telah aktif secara seksual atau usianya telah mencapai 18 tahun, sebaiknya menjalani Pap smear secara teratur yaitu 1 kali/tahun.
Jika selama 3 kali berturut-turut memperlihatkan hasil yang normal, Pap smear bisa dilakukan 1 kali/2-3tahun. Hasil investigasi Pap smear memperlihatkan stadium dari kanker serviks:
- Normal
- Displasia ringan (perubahan dini yang belum bersifat ganas)
- Displasia berat (perubahan lanjut yang belum bersifat ganas)
- Karsinoma in situ (kanker yang terbatas pada lapisan serviks paling luar)
- Kanker invasif (kanker telah menyebar ke lapisan serviks yang lebih dalam atau ke organ tubuh lainnya).

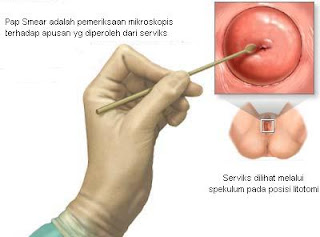
2. Biopsi
Biopsi dilakukan jikalau pada investigasi panggul tampak suatu pertumbuhan atau luka pada serviks, atau jikalau Pap smear memperlihatkan suatu kecacatan atau kanker.
3. Kolposkopi (pemeriksaan serviks dengan lensa pembesar)
4. Tes Schiller
Serviks diolesi dengan lauran yodium, sel yang sehat warnanya akan berubah menjadi coklat, sedangkan sel yang asing warnanya menjadi putih atau kuning.
Untuk membantu menentukan stadium kanker, dilakukan beberapa pemeriksan berikut:
- Sistoskopi
- Rontgen dada
- Urografi intravena
- Sigmoidoskopi
- Skening tulang dan hati
- Barium enema.
PENGOBATAN
Pengobatan lesi prekanker
Pengobatan lesi prekanker pada serviks tergantung kepada beberapa faktor berikut:
- tingkatan lesi (apakah tingkat rendah atau tingkat tinggi)
- planning penderita untuk hamil lagi
- usia dan keadaan umum penderita.
Lesi tingkat rendah biasanya tidak memerlukan pengobatan lebih lanjut, terutama jikalau kawasan yang asing seluruhnya telah diangkat pada waktu investigasi biopsi. Tetapi penderita harus menjalani investigasi Pap smear dan investigasi panggul secara rutin.
Pengobatan pada lesi prekanker bisa berupa:
# Kriosurgeri (pembekuan)
# Kauterisasi (pembakaran, juga disebut diatermi)
# Pembedahan laser untuk menghancurkan sel-sel yang asing tanpa melukai jaringan yang sehat di sekitarnya
# LEEP (loop electrosurgical excision procedure) atau konisasi.Setelah menjalani pengobatan, penderita mungkin akan mencicipi kram atau nyeri lainnya, perdarahan maupun keluarnya cairan encer dari vagina.
Pada beberapa kasus, mungkin perlu dilakukan histerektomi (pengangkatan rahim), terutama jikalau sel-sel asing ditemukan di dalam lubang serviks. Histerektomi dilakukan jikalau penderita tidak mempunyai planning untuk hamil lagi.
Pengobatan untuk kanker serviks
Pemilihan pengobatan untuk kanker serviks tergantung kepada lokasi dan ukuran tumor, stadium penyakit, usia, keadaan umum penderita dan planning penderita untuk hamil lagi.
1. Pembedahan
Pada karsinoma in situ (kanker yang terbatas pada lapisan serviks paling luar), seluruh kanker seringkali sanggup diangkat dengan proteksi pisau bedah ataupun melalui LEEP. Dengan pengobatan tersebut, penderita masih bisa mempunyai anak. Karena kanker bisa kembali kambuh, dianjurkan untuk menjalani investigasi ulang dan Pap smear setiap 3 bulan selama 1 tahun pertama dan selanjutnya setiap 6 bulan. Jika penderita tidak mempunyai planning untuk hamil lagi, dianjurkan untuk menjalani histerektomi.
Pada karsinoma in situ (kanker yang terbatas pada lapisan serviks paling luar), seluruh kanker seringkali sanggup diangkat dengan proteksi pisau bedah ataupun melalui LEEP. Dengan pengobatan tersebut, penderita masih bisa mempunyai anak. Karena kanker bisa kembali kambuh, dianjurkan untuk menjalani investigasi ulang dan Pap smear setiap 3 bulan selama 1 tahun pertama dan selanjutnya setiap 6 bulan. Jika penderita tidak mempunyai planning untuk hamil lagi, dianjurkan untuk menjalani histerektomi.
Pada kanker invasif, dilakukan histerektomi dan pengangkatan struktur di sekitarnya (prosedur ini disebut histerektomi radikal) serta kelenjar getah bening. Pada perempuan muda, ovarium (indung telur) yang normal dan masih berfungsi tidak diangkat.
2. Terapi penyinaran
Terapi penyinaran (radioterapi) efektif untuk mengobati kanker invasif yang masih terbatas pada kawasan panggul. Pada radioterapi digunakan sinar berenergi tinggi untuk merusak sel-sel kanker dan menghentikan pertumbuhannya.
Ada 2 macam radioterapi:
- Radiasi eksternal : sinar berasar dari sebuah mesin besar Penderita tidak perlu dirawat di rumah sakit, penyinaran biasanya dilakukan sebanyak 5 hari/minggu selama 5-6 minggu.
- Radiasi internal : zat radioaktif terdapat di dalam sebuah kapsul dimasukkan eksklusif ke dalam serviks. Kapsul ini dibiarkan selama 1-3 hari dan selama itu penderita dirawat di rumah sakit. Pengobatan ini bisa diulang beberapa kali selama 1-2 minggu.
Efek samping dari terapi penyinaran adalah:
- iritasi rektum dan vagina
- kerusakan kandung kemih dan rektum - ovarium berhenti berfungsi.
3. Kemoterapi
Jika kanker telah menyebar ke luar panggul, kadang dianjurkan untuk menjalani kemoterapi. Pada kemoterapi digunakan obat-obatan untuk membunuh sel-sel kanker. Obat anti-kanker bisa diberikan melalui suntikan intravena atau melalui mulut.
Kemoterapi diberikan dalam suatu siklus, artinya suatu periode pengobatan diselingi dengan periode pemulihan, kemudian dilakukan pengobatan, diselingi denga pemulihan, begitu seterusnya.
Kemoterapi diberikan dalam suatu siklus, artinya suatu periode pengobatan diselingi dengan periode pemulihan, kemudian dilakukan pengobatan, diselingi denga pemulihan, begitu seterusnya.
4. Terapi biologis
Pada terapi biologis digunakan zat-zat untuk memperbaiki sistem kekebalan tubuh dalam melawan penyakit. Terapi biologis dilakukan pada kanker yang telah menyebar ke pecahan tubuh lainnya. Yang paling sering digunakan ialah interferon, yang bisa dikombinasikan dengan kemoterapi.
Efek samping pengobatan
Selain membunuh sel-sel kanker, pengobatan juga menimbulkan kerusakan pada sel-sel yang sehat sehingga seringkali menjadikan imbas samping yang tidak menyenangkan.Efek samping dari pengobatankanker sangat tergantung kepada jenis dan luasnya pengobatan. Selain itu, reaksi dari setiap penderita juga berbeda-beda.
Metoda untuk membuang atau menghancurkan sel-sel kanker pada permukaan serviks sama dengan metode yang digunakan untuk mengobati lesi prekanker.Efek samping yang timbul berupa kram atau nyeri lainnya, perdarahan atau keluar cairan encer dari vagina.
Beberapa hari setelah menjalani histerektomi, penderita bisa mengalami nyeri di perut pecahan bawah. Untuk mengatasinya bisa diberikan obat pereda nyeri.Penderita juga mungkin akan mengalami kesulitan dalam berkemih dan buang air besar. Untuk membantu pembuangan air kemih bisa dipasang kateter.Beberapa ketika setealh pembedahan, kegiatan penderita harus dibatasi biar penyembuhan berjalan lancar. Aktivitas normal (termasuk korelasi seksual) biasanya bisa kembali dilakukan dalam waktu 4-8 minggu.
Setelah menjalani histerektomi, penderita tidak akan mengalami menstruasi lagi. Histerektomi biasanya tidak mempengaruhi gairah seksual dan kemampuan untuk melaksanakan korelasi seksual.Tetapi banyak penderita yang mengalami gangguan emosional setelah histerektomi. Pandangan penderita terhadap seksualitasnya bisa berubah dan penderita mencicipi kehilangan lantaran ia tidak sanggup hamil lagi.
Selama menjalani radioterap, penderita gampang mengalami kelelahan yang luar biasa, terutama seminggu sesudahnya.Istirahat yang cukup merupakan hal yang penting, tetapi dokter biasanya menganjurkan biar penderita sebisa mungkin tetap aktif.
Pada radiasi eksternal, sering terjadi kerontokan rambut di kawasan yang disinari dan kulit menjadi merah, kering serta gatal-gatal. Mungkin kulit akan menjadi lebih gelap.Daerah yang disinari sebaiknya mendapatkan udara yang cukup, tetapi harus terlindung dari sinar matahari dan penderita sebaiknya tidak menggunakan pakaian yang bisa mengiritasi kawasan yang disinari.
Biasanya, selama menjalani radioterapi penderita tidak boleh melaksanakan korelasi seksual.Kadang setelah radiasi internal, vagina menjadi lebh sempit dan kurang lentur, sehingga bisa menimbulkan nyeri ketika melaksanakan korelasi seksual. Untuk mengatasi hal ini, penderita diajari untuk menggunakan dilator dan pelumas dengan materi dasar air.Pada radioterapi juga bisa timbul diare dan sering berkemih.
Biasanya, selama menjalani radioterapi penderita tidak boleh melaksanakan korelasi seksual.Kadang setelah radiasi internal, vagina menjadi lebh sempit dan kurang lentur, sehingga bisa menimbulkan nyeri ketika melaksanakan korelasi seksual. Untuk mengatasi hal ini, penderita diajari untuk menggunakan dilator dan pelumas dengan materi dasar air.Pada radioterapi juga bisa timbul diare dan sering berkemih.
Efek samping dari kemoterapi sangat tergantung kepada jenis dan takaran obat yang digunakan. Selain itu, imbas sampingnya pada setiap penderita berlainan.Biasanya obat anti-kanker akan mempengaruhi sel-sel yang membelah dengan cepat, termasuk sel darah (yang berfungsi melawan infeksi, membantu pembekuan darah atau mengangkut oksigen ke seluruh tubuh).Jika sel darah terkena imbas obat anti-kanker, penderita akan lebih gampang mengalami infeksi, gampang memar dan mengalami perdarahan serta kekurangan tenaga.
Sel-sel pada akar rambut dan sel-sel yang melapisi saluran pencernaan juga membelah dengan cepat.Jika sel-sel tersebut terpengaruh oleh kemoterapi, penderita akan mengalami kerontokan rambut, nafsu makannya berkurang, mual, muntah atau luka terbuka di mulut.
Terapi biologis bisa menimbulkan tanda-tanda yang ibarat flu, yaitu menggigil, demam, nyeri otot, lemah, nafsu makan berkurang, mual, muntah dan diare.Kadang timbul ruam, selain itu penderita juga bisa gampang memar dan mengalami perdarahan.
PENCEGAHAN
Ada 2 cara untuk mencegah kanker serviks:
1. Mencegah terjadinya infeksi HPV
2. Melakukan investigasi Pap smear secara teratur .
Pap smear (tes Papanicolau) ialah suatu investigasi mikroskopik terhadap sel-sel yang diperoleh dari apusan serviks.Pada investigasi Pap smear, teladan sel serviks diperoleh dengan proteksi sebuah spatula yang terbuat dari kayu atau plastik (yang dioleskan pecahan luar serviks) dan sebuah sikat kecil (yang dimasukkan ke dalam saluran servikal).Sel-sel serviks kemudian dioleskan pada beling obyek kemudian diberi pengawet dan dikirimkan ke laboratorium untuk diperiksa.24 jam sebelum menjalani Pap smear, sebaiknya tidak melaksanakan pembersihan atau pembilasan vagina, tidak melaksanakan korelasi seksual, tidak berendam dan tidak menggunakan tampon.Pap smear sangat efektif dalam mendeteksi perubahan prekanker pada serviks.Jika hasil Pap smear memperlihatkan displasia atau serviks tampak abnormal, biasanya dilakukan kolposkopi dan biopsi
Anjuran untuk melaksanakan Pap smear secara teratur:
#Setiap tahun untuk perempuan yang berusia diatas 35 tahun
# Setiap tahun untuk perempuan yang berganti-ganti pasangan seksual atau pernah menderita infeksi HPV atau kutil kelamin
# Setiap tahun untuk perempuan yang menggunakan pil KB
# Setiap 2-3 tahun untuk perempuan yang berusia diatas 35 tahun jikalau 3 kali Pap smear berturut-turut memperlihatkan hasil negatif atau untuk perempuan yang telah menjalani histerektomi bukan lantaran kanker# Sesering mungkin jikalau hasil Pap smear memperlihatkan abnormal
# Sesering mungkin setelah evaluasi dan pengobatan prekanker maupun kanker serviks.
Untuk mengurangi kemungkinan terjadinya kanker serviks sebaiknya:
- Anak perempuan yang berusia dibawah 18 tahun tidak melaksanakan korelasi seksual.
- Jangan melaksanakan korelasi seksual dengan penderita kutil kelamin atau gunakan kondom untuk mencegah penularan kutil kelamin
- Jangan berganti-ganti pasangan seksual
- Berhenti merokok.
Pemeriksaan panggul setiap tahun (termasuk Pap smear) harus dimulai ketika seorang perempuan mulai aktif melaksanakan korelasi seksual atau pada usia 20 tahun. Setiap hasil yang asing harus diikuti dengan investigasi kolposkopi dan biopsi.
Beberapa peneliti telah membuktikan bahwa vitamin A berpertan dalam menghentikan atau mencegah perubahan keganasan pada sel-sel, mirip yang terjadi pada permukaan serviks. (medicastore)
Kanker Indung Telur
Kanker Indung Telur (Kanker Ovarium) ialah tumor ganas pada ovarium (indung telur).
Kanker ovarium paling sering ditemukan pada perempuan yang berusia 50-70 tahun dan 1 dari 70 perempuan menderita kanker ovarium.
Kanker ovarium paling sering ditemukan pada perempuan yang berusia 50-70 tahun dan 1 dari 70 perempuan menderita kanker ovarium.
Kanker ovarium bisa menyebar secara eksklusif ke kawasan di sekitarnya dan melalui sistem getah bening bisa menyebar ke pecahan lain dari panggul dan perut; sedangkan melalui pembuluh darah, kanker bisa menyebar ke hati dan paru-paru.

PENYEBAB
Penyebabnya tidak diketahui.
Efek proteksi terhadap kanker ovarium ditemukan pada perempuan yang mempunyai banyak anak, perempuan yang kehamilan pertamanya terjadi di usia dini dan perempuan yang menggunakan pil KB.Sedangkan faktor resiko tejadinya kanker ovarium adalah:
# Obat kesuburan
# Pernah menderita kanker payudara
# Riwayat keluarga yang menderita kanker payudara dan/atau kanker ovarium
# Riwayat keluarga yang menderita kanker kolon, paru-paru, prostat dan rahim (menunjukkan adanya sindroma Lynch II).
GEJALA
Gejala awalnya berupa rasa tidak yummy yang kurang jelas di perut pecahan bawah.
Ovarium yang membesar pada perempuan pasca menopause bisa merupakan menandakan awal dari kanker ovarium.
Di dalam perut terkumpul cairan dan perut membesar tanggapan ovarium yang membesar ataupun lantaran penimbunan cairan.
Kadang kanker ovarium melepaskan hormon yang menimbulkan pertumbuhan berlebih pada lapisan rahim, pembesaran payudara atau peningkatan pertumbuhan rambut.
Gejala lainnya yang mungkin terjadi:
- Panggul terasa berat
- Perdarahan pervaginam
- Siklus menstruasi abnormal
- Gejala saluran pencernaan (perut kembung, nafsu makan berkurang, mual, munatah, tidak bisa mencerna makanan dalam jumlah mirip biasanya)
- Sering berkemih.
DIAGNOSA
Diagnosis pada stadium dini sulit ditegakkan lantaran kanker gres menjadikan tanda-tanda setelah mencapai stadium lanjut dan gejalanyapun ibarat beberapa penyakit lainnya.
Pada investigasi fisik, lingkar perut bertambah atau ditemukan asites (penimbunan ciaran di dalam rongga abdomen). Pada investigasi panggul diberukan massa ovarium atau massa perut.
Pemeriksaan yang biasa dilakukan:
- Pemeriksan darah lengkap
- Pemeriksaan kimia darah
- CA125
- Serum HCG
- Alfa fetoprotein
- Analisa air kemih
- Pemeriksaan saluran pencernaan
- Laparatomi
- USG
- CT scan atau MRI perut.
PENGOBATAN
Jika kanker belum menyebar ke luar ovarium, hanya dilakukan pengangkatan ovarium yang terkena dan mungkin dengan tuba falopiinya (saluran indung telur).
Jika kanker telah menyebar ke luar ovarium, maka dilakukan pengangkatan kedua ovarium dan rahim, serta kelenjar getah bening dan struktur di sekitarnya.
Setelah pembedahan bisa dilakukan terapi penyinaran dan kemoterapi untuk menghancurkan sisa-sisa sel kanker.
Waspadai Fibroid (Mioma) pada wanita

Fibroid (Leiomioma, Fibromioma, Mioma) ialah tumor jinak pada dinding rahim yang terdiri dari otot dan jaringan fibrosa.
Fibroid terjadi pada 20% perempuan berusia 35 tahun dan lebih sering ditemukan pada perempuan berkulit hitam.
Fibroid terjadi pada 20% perempuan berusia 35 tahun dan lebih sering ditemukan pada perempuan berkulit hitam.
Ukurannya bervariasi, mulai dari yang tak terlihat hingga sebesar buah semangka.
PENYEBAB
Penyebabnya tidak diketahui, tapi sepertinya dipengaruhi oleh kadar estrogen.
Fibroid seringkali bertambah besar selama kehamilan dan mengecil setelah menopause. Selama penderita masih mengalami siklus menstruasi, kemungkinan fibroid akan terus tumbuh meskipun pertumbuhannya sangat lambat.
Bisa hanya ditemukan 1 fibroid, tetapi bisa juga tumbuh beberapa buah fibroid.
GEJALA
Meskipun ukurannya besar, fibroid mungkin tidak menjadikan gejala.
Gejalanya tergantung kepada jumlah fibroid, ukuran dan lokasinya di rahim.
Gejala bisa berupa:
- # Perdarahan menstruasi yang banyak atau usang
- # Perdarahan diantara 2 siklus menstruasi
- # Nyeri, tekanan atau perasaan berat di kawasan panggul selama atau diantara 2 siklus menstruasi
- # Sering berkemih
- # Perut membengkak
- # Kemandulan tanggapan penyumbatan tuba falopii atau distorsi rongga rahim.
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
Pada investigasi panggul, rahim teraba membesar atau teraba adanya massa padat dengan bentuk yang tidak beraturan.
Pemeriksaan lainnya yang biasa dilakukan adalah:
- # Biopsi jaringan endometrium
- # Histeroskopi
- # USG transvagina atau USG panggul
- # Laparoskopi panggul.
Kebanyakan kasus fibroid tidak memerlukan pengobatan, tetapi penderita harus menjalani investigasi rutin setiap 6-12 bulan.
Pengobatan yang dilakukan tergantung kepada beratnya gejala, usia penderita, status kehamilan, planning kehamilan pada masa yang akan datang, kesehatan menyeluruh dan karakteristik fibroid.
Obat anti peradangan non-steroid (misalnya ibuprofen atau naproxen) diberikan untuk mengatasi kram perut pecahan bawah atau nyeri selama menstruasi.
Pada penderita yang mengalami perdarahan menstruasi yang hebat bisa diberikan zat besi untuk membantu mencegah terjadinya anemia.
Cara tersebut biasanya diterapkan pada perempuan yang belum masuk masa menopause.
Miomektomi (pengangkatan mioma) biasanya merupakan pilihan bagi penderita yang belum mengalami menopause dan mempunyai planning untuk hamil lagi lantaran biasanya kesuburan tetap terjaga. Miomektomi dilakukan jikalau ukurannya terus membesar atau menimbulkan tanda-tanda yang tidak sanggup ditolerir oleh penderita.
Keuntungan lain dari miomektomi ialah bisa mengurangi nyeri atau perdarahan hebat.
Beberapa bulan sebelum menjalani pembedahan, diberikan hormon untuk memperkecil ukuran fibroid.
Pembedahan tidak boleh dilakukan selama kehamilan lantaran bisa menimbulkan keguguran dan kehilangan darah yang banyak.
Histerektomi (pengangkatan seluruh rahim) dilakukan jika:
- perdarahan menstruasi sangat berat
- nyeri hebat
- pertumbuhan fibroid sangat cepat
- fibroid yang besar mengalami infeksi atau terpuntir.
Embolisasi arteri rahim merupakan mekanisme baru, dimana sebuah selang kecil dimasukkan melalui vena di selangkangan kemudian ke dalam arteri yang menuju ke rahim. Melalui selang ini disuntikkan zat untuk menyumbat arteri secara permanen. Berkurangnya fatwa darah ke rahim diharapkan bisa mencegah pertumbuhan tumor lebih lanjut dan akhirnya tumor mengecil.
Efek jangka panjang dan keamanan kehamilan setelah mekanisme ini masih belum diketahui.
Endometriosis
Endometriosis ialah suatu penyakit dimana bercak-bercak jaringan endometrium tumbuh di luar rahim, padahal dalam keadaan normal endometrium hanya ditemukan di dalam lapisan rahim.
Biasanya endometriosis terbatas pada lapisan rongga perut atau permukaan organ perut.
Endometrium yang salah tempat ini biasanya menempel pada ovarium (indung telur) dan ligamen penyokong rahim.
Biasanya endometriosis terbatas pada lapisan rongga perut atau permukaan organ perut.
Endometrium yang salah tempat ini biasanya menempel pada ovarium (indung telur) dan ligamen penyokong rahim.
Endometrium juga bisa menempel pada lapisan luar usus halus dan usus besar, ureter (saluran yang menghubungan ginjal dengan kandung kemih), kandung kemih, vagina, jaringan parut di dalam perut atau lapisan rongga dada.
Kadang jaringan endometrium tumbuh di dalam paru-paru.

Endometriosis bisa diturunkan dan lebih sering ditemukan pada keturunan pertama (ibu, anak perempuan, saudara perempuan).
Faktor lain yang meningkatkan resiko terjadinya endometriosis ialah mempunyai rahim yang abnormal, melahirkan pertama kali pada usia diatas 30 tahun dan kulit putih.
Endometriosis diperkirakan terjadi pada 10-15% perempuan subur yang berusia 25-44 tahun, 25-50% perempuan mandul dan bisa juga terjadi pada usia remaja.
Endometriosis yang berat bisa menimbulkan kemandulan lantaran menghalangi jalannya sel telur dari ovarium ke rahim.
PENYEBAB
Penyebabnya tidak diketahui, tetapi beberapa hebat mengemukakan teori berikut:
1. Teori menstruasi retrograd (menstruasi yang bergerak mundur)
Sel-sel endometrium yang dilepaskan pada ketika menstruasi bergerak mundur ke tuba falopii kemudian masuk ke dalam panggul atau perut dan tumbuh di dalam rongga panggul/perut.
2. Teori sistem kekebalan
Kelainan sistem kekebalan menimbulkan jaringan menstruasi tumbuh di kawasan selain rahim.
3. Teori genetik Keluarga tertentu mempunyai faktor tertentu yang menimbulkan kepekaan yang tinggi terhadap endometriosis.
Setiap bulan ovarium menghasilkan hormon yang merangsang sel-sel pada lapisan rahim untuk membengkak dan menebal (sebagai persiapan terhadap kemungkinan terjadinya kehamilan). Endometriosis juga mengatakan respon yang sama terhadap sinyal ini, tetapi mereka tidak bisa memisahkan dirinya dari jaringan dan terlepas selama menstruasi. Kadang terjadi perdarahan ringan tetapi akan segera membaik dan kembali dirangsang pada siklus menstruasi berikutnya.
Endometriosis diperkirakan terjadi pada 10-15% perempuan subur yang berusia 25-44 tahun, 25-50% perempuan mandul dan bisa juga terjadi pada usia remaja.
Endometriosis yang berat bisa menimbulkan kemandulan lantaran menghalangi jalannya sel telur dari ovarium ke rahim.
PENYEBAB
Penyebabnya tidak diketahui, tetapi beberapa hebat mengemukakan teori berikut:
1. Teori menstruasi retrograd (menstruasi yang bergerak mundur)
Sel-sel endometrium yang dilepaskan pada ketika menstruasi bergerak mundur ke tuba falopii kemudian masuk ke dalam panggul atau perut dan tumbuh di dalam rongga panggul/perut.
2. Teori sistem kekebalan
Kelainan sistem kekebalan menimbulkan jaringan menstruasi tumbuh di kawasan selain rahim.
3. Teori genetik Keluarga tertentu mempunyai faktor tertentu yang menimbulkan kepekaan yang tinggi terhadap endometriosis.
Setiap bulan ovarium menghasilkan hormon yang merangsang sel-sel pada lapisan rahim untuk membengkak dan menebal (sebagai persiapan terhadap kemungkinan terjadinya kehamilan). Endometriosis juga mengatakan respon yang sama terhadap sinyal ini, tetapi mereka tidak bisa memisahkan dirinya dari jaringan dan terlepas selama menstruasi. Kadang terjadi perdarahan ringan tetapi akan segera membaik dan kembali dirangsang pada siklus menstruasi berikutnya.
Proses yang berlangsung terus menerus ini menimbulkan pembentukan jaringan parut dan perlengketan di dalam tuba dan ovarium, serta di sekitar fimbrie tuba. Perlengketan ini bisa menimbulkan pelepasan sel telur dari ovarium ke dalam tuba falopii terganggu atau tidak terlaksana. Selain itu, perlengketan juga bisa menimbulkan terhalangnya perjalanan sel telur yang telah dibuahi menuju ke rahim.
# Resiko tinggi terjadinya endometriosis ditemukan pada: Wanita yang ibu atau saudara perempuannya menderita endometriosis
# Siklus menstuasi 27 hari atau kurang
# Menarke (menstruasi yang pertama) terjadi lebih awal
# Menstruasi berlangsung selama 7 hari atau lebih
# Orgasme ketika menstruasi.
GEJALA
Endometriosis bisa menyebabkan:
# Nyeri di perut pecahan bawah dan di kawasan panggul
# Menstruasi yang tidak teratur (misalnya spotting sebelum menstruasi)
# Kemandulan
# Dispareunia (nyeri ketika melaksanakan korelasi seksual).
Jaringan endometrium yang menempel pada usus besar atau kandung kemih bisa menimbulkan pembengkakan perut, nyeri ketika buang air besar, perdarahan melalui rektum selama menstruasi atau nyeri perut pecahan bawah ketika berkemih.
Jaringan endometrium yang menempel pada ovarium atau struktur di sekitar ovarium bisa membentuk massa yang terisi darah (endometrioma).
Kadang endometrioma pecah dan menimbulkan nyeri perut tajam yang timbul secara tiba-tiba.
Kadang tidak ditemukan tanda-tanda sama sekali.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
Pada investigasi panggul akan teraba adanya benjolan lunak yang seringkali ditemukan di dinding belakang vagina atau di kawasan ovarium.
Pemeriksaan lainnya yang biasa dilakukan:
# Laparoskopi
# Biopsi endometrium
# USG rahim
# Barium enema
# CT scan atau MRI perut.
PENGOBATAN
Pengobatan tergantung kepada gejala, planning kehamilan, usia penderita dan beratnya penyakit.
Obat-obatan yang sanggup menekan kegiatan ovarium dan memperlambat pertumbuhan jaringan endometrium ialah pil KB kombinasi, progestin, danazole dan agonis GnRH.
Agonis GnRH ialah zat yang pada mulanya merangsang pelepasan hormon gonadotropin dari kelenjar hipofisa, tetapis elelah diberikan lebih dari beberapa ahad akan menekan pelepasan gonadotropin. .
Pada endometriosis sedang atau berat mungkin perlu dilakukan pembedahan. Endometriosis diangkat sebanyak mungkin, yang seringkali dilakukan pada mekanisme laparoskopi.
Pembedahan biasanya dilakukan pada kasus berikut:
- bercak jaringan endometrium mempunyai garis tengah yang lebih besar dari 3,8-5 cm
- perlengketan yang berarti di perut pecahan bawah atau panggul
- jaringan endometrium menyumbat salah satu atau kedua tuba
- jaringan endometrium menimbulkan nyeri perut atau panggul yang sangat hebat, yang tidak sanggup diatasi dengan obat-obatan.
# Resiko tinggi terjadinya endometriosis ditemukan pada: Wanita yang ibu atau saudara perempuannya menderita endometriosis
# Siklus menstuasi 27 hari atau kurang
# Menarke (menstruasi yang pertama) terjadi lebih awal
# Menstruasi berlangsung selama 7 hari atau lebih
# Orgasme ketika menstruasi.
GEJALA
Endometriosis bisa menyebabkan:
# Nyeri di perut pecahan bawah dan di kawasan panggul
# Menstruasi yang tidak teratur (misalnya spotting sebelum menstruasi)
# Kemandulan
# Dispareunia (nyeri ketika melaksanakan korelasi seksual).
Jaringan endometrium yang menempel pada usus besar atau kandung kemih bisa menimbulkan pembengkakan perut, nyeri ketika buang air besar, perdarahan melalui rektum selama menstruasi atau nyeri perut pecahan bawah ketika berkemih.
Jaringan endometrium yang menempel pada ovarium atau struktur di sekitar ovarium bisa membentuk massa yang terisi darah (endometrioma).
Kadang endometrioma pecah dan menimbulkan nyeri perut tajam yang timbul secara tiba-tiba.
Kadang tidak ditemukan tanda-tanda sama sekali.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
Pada investigasi panggul akan teraba adanya benjolan lunak yang seringkali ditemukan di dinding belakang vagina atau di kawasan ovarium.
Pemeriksaan lainnya yang biasa dilakukan:
# Laparoskopi
# Biopsi endometrium
# USG rahim
# Barium enema
# CT scan atau MRI perut.
PENGOBATAN
Pengobatan tergantung kepada gejala, planning kehamilan, usia penderita dan beratnya penyakit.
Obat-obatan yang sanggup menekan kegiatan ovarium dan memperlambat pertumbuhan jaringan endometrium ialah pil KB kombinasi, progestin, danazole dan agonis GnRH.
Agonis GnRH ialah zat yang pada mulanya merangsang pelepasan hormon gonadotropin dari kelenjar hipofisa, tetapis elelah diberikan lebih dari beberapa ahad akan menekan pelepasan gonadotropin. .
Pada endometriosis sedang atau berat mungkin perlu dilakukan pembedahan. Endometriosis diangkat sebanyak mungkin, yang seringkali dilakukan pada mekanisme laparoskopi.
Pembedahan biasanya dilakukan pada kasus berikut:
- bercak jaringan endometrium mempunyai garis tengah yang lebih besar dari 3,8-5 cm
- perlengketan yang berarti di perut pecahan bawah atau panggul
- jaringan endometrium menyumbat salah satu atau kedua tuba
- jaringan endometrium menimbulkan nyeri perut atau panggul yang sangat hebat, yang tidak sanggup diatasi dengan obat-obatan.
Untuk membuang jaringan endometrium kadang digunakan elektrokauter atau sinar laser.
Tetapi pembedahan hanya merupakan tindakan sementara, lantaran endometriosis sering berulang.
Ovarektomi (pengangkatan ovarium) dan histerektomi (pengangkatan rahim) hanya dilakukan jikalau nyeri perut atau panggul tidak sanggup dihilangkan dengan obat-obatan dan penderita tidak ada planning untuk hamil lagi.
Tetapi pembedahan hanya merupakan tindakan sementara, lantaran endometriosis sering berulang.
Ovarektomi (pengangkatan ovarium) dan histerektomi (pengangkatan rahim) hanya dilakukan jikalau nyeri perut atau panggul tidak sanggup dihilangkan dengan obat-obatan dan penderita tidak ada planning untuk hamil lagi.
Setelah pembedahan, diberikan terapi sulih estrogen. Terapi bisa dimulai segera setelah pembedahan atau jikalau jaringan endometrium yang tersisa masih banyak, maka terapi gres dilakukan 4-6 bulan setelah pembedahan.
Pilihan pengobatan untuk endometriosis:
1. Obat-obatan yang menekan kegiatan ovarium dan memperlambat pertumbuhan jaringan endometrium
2. Pembedahan untuk membuang sebanyak mungkin endometriosis
3. Kombinasi obat-obatan dan pembedahan
4. Histerektomi, seringkali disertai dengan pengangkatan tuba falopii dan ovarium.
Obat-obatan yang biasa digunakan untuk mengobati endometriosis
Obat : Pil KB kombinasi estrogen-progestin
Pilihan pengobatan untuk endometriosis:
1. Obat-obatan yang menekan kegiatan ovarium dan memperlambat pertumbuhan jaringan endometrium
2. Pembedahan untuk membuang sebanyak mungkin endometriosis
3. Kombinasi obat-obatan dan pembedahan
4. Histerektomi, seringkali disertai dengan pengangkatan tuba falopii dan ovarium.
Obat-obatan yang biasa digunakan untuk mengobati endometriosis
Obat : Pil KB kombinasi estrogen-progestin
Efek samping : Pembengkakan perut, nyeri payudara, peningkatan nafsu makan, pembengkakan pergelangan kaki, mual, perdarahan diantara 2 siklus menstruasi, trombosis vena dalam
Obat : Progestin
Efek samping : Perdarahan diantara 2 siklus menstruasi, perubahan suasana hati, depresi, vaginitis atrofika
Obat : Danazol
Efek samping : Penambahan berat badan, bunyi lebih berat, pertumbuhan rambut, hot flashes, vagina kering, pembengkakan pergelangan kaki, kram otot, perdarahan diantara 2 siklus, payudara mengecil, perubahan suasana hati, kelainan fungsi hati, sindroma terowongan karpalAgonis GnRH Hot flashes, vagina kering, pengeroposan tulang, perubahan suasana hati
Kanker Payudara
 DEFINISI
DEFINISI Kanker Payudara ialah tumor ganas yang tumbuh di dalam jaringan payudara.
Kanker bisa mulai tumbuh di dalam kelenjar susu, saluran susu, jaringan lemak maupun jaringan ikat pada payudara.
Kanker bisa mulai tumbuh di dalam kelenjar susu, saluran susu, jaringan lemak maupun jaringan ikat pada payudara.
Terdapat beberapa jenis kanker payudara:
1.Karsinoma in situ
Karsinoma in situ artinya ialah kanker yang masih berada pada tempatnya, merupakan kanker dini yang belum menyebar atau menyusup keluar dari tempat asalnya.
2. Karsinoma duktal
Karsinoma duktal berasal dari sel-sel yang melapisi saluran yang menuju ke puting susu. Sekitar 90% kanker payudara merupakan karsinoma duktal. Kanker ini bisa terjadi sebelum maupun setelah masa menopause. Kadang kanker ini sanggup diraba dan pada investigasi mammogram, kanker ini tampak sebagai bintik-bintik kecil dari endapan kalsium (mikrokalsifikasi). Kanker ini biasanya terbatas pada kawasan tertentu di payudara dan bisa diangkat secara keseluruhan melalui pembedahan. Sekitar 25-35% penderita karsinoma duktal akan menderita kanker invasif (biasanya pada payudara yang sama).
3. Karsinoma lobulerKarsinoma lobuler mulai tumbuh di dalam kelenjar susu, biasanya terjadi setelah menopause. Kanker ini tidak sanggup diraba dan tidak terlihat pada mammogram, tetapi biasanya ditemukan secara tidak sengaja pada mammografi yang dilakukan untuk keperluan lain. Sekitar 25-30% penderita karsinoma lobuler pada akhirnya akan menderita kanker invasif (pada payudara yang sama atau payudara lainnya atau pada kedua payudara).
4. Kanker invasif
Kanker invasif ialah kanker yang telah menyebar dan merusak jaringan lainnya, bisa terlokalisir (terbatas pada payudara) maupun metastatik (menyebar ke pecahan tubuh lainnya). Sekitar 80% kanker payudara invasif ialah kanker duktal dan 10% ialah kanker lobuler.
5. Karsinoma medulerKanker ini berasal dari kelenjar susu.
6. Karsinoma tubulerKanker ini berasal dari kelenjar susu.
PENYEBAB
Penyebabnya tidak diketahui, tetapi ada beberapa faktor resiko yang menimbulkan seorang perempuan menjadi lebih mungkin menderita kanker payudara. Beberapa faktor resiko tersebut adalah:
1.Usia.Sekitar 60% kanker payudara terjadi pada usia diatas 60 tahun. Resiko terbesar ditemukan pada perempuan berusia diatas 75 tahun.
2. Pernah menderita kanker payudara.Wanita yang pernah menderita kanker in situ atau kanker invasif mempunyai resiko tertinggi untuk menderita kanker payudara. Setelah payudara yang terkena diangkat, maka resiko terjadinya kanker pada payudara yang sehat meningkat sebesar 0,5-1%/tahun.
3.Riwayat keluarga yang menderita kanker payudara. Wanita yang ibu, saudara perempuan atau anaknya menderita kanker, mempunyai resiko 3 kali lebih besar untuk menderita kanker payudara.
4. Faktor genetik dan hormonal. Telah ditemukan 2 varian gen yang sepertinya berperan dalam terjadinya kanker payudara, yaitu BRCA1 dan BRCA2. Jika seorang mwanita mempunyai salah satu dari gen tersebut, maka kemungkinan menderita kanker payudara sangat besar. Gen lainnya yang juga diduga berperan dalam terjadinya kanker payudara ialah p53, BARD1, BRCA3 dan Noey2. Kenyataan ini menjadikan dugaan bahwa kanker payudara disebabkan oleh pertumbuhan sel-sel yang secara genetik mengalami kerusakan. Faktor hormonal juga penting lantaran hormon memicu pertumbuhan sel. Kadar hormon yang tinggi selama masa reproduktif wanita, terutama jikalau tidak diselingi oleh perubahan hormonal lantaran kehamilan, sepertinya meningkatkan peluang tumbuhnya sel-sel yang secara genetik telah mengalami kerusakan dan menimbulkan kanker.
5.Pernah menderita penyakit payudara non-kanker. Resiko menderita kanker payudara agak lebih tinggi pada perempuan yang pernah menderita penyakit payudara non-kanker yang menimbulkan bertambahnya jumlah saluarn air susu dan terjadinya kelainan struktur jaringan payudara (hiperplasia atipik).
6.Menarke (menstruasi pertama) sebelum usia 12 tahun, menopause setelah usia 55 tahun, kehamilan pertama setelah usia 30 tahun atau belum pernah hamil. Semakin dini menarke, semakin besar resiko menderita kanker payudara. Resiko menderita kanker payudara ialah 2-4 kali lebih besar pada perempuan yang mengalami menarke sebelum usia 12 tahun. Demikian pula halnya dengan menopause ataupun kehamilan pertama. Semakin lambat menopause dan kehamilan pertama, semakin besar resiko menderita kanker payudara
7. Pemakaian pil KB atau terapi sulih estrogen. Pil KB bisa sedikit meningkatkan resiko terjadinya kanker payudara, yang tergantung kepada usia, lamanya pemakaian dan faktor lainnya. Belum diketahui berapa usang imbas pil akan tetap ada setelah pemakaian pil dihentikan. Terapi sulih estrogen yang dijalani selama lebih dari 5 tahun sepertinya juga sedikit meningkatkan resiko kanker payudara dan resikonya meningkat jikalau pemakaiannya lebih lama.
8.Obesitas pasca menopause. Obesitas sebagai faktor resiko kanker payudara masih diperdebatkan. Beberapa penelitian menyebutkan obesitas sebagai faktor resiko kanker payudara kemungkinan lantaran tingginya kadar estrogen pada perempuan yang obes. Pemakaian alkohol. Pemakaian alkoloh lebih dari 1-2 gelas/hari bisa meningkatkan resiko terjadinya kanker payudara.
9.Bahan kimia. Beberapa penelitian telah menyebutkan pemaparan materi kimia yang ibarat estrogen (yang terdapat di dalam pestisida dan produk industri lainnya) mungkin meningkatkan resiko terjadinya kanker payudara.
10. DES (dietilstilbestrol). Wanita yang mengkonsumsi DES untuk mencegah keguguran mempunyai resiko tinggi menderita kanker payudara.
11.Penyinaran. Pemaparan terhadap penyinaran (terutama penyinaran pada dada), pada masa kanak-kanak bisa meningkatkan resiko terjadinya kanker payudara.
12.Faktor resiko lainnya. Beberapa penelitian memperlihatkan bahwa kanker rahim, ovarium dan kanker usus besar serta adanya riwayat kanker dalam keluarga bisa meningkatkan resiko terjadinya kanker payudara.
GEJALA
Gejala awal berupa sebuah benjolan yang biasanya dirasakan berbeda dari jaringan payudara di sekitarnya, tidak menjadikan nyeri dan biasanya mempunyai pinggiran yang tidak teratur.
Pada stadium awal, jikalau didorong oleh jari tangan, benjolan bisa digerakkan dengan gampang di bawah kulit. Pada stadium lanjut, benjolan biasanya menempel pada dinding dada atau kulit di sekitarnya.
Pada stadium awal, jikalau didorong oleh jari tangan, benjolan bisa digerakkan dengan gampang di bawah kulit. Pada stadium lanjut, benjolan biasanya menempel pada dinding dada atau kulit di sekitarnya.
Pada kanker stadium lanjut, bisa terbentuk benjolan yang membengkak atau borok di kulit payudara. Kadang kulit diatas benjolan mengkerut dan tampak mirip kulit jeruk.
Gejala lainnya yang mungkin ditemukan:
- - Benjolan atau massa di ketiak
- - Perubahan ukuran atau bentuk payudara
- - Keluar cairan yang asing dari puting susu (biasanya berdarah atau berwarna kuning hingga hijau, mungkin juga bernanah)
- - Perubahan pada warna atau tekstur kulit pada payudara, puting susu maupun areola (daerah berwana coklat renta di sekeliling puting susu)
- - Payudara tampak kemerahan
- - Kulit di sekitar puting susu bersisik
- - Puting susu tertarik ke dalam atau terasa gatal
- - Nyeri payudara atau pembengkakan salah satu payudara .
Pada stadium lanjut bisa timbul nyeri tulang, penurunan berat badan, pembengkakan lengan atau ulserasi kulit.
PenyaringanKanker pada stadium awal jarang menjadikan gejala, lantaran itu sangat penting untuk melaksanakan penyaringan. Beberapa mekanisme yang digunakan untuk penyaringan kanker payudara:
1.SADARI (Pemeriksaan Payudara Sendiri).
Jika SADARI dilakukan secara rutin, seorang perempuan akan sanggup menemukan benjolan pada stadium dini. Sebaiknya SADARI dilakukan pada waktu yang sama setiap bulan. Bagi perempuan yang masih mengalami menstruasi, waktu yang paling tepat untuk melaksanakan SADARI ialah 7-10 hari setelah hari 1 menstruasi. Bagi perempuan pasca menopause, SADARI bisa dilakukan kapan saja, tetapi secara rutin dilakuka setiap bulan (misalnya setiap awal bulan).
2. Mammografi.
Pada mammografi digunakan sinar X takaran rendah untuk menemukan kawasan yang asing pada payudara. Para hebat menganjurkan kepada setiap perempuan yang berusia diatas 40 tahun untuk melaksanakan mammogram secara rutin setiap 1-2 tahun dan pada usia 50 tahun keatas mammogarm dilakukan sekali/tahun.
3.USG payudara.
USG digunakan untuk membedakan kista (kantung berisi cairan) dengan benjolan padat.
4.Termografi.
Pada termografi digunakan suhu untuk menemukan kelainan pada payudara.
DIAGNOSA
DIAGNOSA
Diagnosis ditegakkan menurut gejala, hasil investigasi fisik dan hasil investigasi berikut:
- Biopsi (pengambilan teladan jaringan payudara untuk diperiksa dengan mikroskop)
- Rontgen dada
- Pemeriksaan darah untuk menilai fungsi hati dan penyebaran kanker
- Skening tulang (dilakukan jikalau tumornya besar atau ditemukan pembesaran kelenjar getah bening)
- Mammografi
- USG payudara.
Staging (Penentuan Stadium Kanker)
Penentuan stadium kanker penting sebagai panduan pengobatan, follow-up dan menentukan prognosis. Staging kanker payudara (American Joint Committee on Cancer):
- - Stadium 0 : Kanker in situ dimana sel-sel kanker berada pada tempatnya di dalam jaringan payudara yang normal
- - Stadium I : Tumor dengan garis tengah kurang dari 2 cm dan belum menyebar keluar payudara
- - Stadium IIA : Tumor dengan garis tengah 2-5 cm dan belum menyebar ke kelenjar getah bening ketiak atau tumor dengan garis tengah kurang dari 2 cm tetapi sudah menyebar ke kelenjar getah bening ketiak
- - Stadium IIB : Tumor dengan garis tengah lebih besar dari 5 cm dan belum menyebar ke kelenjar getah bening ketiak atau tumor dengan garis tengah 2-5 cm tetapi sudah menyebar ke kelenjar getah bening ketiak
- - Stadium IIIA : Tumor dengan garis tengah kurang dari 5 cm dan sudah menyebar ke kelenjar getah bening ketiak disertai perlengketan satu sama lain atau perlengketah ke struktur lainnya; atau tumor dengan garis tengah lebih dari 5 cm dan sudah menyebar ke kelenjar getah bening ketiak
- - Stadium IIIB : Tumor telah menyusup keluar payudara, yaitu ke dalam kulit payudara atau ke dinding dada atau telah menyebar ke kelenjar getah bening di dalam dinding dada dan tulang dada
- - Stadium IV : Tumor telah menyebar keluar kawasan payudara dan dinding dada, contohnya ke hati, tulang atau paru-paru.
Selain stadium kanker, terdapat faktor lain yang mempengaruhi jenis pengobatan dan prognosis: Jenis sel kanker ,Gambaran kanker , Respon kanker terhadap hormon
Kanker yang mempunyai reseptor estrogen tumbuh secara lebih lambat dan lebih sering ditemukan pada perempuan pasca menopause. Ada atau tidaknya gen penyebab kanker payudara.
PENGOBATAN
Kanker yang mempunyai reseptor estrogen tumbuh secara lebih lambat dan lebih sering ditemukan pada perempuan pasca menopause. Ada atau tidaknya gen penyebab kanker payudara.
PENGOBATAN
Biasanya pengobatan dimulai setelah dilakukan evaluasi secara menyeluruh terhadap kondisi penderita, yaitu sekitar 1 ahad atau lebih setelah biopsi. Pengobatannya terdiri dari pembedahan, terapi penyinaran, kemoterapi dan obat penghambat hormon.
Terapi penyinaran digunakan membunuh sel-sel kanker di tempat pengangkatan tumor dan kawasan sekitarnya, termasuk kelenjar getah bening.
Terapi penyinaran digunakan membunuh sel-sel kanker di tempat pengangkatan tumor dan kawasan sekitarnya, termasuk kelenjar getah bening.
Kemoterapi (kombinasi obat-obatan untuk membunuh sel-sel yang berkembanganbiak dengan cepat atau menekan perkembangbiakannya) dan obat-obat penghambat hormon (obat yang mempengaruhi kerja hormon yang menyokong pertumbuhan sel kanker) digunakan untuk menekan pertumbuhan sel kanker di seluruh tubuh.
Pengobatan untuk kanker payudara yang terlokalisir
Untuk kanker yang terbatas pada payudara, pengobatannya hampir selalu mencakup pembedahan (yang dilakukan segera setelah diagnosis ditegakkan) untuk mengangkat sebanyak mungkin tumor. Terdapat sejumlah pilihan pembedahan, pilihan utama ialah mastektomi (pengangkatan seluruh payudara) atau pembedahan breast-conserving (hanya mengangkat tumor dan jaringan normal di sekitarnya).
Untuk kanker yang terbatas pada payudara, pengobatannya hampir selalu mencakup pembedahan (yang dilakukan segera setelah diagnosis ditegakkan) untuk mengangkat sebanyak mungkin tumor. Terdapat sejumlah pilihan pembedahan, pilihan utama ialah mastektomi (pengangkatan seluruh payudara) atau pembedahan breast-conserving (hanya mengangkat tumor dan jaringan normal di sekitarnya).
Pembedahan breast-conserving
- Lumpektomi : pengangkatan tumor dan sejumlah kecil jaringan normal di sekitarnya
- Eksisi luas atau mastektomi parsial : pengangkatan tumor dan jaringan normal di sekitarnya yang lebih banyak
- Kuadrantektomi : pengangkatan seperempat pecahan payudara.
Pengangkatan tumor dan beberapa jaringan normal di sekitarnya mengatakan peluang terbaik untuk mencegah kambuhnya kanker. Keuntungan utama dari pembedahan breast-conserving ditambah terapi penyinaran ialah kosmetik. Biasanya imbas samping dari penyinaran tidak menjadikan nyeri dan berlangsung tidak lama. Kulit tampak merah atau melepuh.
Mastektomi
- Mastektomi simplek : seluruh jaringan payudara diangkat tetapi otot dibawah payudara dibiarkan utuh dan disisakan kulit yang cukup untuk menutup luka bekas operasi. Rekonstruksi payudara lebih gampang dilakukan jikalau otot dada dan jaringan lain dibawah payudara dibiarkan utuh.
Prosedur ini biasanya digunakan untuk mengobati kanker invasif yang telah menyebar luar ke dalam saluran air susu, lantaran jikalau dilakukan pembedahan breast-conserving, kanker sering kambuh. - Mastektomi simplek ditambah diseksi kelenjar getah bening atau modifikasi mastektomi radikal : seluruh jaringan payudara diangkat dengan menyisakan otot dan kulit, disertai pengangkatan kelenjar getah bening ketiak.
- Mastektomi radikal : seluruh payudara, otot dada dan jaringan lainnya diangkat. Terapi penyinaran yang dilakukan setelah pembedahan, akan sangat mengurangi resiko kambuhnya kanker pada dinding dada atau pada kelenjar getah bening di sekitarnya.
Ukuran tumor dan adanya sel-sel tumor di dalam kelenjar getah bening mempengaruhi pemakaian kemoterapi dan obat penghambat hormon.
Beberapa hebat percaya bahwa tumor yang garis tengahnya lebih kecil dari 1,3 cm bisa diatasi dengan pembedahan saja. Jika garis tengah tumor lebih besar dari 5 cm, setelah pembedahan biasanya diberikan kemoterapi. Jika garis tengah tumor lebih besar dari 7,6 cm, kemoterapi biasanya diberikan sebelum pembedahan.
Penderita karsinoma lobuler in situ bisa tetap berada dalam pengawasan ketat dan tidak menjalani pengobatan atau segera menjalani mastektomi bilateral (pengangkatan kedua payudara). Hanya 25% karsinoma lobuler yang berkembang menjadi kanker invasif sehingga banyak penderita yang menentukan untuk tidak menjalani pengobatan.
Jika penderita menentukan untuk menjalani pengobatan, maka dilakukan mastektomi bilateral lantaran kanker tidak selalu tumbuh pada payudara yang sama dengan karsinoma lobuler. Jika penderita menginginkan pengobatan selain mastektomi, maka diberikan obat penghambat hormon yaitu tamoxifen.
Setelah menjalani mastektomi simplek, kebanyakan penderita karsinoma duktal in situ tidak pernah mengalami kekambuhan. Banyak juga penderita yang menjalani lumpektomi, kadang dikombinasi dengan terapi penyinaran.
Kanker payudara inflamatoir ialah kanker yang sangat serius meskipun jarang terjadi. Payudara tampak mirip terinfeksi, teraba hangat, merah dan membengkak. Pengobatannya terdiri dari kemoterapi dan terapi penyinaran.
Rekonstrusi payudara
Untuk rekonstruksi payudara bisa digunakan implan silikon atau salin maupun jaringan yang diambil dari pecahan tubuh lainnya. Rekonstruksi bisa dilakukan bersamaan dengan mastektomi atau bisa juga dilakukan di kemudian hari.
Akhir-akhir ini keamanan pemakaian silikon telah dipertanyakan. Silikon kadang merembes dari kantongnya sehingga implan menjadi keras, menjadikan nyeri dan bentuknya berubah. Selain itu, silikon kadang masuk ke dalam laliran darah.
Kemoterapi & Obat Penghambat Hormon
Kemoterapi dan obat penghambat hormon seringkali diberikan segera setelah pembedahan dan dilanjutkan selama beberapa bulan atau tahun. Pengobatan ini menunda kembalinya kanker dan memperpanjang angka impian hidup penderita. Pemberian beberapa jenis kemoterapi lebih efektif dibandingkan dengan kemoterapi tunggal. Tetapi tanpa pembedahan maupun penyinara, obat-obat tersebut tidak sanggup menyembuhkan kanker payudara.
Efek samping dari kemoterapi bisa berupa mual, lelah, muntah, luka terbuka di verbal yang menjadikan nyeri atau kerontokan rambut yang sifatnya sementara.
Pada ketika ini muntah relatif jarang terjadi lantaran adanya obat ondansetron. Tanpa ondansetron, penderita akan muntah sebanyak 1-6 kali selama 1-3 hari setelah kemoterapi. Berat dan lamanya muntah bervariasi, tergantung kepada jenis kemoterapi yang digunakan dan penderita.
Selama beberapa bulan, penderita juga menjadi lebih peka terhadap infeksi dan perdarahan. Tetapi pada akhirnya imbas samping tersebut akan menghilang.
Selama beberapa bulan, penderita juga menjadi lebih peka terhadap infeksi dan perdarahan. Tetapi pada akhirnya imbas samping tersebut akan menghilang.
Tamoxifen ialah obat penghambat hormon yang bisa diberikan sebagai terapi lanjutan setelah pembedahan. Tamoxifen secara kimia bekerjasama dengan esrogen dan mempunyai beberapa imbas yang sama dengan terapisulih hormon (misalnya mengurangi resiko terjadinya osteoporosis dan penyakit jantung serta meningkatkan resiko terjadinya kanker rahim). Tetapi tamoxifen tidak mengurangi hot flashes ataupun merubah kekeringan vagina tanggapan menopause.
Pengobatan kanker payudara yang telah menyebarKanker payudara bisa menyebar ke banyak sekali pecahan tubuh. Bagian tubuh yang paling sering diserang ialah paru-paru, hati, tulang, kelenjar getah bening, otak dan kulit. Kanker muncul pada pecahan tubuh tersebut dalam waktu bertahun-tahun atau bahkan berpuluh-puluh tahun setelah kanker terdiagnosis dan diobati.
Penderita kanker payudara yang telah menyebar tetapi tidak memperlihatkan tanda-tanda biasanya tidak akan memperoleh keuntungan dari pengobatan. Akibatnya pengobatan seringkali ditunda hingga timbul tanda-tanda (misalnya nyeri) atau kanker mulai memburuk. Jika penderita mencicipi nyeri, diberikan obat penghambat hormon atau kemoterapi untuk menekan pertumbuhan sel kanker di seluruh tubuh. Tetapi jikalau kanker hanya ditemukan di tulang, maka dilakukan terapi penyinaran. Terapi penyinaran merupakan pengobatan yang paling efektif untuk kanker tulang dan kanker yang telah menyebar ke otak.
Obat penghambat hormon lebih sering diberikan kepada:
- - kanker yang didukung oleh estrogen
- - penderita yang tidak memperlihatkan tanda-tanda kanker selama lebih dari 2 tahun setelah terdiagnosis
- - kanker yang tidak terlalu mengancam jiwa penderita. Obat tersebut sangat efektif jikalau diberikan kepada penderita yang berusia 40 tahun dan masih mengalami menstruasi serta menghasilkan estrogen dalam jumlah besar atau kepada penderita yang 5 tahun kemudian mengalami menopause.
Tamoxifen mempunyai sedikit imbas samping sehngga merupakan obat pilihan pertama. Selain itu, untuk menghentikan pembentukan estrogen bisa dilakukan pembedahan untuk mengangkat ovarium (indung telur) atau terapi penyinaran untuk menghancurkan ovarium.
Jika kanker mulai menyebar kembali berbulan-bulan atau bertahun-tahun setelah pemberian obat penghambat hormon, maka digunakan obat penghambat hormon yang lain.
Aminoglutetimid ialah obat penghambat hormon yang banyak digunakan untuk mengatasi rasa nyeri tanggapan kanker di dalam tulang. Hydrocortisone (suatu hormon steroid) biasanya diberikan pada ketika yang bersamaan, lantaran aminoglutetimid menekan pembentukan hydrocortisone alami oleh tubuh.
Kemoterapi yang paling efektif ialah cyclophosphamide, doxorubicin, paclitaxel, dosetaxel, vinorelbin dan mitomycin C. Obat-obat ini seringkali digunakan sebagai tambahan pada pemberian obat penghambat hormon.
PROGNOSISStadium klinis dari kanker payudara merupakan indikator terbaik untuk menentukan prognosis penyakit ini. Angka kelangsungan hidup 5 tahun pada penderita kanker payudara yang telah menjalani pengobatan yang sesuai mendekati:
- - 95% untuk stadium 0
- - 88% untuk stadium I
- - 66% untuk stadium II
- - 36% untuk stadium III
- - 7% untuk stadium IV.
PENCEGAHAN
Banyak faktor resiko yang tidak sanggup dikendalikan. Beberapa hebat diet dan hebat kanker percaya bahwa perubahan diet dan gaya hidup secara umum bisa mengurangi angka kejadian kanker.
Diusahakan untuk melaksanakan diagnosis dini lantaran kanker payudara lebih gampang diobati dan bisa disembhan jikalau masih pada stadium dini. SADARI, pemeriksan payudara secara klinis dan mammografi sebagai mekanisme penyaringan merupakan 3 alat untuk mendeteksi kanker secara dini.
Diusahakan untuk melaksanakan diagnosis dini lantaran kanker payudara lebih gampang diobati dan bisa disembhan jikalau masih pada stadium dini. SADARI, pemeriksan payudara secara klinis dan mammografi sebagai mekanisme penyaringan merupakan 3 alat untuk mendeteksi kanker secara dini.
Penelitian terakhir telah menyebutkan 2 macam obat yang terbukti bisa mengurangi resiko kanker payudara, yaitu tamoksifen dan raloksifen. Keduanya ialah anti estrogen di dalam jaringan payudara. Tamoksifen telah banyak digunakan untuk mencegah kekambuhan pada penderita yang telah menjalani pengobatan untuk kanker payudara. Obat ini bisa digunakan pada perempuan yang mempunyai resiko sangat tinggi.
Mastektomi pencegahan ialah pembedahan untuk mengangkat salah satu atau kedua payudara dan merupakan pilihan untuk mencegah kanker payudara pada perempuan yang mempunyai resiko sangat tinggi (misalnya perempuan yang salah satu payudaranya telah diangkat lantaran kanker, perempuan yang mempunyai riwayat keluarga yang menderita kanker payudara dan perempuan yang mempunyai gen p53, BRCA1 atauk BRCA 2).
Penyakit Payudara Fibrokista
DEFINISI
Penyakit Payudara Fibrokista ialah suatu keadaan yang terdiri dari nyeri, kista dan benjolan jinak pada payudara.
Sebetulnya pemakaian istilah penyakit disini kurang tepat lantaran keadaan ini bukan merupakan suatu penyakit. Keadaan tersebut sangat sering ditemukan pada payudara yang normal dan merupakan variasi normal.
Perubahan fibrokista merupakan penyebab tersering dari benjolan payudara pada perempuan yang berusia 30-50 tahun. Perubahan fibrokista bukan merupakan keganasan. Minimal 60% perempuan selama masa reproduktifnya mempunyai benjolan payudara sebagai tanggapan dari perubahan fibrokista.
PENYEBAB
Penyebabnya bekerjasama dengan respon jaringan payudara terhadap perubahan kadar estrogen dan progesteron yang terjadi setiap bulan selama masa reproduktif wanita. Setiap bulan selama 1 siklus menstruasi, jaringan payudara membengkak dan kembali normal.
Rangsangan hormon terhadap jaringan payudara menimbulkan payudara menahan air serta kelenjar susu dan salurannya melebar. Pada ketika ini payudara terasa membengkak, nyeri dan mempunyai benjolan Setelah menstruasi, biasanya pembengkakan payudara berkurang adan payudara tidak terlalu nyeri dan tidak mempunyai benjolan. Karena itu ketika terbaik untuk untuk menilik payudara ialah pada 7-10 hari setelah menstruasi (ketika jaringan payudara dalam keadaan normal).
Biasanya perubahan fibrokista terjadi pada kedua payudara dan lebih jarang ditemukan pada perempuan yang menggunakan pil KB.
Faktor resiko terjadinya perubahan fibrokista ialah riwayat keluarga dengan keadaan serupa dan diet (misalnya asupan lemak dan kafein yang berlebihan).
GEJALA
Gejalanya bisa berupa: benjolan padat dengan bentuk yang tidak teratur. nyeri payudara yang sifatnya menetap atau hilang-timbul payudara terasa penuh nyeri tumpul dan berat pembengkakan dan nyeri tekan sebelum menstruasi nyeri payudara berkurang setiap selesai menstruasi.
Gejalanya bisa ringan atau berat dan mencapai puncaknya sesaat sebelum menstruasi serta menghilang segera setelah menstruasi.
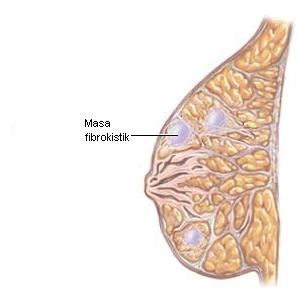
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik. Pada investigasi payudara akan teraba massa yang bisa digerakkan, bentuknya baisanya bulat dengan permukaan yang licin .
Pemeriksaan yang biasa dilakukan adalah;
- Mammografi
- USG payudara.
PENGOBATAN
Jika benjolan tetap ada, mungkin perlu dilakukan biopsi (pengangkatan jaringan untuk diperiksa dengan mikroskop).
Untuk mengurangi nyeri, sebaiknya penderita tidak mengkonsumsi kopi, teh, coklat dan minuman ringan. Selain itu bisa digunakan obat pereda nyeri.
Rasa nyeri juga bisa dikurangi dengan kompres hangat dan pemakaian BH yang tepat.
Kadang diberikan vitamin E.
Untuk mengurangi tanda-tanda bisa diberikan pil KB. Pada kasus yang berat kadang diberikan danazol.
Kadang benjolan harus diangkat melalui pembedahan. /medicastore
Kadang benjolan harus diangkat melalui pembedahan. /medicastore
Penyakit Paget Pada Puting Susu
Penyakit Paget Pada Puting Susu ialah homogen kanker payudara yang pertama kali muncul sebagai luka terbuka pada puting susu yang berkeropeng dan bersisik atau sebagai cairan yang keluar dari puting susu.
Penyakit Paget jarang terjadi dan hanya mencakup 1% dari semua kanker payudara. Biasanya terjadi pada wantia yang berusia 50 tahun.
PENYEBAB
Penyebabnya tidak diketahui. Pada penyakit Paget, tumor mulai tumbuh di dalam saluran air susu pada puting susu.
GEJALA
Kulit pada puting susu dan areola (daerah berwarna coklat di sekelilling puting susu) tampak merah dan meradang serta membentuk keropeng dan borok, juga mengalami perdarahan. Luka terbuka pada puting susu ini tidak sembuh-sembuh dan disertai gatal-gatal dan perih, biasanya unilateral (hanya satu puting susu yang terkena).
Puting susu tertarik ke dalam dan mungkin akan keluar cairan dari puting susu. Pada payudara bisa ditemukan benjolan atau mungkin juga tidak ada benjolan.

DIAGNOSA
Gambarannya ibarat eksim, dermatitis atau psoriasis, lantaran itu untuk membedakan penyakit Paget dari beberapa penyakit tersebut dilakukan investigasi berikut:
- Biopsi kulit dan jaringan payudara di bawahnya
- Sitologi kerokan kulit
- Mammogram.
PENGOBATAN
Jika kanker hanya ditemukan pada puting susu dan tidak ditemukan pada payudara, maka dilakukan pengangkatan puting susu dan jaringan di sekitarnya atau dilakukan terapi penyinaran.
Jika ditemukan suatu massa jauh di dalam payudara, maka dipertimbangkan untuk menjalani terapi pembedahan, penyinaran dan kemoterapi.
Pembedahan merupakan pengobatan yang utama pada penyakit Paget. Mastektomi (pengangkatan payudara) dilakukan jikalau kankernya luas atau telah menyebar keluar dari puting susu. Jika kankernya terletak di akrab puting susu dan hanya melibatkan sejumlah kecil kawasan dibawahnya, maka dilakukan pembedahan breast-conserving (menyisakan jaringan payudara sebanyak mungkin). Kaprikornus yang diangkat hanya puting susu, areola dan jaringan dibawahnya serta sebagian kecil jaringan normal di sekitarnya.
Pada beberapa penderita, perlu dilakukan pengobatan lanjutan yang bisa berupa kemoterapi, obat penghambat hormon (tamoxifen) maupun terapi penyinaran. Setelah menjalani pembedahan breast-conserving biasanya dianjurkan untuk menjalani terapi penyinaran terhadap jaringan payudara yang tersisa. Pada kemoterapi digunakan obat anti-kanker untuk menghancurkan sel-sel kanker. (medscape)
Mastalgia : Payudara nyeri sekali..
DEFINISI
Mastalgia ialah nyeri payudara.
Nyeri payudara dibagi ke dalam 2 kelompok:
Mastalgia siklik : bekerjasama dengan menstruasi
Mastalgia non-siklik : tidak bekerjasama dengan menstruasi dan bisa berasal dari payudara maupun struktur di sekitar payudara (misalnya otot atau persendian).
PENYEBAB
Jenis mastalgia yang paling sering ditemukan ialah mastalgia siklik yang terjadi tanggapan perubahan hormonal. Beberapa perempuan mencicipi nyeri payudara di sekitar masa ovulasi (pelepasan sel telur) yang terus berlanjut hingga masa menstruasi tiba. Nyeri bisa hanya dirasakan di salah satu payudara atau bisa juga menjalar ke ketiak.
Nyeri pada mastalgia non-siklik biasanya terus menerus ada dan hanya pada lokasi tertentu di payudara. Penyebabnya bisa berupa:
- Cedera atau benturan pada payudara
- Nyeri artritik di dalam rongga dada dan leher yang menjalar ke payudara
- Kehamilan
- Menyusui M
- enjelang menopause
- Terapi estrogen
- Infeksi payudara
- Menjelang pubertas
- Obat-obatan (misalnya digitalis, aldomet, aldakton, anadrol dan klorpromazin)
- Alkoholik disertai kerusakan hati
- Zat tertentu di dalam makanan atau minuman (misalnya metilsantin yang terkandung di dalam kopi) Kanker payudara (tetapi tidak setiap nyeri pada payudara merupakan menandakan dari kanker payudara).
GEJALA
Payudara terasa nyeri atau nyeri timbul bila payudara ditekan. Nyeri bisa dirasakan pada salah satu ataupun kedua payudara, nyerinya bisa menyebar atau terlokalisir.

DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
Jika pada investigasi payudara ditemukan adanya benjolan, maka dilakukan investigasi berikut:
Jika pada investigasi payudara ditemukan adanya benjolan, maka dilakukan investigasi berikut:
- Mammogram USG payudara
- Biopsi jaringan payudara.
PENGOBATAN
Mastalgia siklik
- Diuretik
- EPO (evening primrose oil, takaran 3 gram/hari) EPO mengandung asam lemak tak jenuh ganda dan bisa menormalkan kandungan asam lemak pada penderita mastalgia siklik.
- Pil KB
- Progesteron
- Tamoxifen -Tamoxifen ialah suatu anti estrogen yang digunakan untuk mengobati atau mencegah kanker payudara. Obat ini efektif dalam mengurangi mastalgia.
- Viteks (Vitex agnus-castus, takaran 40 mg/hari) -Viteks sanggup menyeimbangkan kadar hormon pada penderita mastalgia siklik dan sindroma premenstruasi.
- Obat lainnya yang juga digunakan ialah danazol dan bromocriptine.
Pengobatan untuk mastitis non-siklik tergantung kepada penyebabnya. Cedera pada permukaan payudara yang memperlihatkan adanya infeksi diobati dengan antibiotik.
Untuk kedua jenis mastitis bisa dilakukan pengobatan berikut:
- Gunakan BH yang nyaman dan pas. Hal ini sangat penting jikalau penderita melaksanakan olah raga berat. BH yang pas bisa mengurangi nyeri secara drastis.
- Kurangi asupan lemak jenuh dan garam
- Vitamin E (400-800 unit/hari)
- Kurangi asupan kopi, teh dan coklat
- Obat pereda nyeri yang dijual bebas. Kebanyakan nyeri bersifat ringan dan menghilang dengan sendirinya dalam waktu beberapa bulan atau tahun. /medicastore/ADAM
Kista Payudara
Kista Payudara ialah kantung berisi cairan yang ditemukan di dalam payudara.
PENYEBAB
Penyebabnya tidak diketahui, kemungkinan melibatkan cedera payudara yang ringan.
Kista paling banyak ditemukan pada perempuan menjelang masa menopause. Tetapi kista sanggup terjadi pada perempuan pasca menopause, terutama jikalau mereka menjalni terapi sulih hormon.
GEJALA
Kista kadang menimbulkan nyeri payudara.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
Kista teraba licin, bisa digerakkan, berbatas tegas dan kadang nyeri bila ditekan.
Kista teraba licin, bisa digerakkan, berbatas tegas dan kadang nyeri bila ditekan.
Pemeriksaan yang biasa dilakukan untuk memastikan adanya kista payudara adalah:
- Mammografi
- USG payudara.
PENGOBATAN
Untuk mengurangi nyeri, cairan dari dalam kista bisa diambil dengan menggunakan jarum. Jika cairan tersebut mengandung darah, berwarna coklat atau keruh, atau kembali terkumpul dalam waktu 12 ahad setelah cairan diambil, maka seluruh kista harus dibuang melalui pembedahan lantaran kemungkinan bisa terjadi keganasan pada dinding kista. /medicastore
Infeksi & Abses Payudara (Mastitis)
DEFINISI
Infeksi Payudara (Mastitis) ialah suatu infeksi pada jaringan payudara. Pada infeksi yang berat atau tidak diobati, bisa terbentuk bisul payudara (penimbunan nanah di dalam payudara).
PENYEBAB
Infeksi payudara biasanya disebabkan oleh basil yang banyak ditemukan pada kulit yang normal (Staphylococcus aureus). Bakteri seringkali berasal dari verbal bayi dan masuk ke dalam saluran air susu melalui sobekan atau retakan di kulit (biasanya pada puting susu).
Mastitis biasanya terjadi pada perempuan yang menyusui dan paling sering terjadi dalam waktu 1-3 bulan setelah melahirkan. Sekitar 1-3% perempuan menyusui mengalami mastitis pada beberapa ahad pertama setelah melahirkan.
Pada perempuan pasca menopause, infeksi payudara bekerjasama dengan peradangan menahun dari saluran air susu yang terletak di bawah puting susu. Perubahan hormonal di dalam tubuh perempuan menimbulkan penyumbatan saluran air susu oleh sel-sel kulit yang mati. Saluran yang tersumbat ini menimbulkan payudara lebih gampang mengalami infeksi.
GEJALA
Gejalanya berupa:
- nyeri payudara
- benjolan pada payudara
- pembengkakan salah satu payudara
- jaringan payudara membengkak, nyeri bila ditekan, kemerahan dan teraba hangat
- nipple discharge (keluar cairan dari puting susu, bisa mengandung nanah)
- gatal-gatal
- pembesaran kelenjar getah bening ketiak pada sisi yang sama dengan payudara yang terkena
- demam.

DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
Jika tidak sedang menyusui, bisa dilakukan mammografi atau biopsi payudara.
Jika tidak sedang menyusui, bisa dilakukan mammografi atau biopsi payudara.
PENGOBATAN
Dilakukan pengompresan hangat pada payudara selama 15-20 menit, 4 kali/hari. Diberikan antibiotik dan untuk mencegah pembengkakan, sebaiknya dilakukan pemijatan dan pemompaan air susu pada payudara yang terkena.
Jika terjadi abses, biasanya dilakukan penyayatan dan pembuangan nanah, serta dianjurkan untuk berhenti menyusui.
Untuk mengurangi nyeri bisa diberikan obat pereda nyeri (misalnya acetaminophen atau ibuprofen). Kedua obat tersebut kondusif untuk ibu menyusui dan bayinya.
PENCEGAHAN
Untuk mencegah terjadinya mastitis bisa dilakukan beberapa tindakan berikut:
Menyusui secara bergantian payudara kiri dan kanan Untuk mencegah pembengkakan dan penyumbatan saluran, kosongkan payudara dengan cara memompanya Gunakan teknik menyusui yang baik dan benar untuk mencegah robekan/luka pada puting susu Minum banyak cairan Menjaga kebersihan puting susu Mencuci tangan sebelum dan setelah menyusui. /medicastore
Menyusui secara bergantian payudara kiri dan kanan Untuk mencegah pembengkakan dan penyumbatan saluran, kosongkan payudara dengan cara memompanya Gunakan teknik menyusui yang baik dan benar untuk mencegah robekan/luka pada puting susu Minum banyak cairan Menjaga kebersihan puting susu Mencuci tangan sebelum dan setelah menyusui. /medicastore
Fibroadenoma : benjolan pada payudara
DEFINISI
Fibroadenoma ialah benjolan padat yang kecil dan jinak pada payudara yang teridiri dari jaringan kelenjar dan fibrosa.
Benjolan ini biasanya ditemukan pada perempuan muda, seringkali ditemukan pada remaja putri.
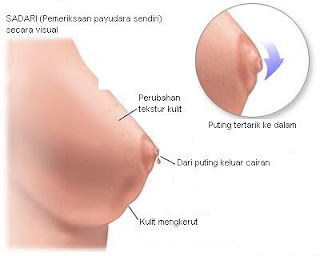
PENYEBAB
Penyebabnya tidak diketahui.
GEJALA
Benjolan gampang digerakkan, batasnya terperinci dan bisa dirasakan pada SADARI (Pemeriksaan Payudara Sendiri). Teraba kenyal lantaran mengandung kolagen (serat protein yan gkuat yang ditemukan di dalam tulang rawan, urat daging dan kulit).
SADARI (Pemeriksaan Payudara Sendiri)
- Berdiri di depan cermin, perhatikan payudara. Dalam keadaan normal, ukuran payudara kiri dan kanan sedikit berbeda. Perhatikan perubahan perbedaan ukuran antara payudara kiri dan kanan dan perubahan pada puting susu (misalnya tertarik ke dalam) atau keluarnya cairan dari puting susu. Perhatikan apakah kulit pada puting susu berkerut.
- Masih berdiri di depan cermin, kedua telapak tangan diletakkan di belakang kepala dan kedua tangan ditarik ke belakang. Dengan posisi mirip ini maka akan lebih gampang untuk menemukan perubahan kecil tanggapan kanker. Perhatikan perubahan bentuk dan kontur payudara, terutama pada payudara pecahan bawah.
- Kedua tangan di letakkan di pinggang dan tubuh agak condong ke arah cermin, tekan pundak dan sikut ke arah depan. Perhatikan perubahan ukuran dan kontur payudara.
- Angkat lengan kiri. Dengan menggunakan 3 atau 4 jari tangan kanan, telusuri payudara kiri. Gerakkan jari-jari tangan secara memutar (membentuk lingkaran kecil) di sekeliling payudara, mulai dari tepi luar payudara kemudian bergerak ke arah dalam hingga ke puting susu. Tekan secara perlahan, rasakan setiap benjolan atau massa di bawah kulit. Lakukan hal yang sama terhadap payudara kanan dengan cara mengangkat lengan kanan dan memeriksanya dengan tangan kiri. Perhatikan juga kawasan antara kedua payudara dan ketiak.
- Tekan puting susu secara perlahan dan perhatikan apakah keluar cairan dari puting susu. Lakukan hal ini secara bergantian pada payudara kiri dan kanan.
- Berbaring terlentang dengan bantal yang diletakkan di bawah pundak kiri dan lengan kiri ditarik ke atas. Telusuri payudara kiri dengan menggunakan jari-jari tangan kanan. Dengan posisi mirip ini, payudara akan mendatar dan memudahkan pemeriksaan.
Lakukan hal yang sama terhadap payudara kanan dengan meletakkan bantal di bawah pundak kanan dan mengangkat lengan kanan, dan penelusuran payudara dilakukan oleh jari-jari tangan kiri. Pemeriksaan no. 4 dan 5 akan lebih gampang dilakukan ketika mandi lantaran dalam keadaan berair tangan lebih gampang digerakkan dan kulit lebih licin.
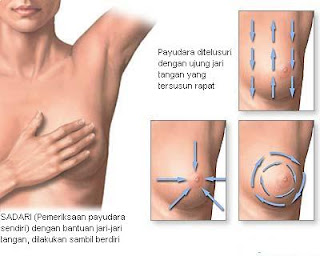

DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil pemeriksaa fisik. Benjolan cenderung berbentuk bulat dan mempunyai pinggiran yang sanggup dibedakan dengan jaringan payudara di sekitarnya, sehingga seringkali teraba mirip ada kelereng di dalam jaringan payudara.
Untuk membantu menegakkan diagnosa biasanya dilakukan aspirasi jarum atau biopsi.
Untuk membantu menegakkan diagnosa biasanya dilakukan aspirasi jarum atau biopsi.
PENGOBATAN
Fibroadenoma seringkali berhenti tumbuh atau bahkan mengecil dengan sendirinya. Pada kasus mirip ini, tumor biasanya tidak diangkat.Jika fibroadenoma terus membesar, maka harus dibuang melalui pembedahan.
Nipple Discharge : cairan keluar dari puting susu
DEFINISI
Nipple Discharge ialah cairan yang keluar dari puting susu.
Sekitar 20% perempuan mengeluarkan cairan yang ibarat susu atau cairan jernih secara spontan. Ketika melaksanakan SADARI (Pemeriksaan Payudara Sendiri), akan keluar cairan dari payudara pada 50-60% perempuan kulit putih dan perempuan kulit hitam, serta 40% perempuan Asia-Amerika.
Sekitar 20% perempuan mengeluarkan cairan yang ibarat susu atau cairan jernih secara spontan. Ketika melaksanakan SADARI (Pemeriksaan Payudara Sendiri), akan keluar cairan dari payudara pada 50-60% perempuan kulit putih dan perempuan kulit hitam, serta 40% perempuan Asia-Amerika.
PENYEBAB
Penyebabnya bisa berupa:
- Abses payudara (paling sering ditemukan pada perempuan menyusui)
- Cedera pada payudara
- Obat-obatan (misalnya simetidin, metildopa, metoklopramid, pil KB, fenotiazin, reserpin, antidepresi trisiklik atau verapamil)
- Prolaktioma (tumor di dalam otak yang menghasilkan prolaktin). Prolaktin ialah hormon yang dihasilkan oleh kelenjar hipofisa, yang memicu pertumbuhan kelenjar susu dan pembentukan air susu.
- Papiloma intraduktal (tumor jinak yang tumbuh di dalam saluran payudara)
- Ektasia duktus (pelebaran dan pengerasan saluran payudara tanggapan penuaan dan kerusakan).
Nipple discharge yang bukan lantaran keganasan, hampir separuhnya disebabkan oleh papiloma dan sisanya disebabkan oleh perubahan fibrokista atau ektasia duktus. Nipple discharge yang merupakan keganasan hanya sekitar 10% dan hampir selalu unilateral.
GEJALA
Cairan yang mirip susu (keruh, berwarna keputihan, encer dan tidak lengket) ialah jenis cairan yang paling sering ditemukan dan kebanyakan disebabkan oleh laktasi (pembentukan air susu) atau menigkatnya mekanisme perangsangan puting susu tanggapan sentuhan, pengisapan atau iritasi pakaian selama melaksanakan olah raga atau kegiatan lainnya.
Jika cairannya mengandung darah atau encer (serosa) penyebabnya ialah papiloma atau infeksi.
Biasanya cairan yang jernih, mirip susu, kuning atau hijau, dan keluar dari kedua puting susu, bukan merupakan menandakan dari kanker payudara. Cairan yang mengandung darah atau encer, terutama jikalau hanya keluar dari salah satu puting susu, merupakan cairan yang abnormal; tetapi hanya sekitar 10% cairan asing yang bersifat ganas.
Cairan dari puting susu perlu menerima perhatian khusus jika:
- Berwarna kemerahan atau encer disertai warna merah, pink atau coklat
- Lengket dan warnanya bening atau berwarna coklat hingga hitam (mengkilat)
- Keluar secara impulsif tanpa harus memijat puting susu
- Sifatnya menetap
- Hanya keluar dari salah satu puting susu (unilateral)
- Cairan selain air susu.

DIAGNOSA
Pemeriksaan diagnostik untuk nipple discharge meliputi:
- Biopsi payudara (jika ditemukan benjolan)
- Sitologi cairan CT scan kepala (untuk mencari tumor hipofisa)
- Mammografi
- Kadar prolaktin serum
- Transillumination
- USG payudara
- Galaktogram atau duktogram (untuk membantu menemukan papiloma intraduktal).
PENGOBATAN
Pengobatan standar untuk nipple discharge yang tidak dipengaruhi oleh hormon ialah pemotongan saluarn. Pemotongan saluran biasanya dilakukan dengan pembiusan lokal dan prosedurnya dilakukan melalui sayatan kecil di kawasan areola (daerah berwarna kecoklatan yang mengelilingi puting susu). /medicatore
Dismenore : kram rahim & nyeri selama mens, kenapa?
 DEFINISI
DEFINISI Dismenore ialah nyeri perut yang berasal dari kram rahim dan terjadi selama menstruasi.
PENYEBAB
Disebut dismenore primer jikalau tidak ditemukan penyebab yang mendasarinya dan dismenore sekunder jikalau penyebabnya ialah kelainan kandungan.
Dismenore primer sering terjadi, kemungkinan lebih dari 50% perempuan mengalaminya dan 15% diantaranya mengalami nyeri yang hebat. Biasanya dismenore primer timbul pada masa remaja, yaitu sekitar 2-3 tahun setelah menstruasi pertama.
Nyeri pada dismenore primer diduga berasal dari kontraksi rahim yang dirangsang oleh prostaglandin. Nyeri dirasakan semakin hebat ketika bekuan atau potongan jaringan dari lapisan rahim melewati serviks (leher rahim), terutama jikalau saluran serviksnya sempit.
Faktor lainnya yang bisa memperburuk dismenore adalah:
- rahim yang menghadap ke belakang (retroversi)
- kurang berolah raga
- stres psikis atau stres sosial.
Pertambahan umur dan kehamilan akan menimbulkan menghilangnya dismenore primer. Hal ini diduga terjadi lantaran adanya kemunduran saraf rahim tanggapan penuaan dan hilangnya sebagian saraf pada selesai kehamilan.
Perbedaan beratnya nyeri tergantung kepada kadar prostaglandin. Wanita yang mengalami dismenore mempunyai kadar prostaglandin yang 5-13 kali lebih tinggi dibandingkan dengan perempuan yang tidak mengalami dismenore. Dismenore sangat mirip dengan nyeri yang dirasakan oleh perempuan hamil yang mendapatkan suntikan prostaglandin untuk merangsang persalinan.
Dismenore sekunder lebih jarang ditemukan dan terjadi pada 25% perempuan yang mengalami dismenore. Penyebab dari dismenore sekunder adalah:
- Endometriosis
- Fibroid
- Adenomiosis
- Peradangan tuba falopii
- Perlengketan asing antara organ di dalam perut.
- Pemakaian IUD.
Dismenore sekunder seringkali mulai timbul pada usia 20 tahun.
GEJALA
Dismenore menimbulkan nyeri pada perut pecahan bawah, yang bisa menjalar ke punggung pecahan bawah dan tungkai. Nyeri dirasakan sebagai kram yang hilang-timbul atau sebagai nyeri tumpul yang terus menerus ada.
Biasanya nyeri mulai timbul sesaat sebelum atau selama menstruasi, mencapai puncaknya dalam waktu 24 jam dan setelah 2 hari akan menghilang. Dismenore juga sering disertai oleh sakit kepala, mual, sembelit atau diare dan sering berkemih. Kadang hingga terjadi muntah.
DIAGNOSA
Diagnosis ditegakkan menurut tanda-tanda dan hasil investigasi fisik.
PENGOBATAN
Untuk mengurangi rasa nyeri bisa diberikan obat anti peradangan non-steroid (misalnya ibuprofen, naproxen dan asam mefenamat). Obat ini akan sangat efektif jikalau mulai diminum 2 hari sebelum menstruasi dan dilanjutkan hingga hari 1-2 menstruasi.
Selain dengan obat-obatan, rasa nyeri juga bisa dikurangi dengan:
- istirahat yang cukup
-olah raga yang teratur (terutama berjalan)
- pemijatan
- yoga
- orgasme pada kegiatan seksual
- kompres hangat di kawasan perut.
Untuk mengatasi mual dan muntah bisa diberikan obat anti mual, tetapi mual dan muntah biasanya menghilang jikalau kramnya telah teratasi. Gejala juga bisa dikurangi dengan istirahat yang cukup serta olah raga secara teratur.
Jika nyeri terus dirasakan dan mengganggu kegiatan sehari-hari, maka diberikan pil KB takaran rendah yang mengandung estrogen dan progesteron atau diberikan medroxiprogesteron. Pemberian kedua obat tersebut dimaksudkan untuk mencegah ovulasi (pelepasan sel telur) dan mengurangi pembentukan prostaglandin, yang selanjutnya akan mengurangi beratnya dismenore. Jika obat ini juga tidak efektif, maka dilakukan investigasi tambahan (misalnya laparoskopi).
Jika dismenore sangat berat bisa dilakukan ablasio endometrium, yaitu suatu mekanisme dimana lapisan rahim dibakar atau diuapkan dengan alat pemanas.
Pengobatan untuk dismenore sekunder tergantung kepada penyebabnya. /medicastore
Amenore, mengapa perempuan bisa tidak menstruasi?
DEFINISI Amenore ialah tidak terjadinya menstruasi. Jika menstruasi tidak pernah terjadi maka disebut amenore primer, jikalau menstruasi pernah terjadi tetapi kemudian berhenti selama 6 bulan atau lebih maka disebut amenore sekunder.
Amenore yang normal hanya terjadi sebelum masa pubertas, selama kehamilan, selama menyusui dan setelah menopause.
 PENYEBAB
PENYEBAB Amenore bisa terjadi tanggapan kelainan di otak, kelenjar hipofisa, kelenjar tiroid, kelenjar adrenal, ovarium (indung telur) maupun pecahan dari sistem reproduksi lainnya.
Dalam keadaan normal, hipotalamus (bagian dari otak yang terletak diatas kelenjar hipofisa) mengirimkan sinyal kepada kelenjar hipofisa untuk melepaskan hormon-hormon yang merangsang dilepaskannya sel telur oleh ovarium. Pada penyekit tertentu, pembentukan hormon hipofisa yang asing bisa menimbulkan terhambatnya pelepasan sel telur dan terganggunya serangkaian proses hormonal yang terlibat dalam terjadinya menstruasi.
Penyebab amenore primer: 

- Tertundanya menarke (menstruasi pertama)
- Kelainan bawaan pada sistem kelamin (misalnya tidak mempunyai rahim atau vagina, adanya sekat pada vagina, serviks yang sempit, lubang pada selaput yang menutupi vagina terlalu sempit/himen imperforata)
- Penurunan berat tubuh yang drastis (akibat kemiskinan, diet berlebihan, anoreksia nervosa, bulimia, dan lain lain)
- Kelainan bawaan pada sistem kelamin Kelainan kromosom (misalnya sindroma Turner atau sindroma Swyer) dimana sel hanya mengandung 1 kromosom X)
- Obesitas yang ekstrim
- Hipoglikemia
- Disgenesis gonad
- Hipogonadisme hipogonadotropik
- Sindroma feminisasi testis
- Hermafrodit sejati
- Penyakit menahun
- Kekurangan gizi
- Penyakit Cushing
- Fibrosis kistik
- Penyakit jantung bawaan (sianotik)
- Kraniofaringioma, tumor ovarium, tumor adrenal
- Hipotiroidisme Sindroma adrenogenital
- Sindroma Prader-Willi
- Penyakit ovarium polikista
- Hiperplasia adrenal kongenital
Penyebab amenore sekunder: 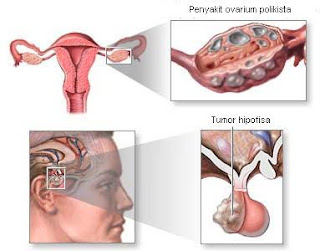

- Kehamilan Kecemasan akan kehamilan
- Penurunan berat tubuh yang drastis
- Olah raga yang hiperbola
- Lemak tubuh kurang dari 15-17%extreme
- Mengkonsumsi hormon tambahan
- Obesitas
- Stres emosional
- Menopause
- Kelainan endokrin (misalnya sindroma Cushing yang menghasilkan sejumlah besar hormon kortisol oleh kelenjar adrenal)
- Obat-obatan (misalnya busulfan, klorambusil, siklofosfamid, pil KB, fenotiazid)
- Prosedur dilatasi dan kuretase
- Kelainan pada rahim, mirip mola hidatidosa (tumor plasenta) dan sindrom Asherman (pembentukan jaringan parut pada lapisan rahim tanggapan infeksi atau pembedahan).
GEJALA
Gejalanya bervariasi, tergantung kepada penyebabnya.
Jika penyebabnya ialah kegagalan mengalami pubertas, maka tidak akan ditemukan tanda-tanda pubertas mirip pembesaran payudara, pertumbuhan rambut kemaluan dan rambut ketiak sert perubahan bentuk tubuh.
Jika penyebabnya ialah kehamilan, akan ditemukan morning sickness dan pembesaran perut. Jika penyebabnya ialah kadar hormon tiroid yang tinggi maka gejalanya ialah denyut jantung yang cepat, kecemasan, kulit yang hangat dan lembab.
Sindroma Cushing menimbulkan wajah bulat (moon face), perut buncit dan lengan serta tungkai yang kurus.
Gejala lainnya yang mungkin ditemukan pada amenore:
- Sakit kepala
- Galaktore (pembentukan air susu pada perempuan yang tidak hamil dan tidak sedang menyusui)
- Gangguan penglihatan (pada tumor hipofisa)
- Penurunan atau penambahan berat tubuh yang berarti
- Vagina yang kering
- Hirsutisme (pertumbuhan rambut yang berlebihan, yang mengikuti pola pria), perubahan bunyi dan perubahan ukuran payudara
DIAGNOSA
Diagnosis ditegakkan menurut gejala, hasil investigasi fisik dan usia penderita.
Pemeriksaan yang biasa dilakukan adalah:
- Biopsi endometrium
- Progestin withdrawal
- Kadar prolaktin Kadar hormon (misalnya testosteron)
- Tes fungsi tiroid
- Tes kehamilan
- Kadar FSH (follicle stimulating hormone),LH (luteinizing hormone), TSH (thyroid stimulating hormone)
- Kariotipe untuk mengetahui adanya kelainan kromosom
- CT scan kepala (jika diduga ada tumor hipofisa).
PENGOBATAN
Pengobatan tergantung kepada penyebabnya. Jika penyebabnya ialah penurunan berat tubuh yang drastis atau obesitas, penderita dianjurkan untuk menjalani diet yang tepat. Jika penyebabnya ialah olah raga yang berlebihan, penderita dianjurkan untuk menguranginya. Jika seorang anak perempuan belum pernah mengalami menstruasi dan semua hasil investigasi normal, maka dilakukan investigasi setiap 3-6 bulan untuk memantau perkembangan pubertasnya. Untuk merangsang menstruasi bisa diberikan progesteron.
Untuk merangsang perubahan pubertas pada anak perempuan yang payudaranya belum membesar atau rambut kemaluan dan ketiaknya belum tumbuh, bisa diberikan estrogen. Jika penyebabnya ialah tumor, maka dilakukan pembedahan untuk mengangkat tumor tesebut. Tumor hipofisa yang terletak di dalam otak biasanya diobati dengan bromokriptin untuk mencegah pelepasan prolaktin yang hiperbola oleh tumor ini. Bila perlu bisa dilakukan pengangkatan tumor. Terapi penyinaran biasanya gres dilakukan jikalau pemberian obat ataupun pembedahan tidak berhasil. /medicastore

0 Response to "Ragam"
Post a Comment